Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE ROLE OF GENERAL AND LOCAL FACTORS IN THE OCCURRENCE AND DEVELOPMENT OF CHRONIC GENERALIZED SEVERE PERIODONTITIS
Уже много лет проблема воспалительных заболеваний пародонта не перестает быть актуальной. Это обусловлено потерей зубов при пародонтите, а также отрицательным влиянием очагов инфекции в пародонтальных карманах на организм в целом. В современном мире данной патологии все больше становятся подвержены лица молодого возраста. Несмотря на различные исследования в этой области, до сих пор не найдено оптимальное решение данной проблемы, как и не выяснены все этиологические факторы заболевания. В связи с этим до сих пор остается актуальным определение роли общих и местных факторов в возникновениии развитии генерализованного пародонтита.
Цель исследования: выявление роли общих и местных факторов в возникновении и развитии тяжелых форм пародонтита.
Материалы и методы исследования
Проводилось обследование 327 человек в возрасте от 20 до 45 лет с диагнозом хронический генерализованный пародонтит тяжелой степени тяжести. Изучалась медицинская документация данных пациентов на предмет выявления сопутствующей патологии. Для оценки уровня гигиены полости рта пациентов использовался индекс ИГР-У. Был проведен обзор литературных источников последних лет по данной тематике.
Результаты исследования и их обсуждение
Генерализованный пародонтит в настоящее время считается многофакторным заболеванием. Многие авторы рассматривают его как результат сложных взаимодействий между генами и окружающей средой. Наследование восприимчивости является недостаточным для развития болезни.
Генетические и приобретенные факторы риска возникновения данной патологии играют огромную роль [1]. К первым относят пол (женщины болеют чаще), возраст (начало заболевания в пубертатный период), группу крови (III), генетическую детерминированность [2]. В частности в литературе встречаются данные, что у пациентов с данной патологией выявлена высокая частота встречаемости полиморфизмов генов, отвечающих за нарушение минерального обмена, из чего следует, что одним из звеньев патогенеза пародонтита является генетически обусловленное нарушение минерального обмена [3]. Кроме того, у детей, родители которых были больны быстропрогрессирующим пародонтитом,были проведены исследования пародонта, при этом выявлены более высокие уровни патогенного микробиологического профиля и индикаторов воспаления пародонта, по сравнению с детьми людей со здоровым пародонтом. Однако при исследовании MIF и TIMP-3 генотипов влияния на динамику течения пародонтита выявлено небыло. Быструю деструкцию тканей пародонта могут определять анатомотопографические особенности анатомической формы зубов и строения тканей пародонта у пациентов с агрессивным пародонтитом, поскольку данные аномалии встречаются в несколько раз чаще, чем при типичных формах воспалительных заболеваний пародонта. Изначальное несовершенство структуры пародонтального комплекса, патология прикуса могут приводить к высокой скорости деструктивных процессов. Довольно хорошо изучено влияние на возникновение заболеваний пародонта состояния мягких тканей преддверия полости рта: глубина преддверия, характер прикрепления уздечек губ и языка, слизистых тяжей [4].
К приобретенным факторам можно отнести психоэмоциональный стресс, беременность, вредные условия труда и проживания [5], сопутствующие заболевания. Есть сведения о передаче патогенных микроорганизмов внутри семьи и заражения родственников [6].
Много научных работ посвящено роли центральной нервной системы в развитии воспаления пародонта. Нейрогенное влияние на пародонт большинство авторов склонны рассматривать как нейровегетативный и нейрогормональный механизм регуляции регионарного кровообращения [4]. Клиническую структуру психосоматических взаимоотношений у больных с поражением пародонта воспалительно-дистрофического характера составляет вегетативная дисфункция, реализующаяся на фоне особенностей личности и психоэмоциональных нарушений. Определена прямая зависимость возможности развития тяжелых форм пародонтита у пациентов с астеническими и гиперстеническими характеристиками типа реагирования [7]. Особую роль в возникновении заболеваний пародонта некоторые авторы отводят образу жизни человека городского типа, который характеризуется нарушением режима питания, цикла «сон – бодрствование», вредными привычками, что приводит к психоэмоциональному напряжению. В результате хронического воздействия этих неблагоприятных факторов происходит истощение физиологического адаптационного резерва. Наблюдаются симптомы вегетативной дисфункции и эндокринные нарушения, которые опосредуют системные и местные изменения метаболизма. Таким образом, вся ротовая полость, будучи тканью с плотным кровоснабжением и иннервацией, является мишенью воздействия хронического психоэмоционального напряжения на организм человека [8].
В литературе есть подтверждения теории о том, что генерализованный пародонтит является частью системного дистрофического процесса, где основную роль играет дисфункция вегетативной нервной системы и декомпенсация периферического кровотока. Патологический процесс протекает по типу гиперчувствительности замедленного типа [4].
Многими авторами пародонтит рассматривается как симптом различных системных заболеваний, таких как ВИЧ-инфекция, сахарный диабет [9], лейкемия и др. В литературе есть данные об усугублении заболеваний пародонта у больных эндемическим зобом [10], а также у лиц, принимающих комбинированные гормональные контрацептивы, у которых зафиксировано нарушение гемодинамики и структурные изменения микроциркуляторной системы пародонта [5, 11]. Улиц с дисплазией соединительной ткани имеется тенденция к изменению соотношения между компактным и губчатым веществом кости в пользу последнего. Общей тенденцией является снижение числа сосудов и изменения их структуры. Эти данные позволяют судить о необходимости выработки специальной тактики пародонтологического лечения больных с дисплазией соединительной ткани. Авторы рекомендуют применять препараты общего и местного воздействия, влияющие на фосфорно-кальциевый обмен и регуляторы обмена в соединительной и костной тканях в комплексном лечении пациентов при амбулаторных вмешательствах с целью нормализации регенераторных реакций у больных с дисплазией соединительной ткани [12].
Несмотря на высокую степень минерализации в костной ткани происходят адаптивные перестройки к изменяющимся условиям функционирования, постоянное обновление входящих в ее состав веществ, разрушение и созидание. Уровни циркулирующего кальция, фосфора, а также гормонов, регулирующих их обмен, являются основными «действующими лицами» этого процесса. По данным литературы установлено, что изменения костной ткани челюсти присутствуют во всех случаях, где имеются даже небольшие патологические воспалительные изменения слизистой оболочки полости рта. Это позволяет полагать, что воспалительные изменения слизистой и изменения в костной части пародонта находятся в большой патогенетической связи. Вполне вероятно одновременное течение изменений. Одним из факторов, предрасполагающих к развитию генерализованного пародонтита и влияющих на его течение, является остеопороз. Генерализованный пародонтит средней и тяжелой степени тяжести можно считать одним из признаков остеопороза, в связи с чем основанием для проведения рентгеновской денситометрии являются данные ортопантомографии [13].
Результаты собственных исследований показали, что 96 % больных с диагнозом хронический генерализованный пародонтит тяжелой степени тяжести имели сопутствующую патологию, из которой наиболее широко распространены сахарный диабет, остеопороз и гормональные нарушения (рис.1).
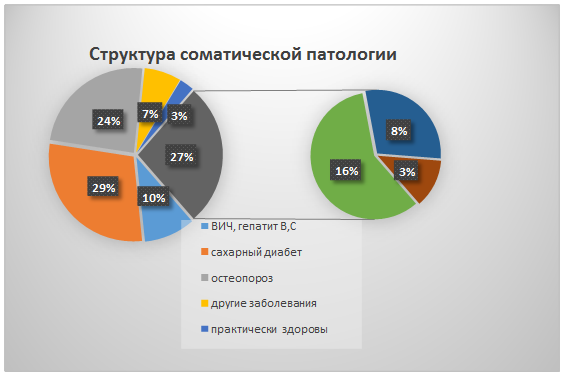
Рис. 1. Структура соматической патологии у пациентов с диагнозом хронический генерализованный пародонтит тяжелой степени
Несмотря на эти данные в сфере сопутствующей патологии, мы хотели бы обратить внимание на тот факт, что у 73 % пациентов отмечалась неудовлетворительная гигиена полости рта, о чем свидетельствует график индекса ИГР-У (рис. 2).
По данным современной литературы достоверно определено, что без бактерий зубного налета невозможно развитие пародонтита [4]. Большинство авторов выделяют в качестве основного этиологического фактора, Prevotella intermedia, Porphyromonas gingivalis, Tannerella forsythensis, Treponema denticola. Учитывая способность Actinobacillus actinomycetemcomitans проникать через эпителиальные мембраны, а также секретировать факторы, способные подавлять или изменять защитные механизмы макроорганизма и вызывать резорбцию костной ткани, данному микроорганизму отводится особая роль [14].
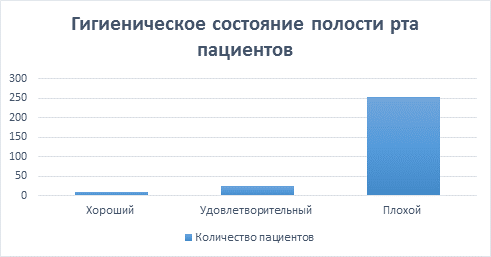
Рис.2. Гигиеническое состояние полости рта пациентов с диагнозом хронический генерализованный пародонтит тяжелой степени на основании индекса ИГР-У
Согласно последним исследованиям, у пациентов с агрессивным пародонтитом количественное содержание Actinobacillus actinomycetemcomitans на много выше, чем у пациентов с хроническим генерализованным пародонтитом (ХГП) тяжелой степени, у которых превалировали Treponema denticola Porphyromonas gingivalis, Tannerella forsythensis. Кроме того, после лечения заметно снижается количество Actinobacillus actinomycetemcomitans, в то время как концентрация Porphyromonas gingivalis может оставаться неизменной, несмотря на клиническое улучшение. Это связывают с возможностью Porphyromonas gingivalis в условиях нарушения экологического равновесия выступать в роли основного патогенного микроорганизма. Однако есть сведения о большей роли Porphyromonas gingivalis и Tannerella forsythensis в возникновении генерализованного агрессивного пародонтита, в отличие от типичных и локализованных форм. Некоторые авторы причиной считают то, что Porphyromonas gingivalis продуцирует аргинин-1-протеазы, которые способны активировать гуморальный аспект иммунной реакции организма. Установлена также возможность Porphyromonas gingivalis быть продуцентом протеиназы, разрушающей С5-компонента комплемента. Также патогенные микроорганизмы способствуют образованию комплекса провоспалительных цитокинов, к которым в том числе относятся IL-1, TNF-β, PG-E2, IL-6, IL-8, при этом они обусловливают развитие прогрессирующих деструктивных изменений в тканях пародонта. Так, под воздействием цитокинов активируются металлопротеиназа и остеокласты костной ткани, меняются пропорции остеолитических и остеобластных ферментов. У пациентов с БПП резко пониженна чувствительность микроорганизмов к антибиотикам, что свидетельствует об агрессивном характере микрофлоры пародонтальных карманов [14]. Таким образом, в настоящее время большинством авторов принята концепция этиологии и патогенеза заболеваний пародонта, согласно которой решающая роль отводится нарушению баланса между агрессивной инвазией микроорганизмов, местной реакцией тканей полости рта и системной реактивностью организма, включающей неспецифические и иммунологические факторы защиты. Срыв механизмов, обеспечивающих надежную саморегуляцию деятельности организма, и в частности тканей полости рта и пародонтального комплекса, может произойти при массивном воздействии различных сочетаний неблагоприятных эндогенных и экзогенных факторов, особенно у лиц с наследственно-конституциональной предрасположенностью [4].
Заключение. Обобщая результаты полученных данных и сведения литературы, можно сделать вывод о необходимости более детального изучения связи между наличием сопутствующей патологии и воспалительных заболеваний пародонта. Лечение пародонтита должно быть комплексным, смежным с лечением соматического заболевания. Этиопатогенетическое лечение должно включать как препараты общего действия, так и местного, обязательным этапом которого является профессиональная гигиена полости рта, снятие над- и поддесневых отложений, полирование корня зуба, а также применение препаратов, обладающих антибактериальным, противовоспалительным, регенеративным действием.
Библиографическая ссылка
Успенская О.А., Качесова Е.С. РОЛЬ ОБЩИХ И МЕСТНЫХ ФАКТОРОВ В ВОЗНИКНОВЕНИИ И РАЗВИТИИ ХРОНИЧЕСКОГО ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА ТЯЖЕЛОЙ СТЕПЕНИ // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/en/article/view?id=27035 (дата обращения: 15.05.2026).



