Вопрос о роли иммунной системы в развитии злокачественных новообразований дискутируется на протяжении многих лет [7]. Одни учёные считают, что воспалительные инфильтраты в опухолевых узлах являются доказательством теории иммунологического надзора, другие же исследователи говорят о проонкогенном действии клеток воспаления [3].
В настоящее время стало ясно, что иммунная система играет двойственную роль в развитии рака: она может как уничтожать раковые клетки или предотвращать их распространение, так и способствовать прогрессированию опухоли либо путем селекции опухолевых клеток, либо путем создания благоприятного микроокружения, позволяющего опухоли прогрессировать [7]. Таким образом, актуальность изучения интра- и перитуморозного лимфоидного инфильтрата не вызывает сомнений [4].
В литературе имеются многочисленные работы, свидетельствующие о важности интратуморозной лимфоцитарной инфильтрации при почечно-клеточном раке (ПКР). Так, показано, что у пациентов, страдающих ПКР, при наличии выраженной интратуморозной лимфоцитарной инфильтрации рецидивы возникают чаще, а послеоперационная выживаемость низка [6]. Bromwich и соавт. на основании результатов иммуногистохимического исследования постулируют, что высокая инфильтрация опухоли CD4+ лимфоцитами, независимо от стадии ПКР, ассоциирована с плохим прогнозом [2].
Данные по изучению перитуморозного инфильтрата злокачественных новообразований других локализаций противоречивы. Так, например, Affonso и соавт. показали, что несмотря на связь перитуморозного воспалительного процесса со степенью гистологической дифференцировки опухоли, этот фактор не может рассматриваться как прогностический при плоскоклеточном раке полости рта [1]. В то же время Sorbye и др. сообщали о негативном прогностическом значении высокой плотности лимфоцитов в перитуморозной зоне (ПЗ) у пациентов с саркомой мягких тканей [8]. Напротив, полученные Vieira и соавт. результаты свидетельствуют о том, что выраженный перитуморозный воспалительный инфильтрат при плоскоклеточной карциноме полости рта ассоциирован с лучшим прогнозом [9].
Данных о значении исследования лимфоцитарного инфильтрата в ПЗ при ПКР недостаточно. Нами обнаружена лишь одна работа, авторы которой утверждают, что повышенная инфильтрация ПЗ T-регуляторными лимфоцитами ассоциирована с плохим прогнозом при светлоклеточном варианте ПКР [5]. Однако исследователи не оценивали плотность лимфоидного инфильтрата как фактора прогноза для пациентов с ПКР.
С учётом вышеизложенного можно утверждать, что изучение локального иммунного ответа, представленного перитуморозным лимфоидным инфильтратом, необходимо для более глубокого понимания патогенетических механизмов прогрессирования ПКР.
Таким образом, целью нашей работы стало исследование значения плотности лимфоидного инфильтрата (ПЛИ) ПЗ при ПКР, а также изучение взаимосвязей лимфоцитарной инфильтрации с клинико-морфологическими факторами прогноза и послеоперационной выживаемостью больных.
Материалы и методы исследования
Изучен операционный материал 129 больных ПКР, находившихся на лечении в онкологическом центре г. Барнаула с 2008 по 2012 год. Средний возраст пациентов составил 57,8±0,4 года. Мужчин было 59 (45,7%), женщин - 70 (54,3%).
Социодемографические данные (пол, возраст), клинические показатели (первичный опухолевый очаг, размер опухолевого узла, стадия по TNM, наличие метастазов) и сведения о выживаемости больных были получены в ходе анализа канцер-регистра злокачественных заболеваний и амбулаторных карт.
При группировке по клиническим стадиям (согласно классификации TNM от 2009 г.) пациенты были распределены следующим образом: I стадия (T1N0M0) зафиксирована у 81 пациента (62,8%), II стадия (T2N0M0) – у 16 человек (12,4%), у 21 пациента (16,3%) наблюдалась III стадия (T1N1M0, T2N1M0, T3N0M0, T3N1M0), IV клиническая стадия (T4N0M0, T4N1M0, T любая N2M0, T любая N любая M1) была представлена у 11 пациентов (8,5%).
Отдаленные и регионарные метастазы наблюдали в 16 (12,4%) случаях.
По гистологическому строению опухоли были представлены светлоклеточным (88 случаев – 68,2%), хромофобным (15 случаев – 11,6%), папиллярным (11 случаев – 8,5%), зернистоклеточным (10 случаев – 7,8%), саркоматоидным (3 случая – 2,3%), нейроэндокринным (2 случая – 1,6%) раком.
Степень злокачественности карцином оценивали по S. Fuhrman и соавт. (1982). Изученный материал включал 49 (38,0%) опухолей степени анаплазии G1; 43 случая (33,3%) - степени анаплазии G2; 23 (17,8%) опухоли степени анаплазии G3 и 14 случаев (10,9%) - степени анаплазии G4.
За ПЗ принимали непосредственно прилежащую к псевдокапсуле ткань, псевдокапсулу и ткань, расположенную за псевдокапсулой до неизмененной ткани почки. Материал фиксировали в 10%-ном нейтральном забуференном формалине в течение 12-24 ч. Гистологические препараты окрашивали гематоксилином и эозином. Анализ проводили с использованием микроскопа Leica DМЕ, цифровой камеры Leica EC3 (Leica Microsystems AG, Германия), персонального компьютера и морфометрической программы Image Tool 3.0. Плотность лимфоидного инфильтрата перитуморозной зоны оценивалась в 5 полях зрения при х1000 увеличении на микрофотографиях гистологических препаратов.
Статистическая обработка материала проводилась при помощи статистического пакета Statistica 6.1 (Stat-Soft Inc., USA). На первом этапе оценивалась нормальность распределения данных (критерий Шапиро-Уилка). При условии нормальности распределения применялись методы параметрической статистики: описательные статистики (среднее арифметическое и стандартная ошибка среднего (М±m)), критерий Стьюдента, коэффициент корреляции Пирсона, при сравнении нескольких независимых групп – однофакторный дисперсионный анализ. В случае распределения данных, отличного от нормального, статистическая обработка проводилась с использованием методов непараметрической статистики: описательные статистики (средние значения были представлены в виде медианы и 25-го и 75-го процентилей); U-критерий Манна-Уитни, коэффициент ранговой корреляции Спирмена, при сравнении нескольких независимых групп - критерий Краскела-Уоллиса. Для анализа выживаемости применяли метод Каплана-Мейера, достоверность различий показателей выживаемости оценивали с помощью логарифмического рангового критерия. Данные считали достоверными при р < 0,05.
Результаты исследования и их обсуждение
Нами была проведена количественная оценка ПЛИ в ПЗ при ПКР. Анализ ПЛИ вне зависимости от клинико-морфологических характеристик опухоли показал, что медиана количества клеток лимфоидного ряда в ПЗ составила 37 клеток в поле зрения (25-й и 75-й процентили: 19 и 66 клеток в поле зрения соответственно). Разброс данных составил 321 единицу (минимальное количество лимфоцитов в поле зрения - 2, максимальное – 323).
Для исследования взаимосвязей ПЛИ с наиболее значимыми факторами прогноза ПКР нами был проведен корреляционный анализ. Корреляционный анализ показал, что между ПЛИ и степенью анаплазии опухоли (согласно критериям Fuhrman,1982 г.) была умеренная положительная взаимосвязь (r=0,56; p<0,05), в то время как между ПЛИ и такими значимыми прогностическими факторами, как клиническая стадия, размер опухолевого узла, наличие некрозов в очаге, а также наличие регионарных и дистантных метастазов, прослеживалась статистически значимая корреляция слабой степени. Нами не было обнаружено взаимосвязи ПЛИ с полом, возрастом и гистологическим вариантом опухоли (табл. 1).
Таблица 1
Корреляционные взаимосвязи ПЛИ ПЗ опухоли с клинико-морфологическими параметрами ПКР
|
Клинико-морфологический параметр |
Коэффициент корреляции (r) |
Достоверность (р) |
|
Клиническая стадия |
0,31 |
0,000001 |
|
Размер опухолевого узла |
0,18 |
0,000003 |
|
Степень анаплазии опухоли по Fuhrman |
0,56 |
0,000001 |
|
Возраст пациентов |
- 0,03 |
0,51 |
|
Гистологический вариант опухоли |
- 0,06 |
0,14 |
|
Пол |
- 0,11 |
0,23 |
|
Наличие метастазов |
0,35 |
0,000001 |
|
Наличие некрозов |
0,375 |
0,000012 |
При подсчете средних значений ПЛИ в ПЗ в зависимости от клинико-морфологических характеристик карцином было выявлено, что при прогрессии онкологического процесса инфильтрация ПЗ опухоли лимфоидными элементами усиливалась. Так, в группе пациентов с III-IV клинической стадией отмечен рост ПЛИ по сравнению с группой пациентов с клинической стадией I-II (66,2±6,0 против 42,3±2,9 соответственно; p<0,05). Важно отметить, что с увеличением степени злокачественности опухоли ПЛИ в ПЗ достоверно возрастала от 31,7±3,2 лимфоцитов в 5 полях зрения при G1 до 91,2±4,9 клеток при G4 (p<0,05) (рис. 1).
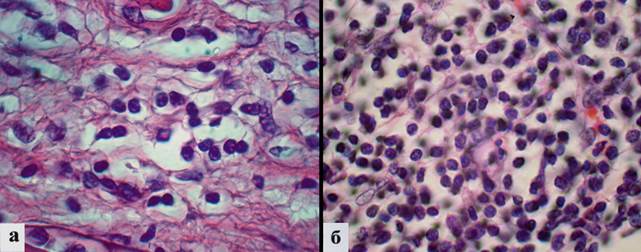
Рис. 1. ПЛИ в ПЗ в зависимости от степени злокачественности по Fuhrman: а – невысокая ПЛИ в ПЗ опухоли степени анаплазии G1; б – высокая ПЛИ в ПЗ опухоли степени анаплазии G4. Окраска гематоксилином и эозином. Увеличение х1000
Лимфоидная инфильтрация ПЗ в более крупных новообразованиях была интенсивнее (60,9±5,3). Заслуживает внимания тот факт, что у пациентов с регионарными и дистантными метастазами, а также наличием некрозов в опухолевом узле ПЛИ ПЗ была практически в два раза выше по сравнению с пациентами с локализованными опухолями и без некрозов (43,2±2,8 при отсутствии метастазов против 84,1±6,4 при наличии регионарных и дистантных метастазов; 43,0±2,9 без некрозов в очаге против 73,7±6,3 при наличии некроза в опухоли; p<0,05 в обоих случаях). При анализе ПЛИ ПЗ в зависимости от пола, возраста пациентов и гистологического варианта опухоли достоверных различий нами получено не было (табл. 2).
Таблица 2
ПЛИ ПЗ в зависимости от клинико-морфологических параметров ПКР
|
Клинико-морфологический параметр |
ПЛИ в ПЗ |
Вероятность ошибки при оценке достоверности различий |
|
Пол: мужчины женщины |
52,0±4,3 45,1±3,7 |
p=0,216 |
|
Возраст: 30 – 39 лет 40 – 49 лет 50 – 59 лет 60 – 69 лет 70 – 79 лет |
22,5 (13,0-45,0) 41,5 (23,0-77,5) 38,5 (17,0-73,0) 38,0 (22,0-73,0) 38 (20,0-54,0) |
p=0,47 |
|
Стадия TNM: I-II стадия III-IV стадия |
42,3±2,9 66,2±6,0 |
p=0,0008 |
|
Гистологический вариант опухоли: светлоклеточный зернистоклеточный папиллярный саркоматоидный хромофобный нейроэндокринный |
49,1±3,5 52,5 (29,0-80,0) 32,0 (17,0-51,0) 76,0 (66,0-99,0) 27,0 (13,0-61,0) 16,0 (11,0-23,0) |
p= 0,166 |
|
Градация по Fuhrman: GІ GІІ GІІІ GІV |
31,7±3,2 44,4±3,9 64,8±3,9 91,2±4,9 |
p=0,000001 |
|
Размер опухолевого узла: < 7,0 см ≥ 7,0 см |
41,7±3,0 60,9±5,3 |
p=0,0009 |
|
Метастазы: отсутствуют имеются |
43,2±2,8 84,1±6,4 |
p=0,000008 |
|
Некрозы: отсутствуют имеются |
43,0±2,9 73,7±6,3 |
p=0,0001 |
Для того чтобы оценить пятилетнюю послеоперационную выживаемость больных в зависимости от ПЛИ в ПЗ опухоли, пациенты были нами разделены на две группы. В первую группу вошли больные, у которых среднее значение ПЛИ в ПЗ опухоли составило менее 80 в 5 полях зрения, а во вторую группу – больные с ПЛИ в ПЗ более 80. Анализ данных по методу Каплана-Мейера показал, что кумулятивная доля выживших пациентов в первой группе составила 87,7%, а во второй группе – 54,1% (различия достоверны согласно log-rank критерию; p = 0,0007; рис. 2).
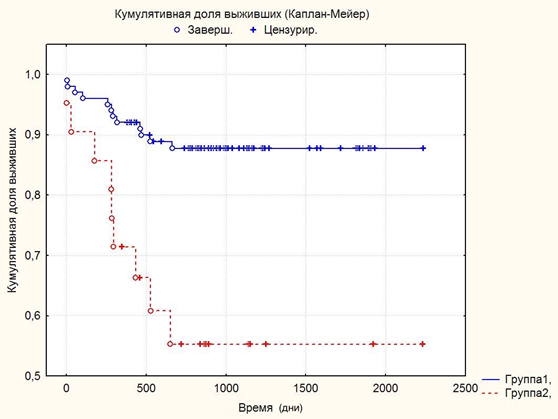
Рис. 2. Кумулятивная доля выживших пациентов с ПКР в зависимости от ПЛИ ПЗ.
Группа 1 – пациенты с ПЛИ в ПЗ опухоли менее 80 в 5 полях зрения, группа 2 – больные с ПЛИ в ПЗ опухоли более 80 клеток в 5 полях зрения
Таким образом, нами выявлены взаимосвязи плотности лимфоидного инфильтрата в перитуморозной зоне с рядом важных клинико-морфологических параметров почечно-клеточного рака (клинической стадией, степенью анаплазии, наличием некрозов в опухоли, а также наличием метастазов). ПЛИ в ПЗ более 80 в 5 полях зрения можно рассматривать в качестве критерия вероятного возникновения метастазов. Кроме того, обнаружена взаимосвязь ПЛИ в ПЗ с выживаемостью больных ПКР. Так, в случаях с высокой ПЛИ в ПЗ (более 80 клеток в поле зрения) послеоперационная выживаемость пациентов была достоверно ниже.
Исходя из вышеизложенного, высокую плотность лимфоидного инфильтрата в перитуморозной зоне при почечно-клеточном раке можно отнести к неблагоприятным прогностическим факторам.
Библиографическая ссылка
Олешко О.С., Черданцева Т.М., Бобров И.П., Лазарев А.Ф. ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ИССЛЕДОВАНИЯ ПЛОТНОСТИ ЛИМФОИДНОГО ИНФИЛЬТРАТА ПЕРИТУМОРОЗНОЙ ЗОНЫ ПРИ ПОЧЕЧНО-КЛЕТОЧНОМ РАКЕ // Современные проблемы науки и образования. 2016. № 5. ;URL: https://science-education.ru/en/article/view?id=25275 (дата обращения: 16.04.2026).



