Введение. Проблема борьбы со злокачественными новообразованиями не только является одной из наиболее актуальных в медицине, но и затрагивает многие аспекты социальной жизни общества [2]. По статистическим данным, среди злокачественных новообразований полости рта наиболее часто наблюдается поражение языка (50-55% случаев), а общая заболеваемость не имеет тенденции к снижению [3]. Успехи медицины в отношении лечения новообразований органов полости рта постоянно увеличивают число пациентов, имеющих значительные приобретённые изъяны артикуляционного аппарата, влекущие за собой тяжёлые косметические дефекты, нарушения речи и психосоматические расстройства, требующие специальной коррекции в послеоперационном периоде [1, 8, 9]. Анатомические дефекты ротовой полости изменяют её объём, подвижность органов и, таким образом, влияют на разборчивость речи.
Казалось бы, произношение не является жизненно важной функцией ротовой полости, а полноценное осуществление актов жевания и глотания – ежедневная необходимость для функционирования человеческого организма. Тем не менее, нарушения речевой функции, возникающие у взрослых, влекут за собой эффект «искусственной изоляции» по причине невозможности общаться с окружающим миром привычным способом. А поскольку человек – существо социальное, отсутствие возможности контактировать с другими людьми приводит к психологическим трудностям, а при тяжёлых нарушениях – к дефектам психики [1, 6, 7]. Этот контингент лиц, оказавшихся в социальной изоляции, остро нуждается в особой помощи, одной из задач которой является восстановление коммуникативной функции речи [7]. Речевой дефект, возникающий у взрослых, когда речь была сформирована и человек имел длительный опыт нормального речевого общения, определяет круг проблем, не свойственных детям с расстройствами речи. Решение этой важнейшей задачи реабилитации невозможно без участия логопедов, поскольку большая часть этих пациентов вынужденно становится инвалидами, отходит от активной жизни.
Подобная тенденция вынуждает логопеда пересматривать уже имеющиеся в его арсенале приёмы и методы работы и искать другие пути диагностики и коррекции такого рода речевых расстройств. Перед логопедами практических учреждений стоит вопрос о реабилитации речи, но методических рекомендаций по диагностике и коррекции, широко доступных специалистам, в настоящее время недостаточно. Разнообразные методики логопедического обследования и исправления дефектов произношения касаются, в основном, преодоления функциональных дефектов или врождённых анатомических аномалий; существующие методики коррекции голоса также не в состоянии в полной мере обеспечить коррекцию этих сложных нарушений.
Цель исследования. Целью нашего исследования было определение оптимальных технологий обследования состояния речевой функции и изучение речевого статуса лиц с приобретёнными челюстно-лицевыми дефектами и деформациями.
Материал и методы исследования. Под нашим наблюдением на базе онкологического отделения №2 НУЗ ЦКБ №2 им. Н.А. Семашко ОАО «РЖД» находились пациенты с обширными грубыми дефектами и деформациями челюстно-лицевой области после хирургического лечения злокачественных новообразований. Все наблюдаемые имели значительные анатомические дефекты и деформации одного или нескольких органов ротовой полости, часть пациентов имела сквозные дефекты, в результате которых значительно изменялись условия резонирования звука, и полость рта практически теряла свои резонаторные свойства по причине нарушения герметизации. Группу исследуемых больных составили 69 пациентов. В результате проведённого в условиях стационара клинического обследования больным были диагностированы: рак языка с различной распространённостью процесса в 39-ти случаях (56.5% обследуемых); рак слизистой оболочки полости рта с различной распространённостью процесса в 27-ми случаях (39.1%); рак альвеолярного отростка нижней челюсти – 2 больных (2.9%); рак нёбной миндалины – 1 больной (1.5%). Во всех наблюдаемых случаях речевая функция до оперативного вмешательства была в пределах нормы.
Приступая к логопедическому обследованию пациентов, мы ориентировались на постулат, что качество произношения зависит от состояния органов артикуляции. Большое значение в формировании акустических характеристик звука имеют резонаторные полости (носовая, носоглоточная, ротовая и полость глотки), а также ограничивающие их поверхности, а именно: губы, зубы, твёрдое и мягкое нёбо, стенки глотки. Кроме того, многочисленными исследованиями разборчивости речи при дефектах резонаторных полостей доказано, что нарушение функции последних влияет на разборчивость речевого потока даже при наличии нормальной артикуляции [1, 4].
Особое внимание при диагностике речевых нарушений уделяли состоянию произносительной стороны речи (характер произношения, внятность и разборчивость речи, её эмоциональная окраска). Для полноценной оценки работы речедвигательного анализатора проводился анализ речевой продукции по следующим параметрам: двигательная активность органов полости рта (необходима как для процесса приёма пищи, так и для правильного произнесения звуков речи); качество произнесения звуков русского языка (представляется важным для оценки адекватности тонких движений органов полости рта в процессе произнесения звуков); разборчивость речевого потока (оценка разборчивости проводилась с целью определения звучания речи пациента на слух – это исследование призвано определить способность пациента к речевой коммуникации, то есть, возможность общаться с окружающими так, чтобы собеседник мог понять его); акустические характеристики голоса, как важная составляющая экспрессивной речи, обеспечивающая её разборчивость и понимание.
Учитывая задачи исследования и своеобразие контингента больных, а также то, что речевые нарушения при данной патологии характеризуются грубыми изменениями в акустической структуре звука и значительно отличаются от нормы степенью разборчивости, считаем нецелесообразными детальные исследования с применением сложной регистрирующей и вычислительной техники, зачастую требующие помещения в полость рта датчиков и различных приспособлений. Аудиторский метод исследования видится нам более доступным и в то же время достаточно информативным с точки зрения оценки способности пациента общаться с собеседником. Для оценки разборчивости речи применялся модифицированный метод аудиторского исследования слоговой разборчивости речи, предложенный Н.Б. Покровским и разработанный коллективом фонетиков в содружестве с инженерами связи [5].
Восприятие слога предполагает умение правильно услышать все составляющие его звуки, в то время как для правильного восприятия слова достаточно услышать часть звуков, так как смысловая догадка дополняет услышанное. На этом утверждении базируется методика расчёта и измерения разборчивости русской речи. Каждый язык характеризуется определёнными правилами сочетаемости кодовых элементов (фонем, слогов, слов) друг с другом и известными ограничениями. Осмысленный материал обладает большей избыточностью (информативностью), чем объясняется наибольшее количество ошибок при восприятии и произношении вербальных сигналов в случае оперирования речевыми символами, не несущими смысловой нагрузки [4, 5]. Для точного определения качества произношения нами предлагался речевой материал, состоящий из набора слогов. Анализ разборчивости элементов речи проводился с использованием материала таблиц «бессмысленных слогов» Н.Б. Покровского. Этот метод наиболее привлекателен в данном случае, так как позволяет объективно оценить разборчивость элементов речи, исключая смысловую догадку, которая неизбежно возникает при восприятии слов и фраз. Речевой материал, отобранный для оценки разборчивости речи, был помещён на карточки по принципу преимущественного содержания в нём определённых групп звуков, близких по месту образования и участию языка в артикуляции.
Больному предлагалось прочитать вслух содержание карточек перед группой аудиторов из 4-х человек, которые заносили услышанный материал с протоколы. В группу были введены два логопеда и два рядовых носителя языка, обладающих сохранным тональным слухом. Включение в группу аудиторов неречевой профессии мы считали необходимым в силу того, что целью восстановления речевой функции в нашем случае явилось максимальное приближение к норме в части случаев, а также использование её в процессе общения, где пациент имеет дело с рядовым носителем языка, не обладающим специально тренированным речевым чутьём. Далее производился подсчёт правильно произнесённых и услышанных элементов в соотношении с общим числом элементов. Полученные данные в процентном выражении заносились в таблицу результатов.
Для проведения качественного анализа произношения мы пользовались традиционными методиками, позволяющими оценить нормативность звучащей фонемы в исследуемой группе общих по признакам звуков русской речи (место и способ образования, участие носового и ротового резонаторов). Придерживаясь традиционной классификации согласных, мы проводили обследование состояния произношения в группах звуков по степени участия органов артикуляции в процессе произношения. Речевой материал традиционно подбирался с учётом положения звука в речевом потоке. Подбирая материал для обследования, мы стремились использовать лексику, максимально близкую к обиходной речи взрослого носителя языка, так как нам встречались случаи отказа от обследования, мотивированные нежеланием заниматься «несерьёзным», «детским» делом. Аудитивно оценивая голосовые возможности обследуемых, обращали внимание на основные акустические параметры – высоту, силу и тембр голоса, а также длину звучащей фразы и возможность изменения голоса по высоте и силе. Регистрировались также особенности физиологического и фонационного дыхания.
При изучении медицинской документации особое внимание уделяли данным о нервно-психическом и соматическом состоянии пациента, опираясь на заключения врачей-специалистов. Исследования проводились неоднократно, начиная со знакомства с пациентом в дооперационном периоде, далее в послеоперационном периоде, при выписке, при последующих поступлениях в стационар, что позволяло проследить динамику состояния больного. При необходимости оценку речи больного проводили до пластического закрытия дефектов и после проведённых повторных хирургических вмешательств.
Результаты исследования и их обсуждение. Обследование состояния движений артикуляционного аппарата привело к выводу о зависимости его от величины и объёма оперативного вмешательства, поскольку результаты были приблизительно одинаковы в группах с похожими по объёму изъянами. Таким образом, в первую группу были включены больные с опухолями и травмами, локализованными в центральных отделах полости рта (28 человек). Во вторую группу вошли больные с локализацией опухолей в боковых отделах полости рта слева или справа (41 человек).
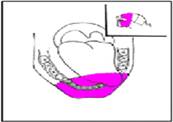
Рис. 1. Объём иссекаемых тканей при удалении 1-ой трети языка, дна полости рта и нижней челюсти
На рисунке 1 в качестве примера представлена схема, демонстрирующая объём иссекаемых тканей при операции электрорезекции первой трети языка, дна полости рта и нижней челюсти по поводу злокачественного новообразования дна полости рта с распространением на альвеолярный отросток нижней челюсти и нижнюю поверхность языка. В зависимости от распространённости процесса, объём иссекаемых во время операции тканей значительно варьировался внутри каждой из групп.
У всех наблюдаемых больных не было обнаружено нарушений в движении губ, как и ограничений в открывании и закрывании рта и удержании позы, даже если удалению был подвергнут участок нижней челюсти. Боковые движения были доступны в этом случае не в полном объёме, так как горизонтальные движения нижней челюсти приводили к смещению её отрезков. Движение челюсти вперёд было возможно в достаточном объёме при условии, что в результате операции образовались большие и симметричные отрезки. Движения в горизонтальном направлении, а также боковые движения языка были доступны таким больным полностью. В случае удаления передней трети, наиболее активно принимающей участие в произношении, оказываются недоступными касание кончиком языка углов рта и выкладывание языка на нижнюю губу по причине укорочения языка.
По этой же причине больные испытывают трудности при движениях языка в вертикальном направлении. Практически никому из обследуемых не удалось выполнить загибание языка на верхнюю губу и подъём кончика языка к верхним альвеолам. В двух случаях в блок удаляемых тканей вместе с тканями дна полости рта и языка входила и подъязычная связка – в этих случаях движения языка вверх были практически невозможны. Отсутствие сформированного кончика языка не позволяло также выполнить в полном объёме присасывание языка и положение «чашечки». Активность мышц нёбно-глоточного затвора в пределах нормы.
При проведении хирургического вмешательства в боковых отделах полости рта с одной из сторон состояние движений артикуляционного аппарата также находилось в прямой зависимости от количества изъятых тканей.
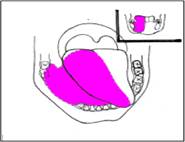
Рис. 2. Объём иссекаемых тканей при удалении Ѕ языка, дна полости рта и части нижней челюсти
В качестве примера на рисунке 2 приведена схема, где показан объём иссекаемых тканей при операции электрорезекции дна полости рта, Ѕ языка и части нижней челюсти справа по поводу злокачественного новообразования дна полости рта с инфильтрацией языка. В данном случае движения губ оставались неизменными лишь в случае проведения операции внутиротовым доступом и сохранных резцах, что обеспечивало полноценное прикусывание верхней и нижней губы. В результате проведения обширных хирургических вмешательств с рассечением щеки, искажающих контуры лица, затруднялись движения мышц щёк и губ. При растягивании губ движение было несимметричным, при смыкании губ часто с поражённой стороны смыкание было неполным.
При сохранной нижней челюсти движения сохранялись в полном объёме при условии, если послеоперационные рубцы не ограничивали их. Удаление части нижней челюсти значительно ухудшало возможность движения челюсти в горизонтальном и вертикальном направлении. Хирургическое лечение новообразования в боковых отделах полости рта, требующее удаления части нижней челюсти, приводило к образованию двух несимметричных отрезков – большего со здоровой стороны и меньшего со стороны операции. Горизонтальные движения выполнялись в сторону операции, поскольку обеспечивались сохранными жевательными мышцами. Выдвинутый вперёд язык, как правило, не удерживался по средней линии и отклонялся в здоровую сторону за счёт сокращения мощных мышц сохранившейся половины. Оттягивание культи языка назад было доступно большинству из наблюдаемой группы. Боковые движения языка в полном объёме выполнялись в здоровую сторону (вплоть до точного касания языком угла рта) и были труднодоступны на стороне проведённого хирургического вмешательства по причине изъятия необходимых для выполнения этого движения мышц.
Движения языка в вертикальном направлении также зависели от объёма изъятых тканей. Практически всем обследуемым было доступно поднятие языка к верхним альвеолам и упор кончика языка в нижние резцы. Но редко удавалось полностью выполнить загибание языка на верхнюю губу, однако, направление движения всегда было правильным. Смыкание мягкого нёба с задней стенкой глотки было функционально полноценным в большинстве случаев, но при визуальном осмотре часто отмечалось отклонение маленького язычка (uvula) в здоровую сторону. В пяти случаях, когда в зону операции попадали задние отделы полости рта (ретромолярная область) и передняя нёбная дужка, отмечалось значительное снижение активности мышц нёбно-глоточного затвора, и смыкание было неполным, а мягкое нёбо ассиметричным.
Состояние общей подвижности мышц артикуляционного аппарата в процессе спонтанного речевого высказывания напрямую зависело от обширности вмешательства, а также от времени, прошедшего с момента проведения хирургического лечения. Большинство обследуемых поступали для занятий на второй неделе после операции, когда еще не полностью зажила послеоперационная рана, и сохранялся отёк прилежащих к зоне операции тканей. Соответственно, сила смыкания была недостаточной и значительно ухудшалась прямо пропорционально увеличению объёма операции. Движения были несимметричны, недостаточно точны.
Больные жаловались на «онемение» кончика языка, «непослушные» органы артикуляции, проблемы при приёме пищи (жевании, переворачивании пищи языком, формировании пищевого комка, глотании) – со слов больных, пища «часто застревает» в преддверии полости рта, что обусловлено тугоподвижностью отёчной культи языка. Многим в раннем послеоперационном периоде было доступно принятие лишь протёртой, полужидкой пищи. Движения языка были вялыми, замедленными. Чаще всего больные общались путём переписки, но, даже если пациенту удавалось воспользоваться органами артикуляции, то темп речи был значительно снижен, речевой поток был неритмичен и интонационно беден. Кроме того, больные, стараясь инстинктивно оберегать зону оперативного вмешательства, предпочитали отвечать односложно, что создавало дополнительные трудности при оценке качества речевого потока.
Речь в раннем послеоперационном периоде характеризовалась значительной назализованностью и нарушениями баланса резонирования, что объяснялось отёчностью, распространённой вокруг зоны оперативного вмешательства. Но, по прошествии времени, спонтанное улучшение голосовой функции наступало не всегда. Носовой оттенок голоса оставался на 10-14 день после операции и сохранялся долгое время у больных после операций по удалению опухолей, локализованных в задних отделах полости рта, особенно, в проекции задней трети языка, когда в зону операции попадала и передняя нёбная дужка.
Операции по поводу опухолей челюстно-лицевой области непосредственно затрагивают верхние дыхательные пути, нарушая их анатомическую целостность и функцию. Дыхание преимущественно неглубокое, активность мышц грудной клетки незначительная. Преобладает ключичный тип дыхания. Часто характер хирургического лечения требует наложения трахеостомы, выключающей верхние дыхательные пути из процесса дыхания. Более выражены нарушения дыхания и функциональные расстройства голосовой функции у трахеостомированных больных.
Определяя количественное выражение разборчивости речевого потока, мы столкнулись со значительными трудностями в 31 (44.9%) случае из группы обследуемых, поскольку больные, поступающие для логопедических занятий в ранний послеоперационный период, из-за выраженного отёка тканей и сохраняющихся болевых ощущений общались письменно; слоговая разборчивость равна 0%. В остальных случаях речь неразборчива. При восприятии на слух у аудитора возникает ощущение, что пациент говорит, «держа во рту какой-то предмет». Коэффициент разборчивости не превышал 50%.
При обследовании качества произношения звуков русской речи было отмечено искажение или выпадение большинства язычных согласных: группа свистящих, соноров, шипящих, задне- и среднеязычных, а также [д], [т] и их мягкие варианты. Наибольшие трудности были отмечены при артикуляции язычно-зубных и вибранта [р].
Выводы и заключение. Таким образом, логопедическое обследование лиц с приобретёнными челюстно-лицевыми дефектами и деформациями, изучающее двигательную активность органов полости рта, качество произношения звуков, разборчивость речевого потока, голосовые возможности и фонационное дыхание с применением методов аудиторской оценки, позволило получить углублённые данные о структуре речевого дефекта.
Применённые логопедические технологии диагностики позволили констатировать, что степень нарушений речевой функции у лиц с приобретёнными дефектами и деформациями челюстно-лицевой области находится в прямой зависимости от топографии дефекта, его протяжённости, а также двигательной активности сохранившегося нервно-мышечного аппарата. Страдает произношение тех звуков, в зоне артикуляции которых преимущественно находятся дефекты органов и тканей или отмечаются резкие нарушения их деятельности. Расстройства произношения сочетаются с дефектами голосовой функции, возникшими по причине изменения объёмов резонирующих полостей, и наиболее выражены при нарушении герметизации ротовой полости или расположении дефекта в задних отделах полости рта.
Проведённое исследование убедительно доказывает необходимость проведения логопедической работы по устранению расстройств произношения и голоса с целью восстановления коммуникативной функции речи у пациентов с приобретёнными дефектами и деформациями челюстно-лицевой области и, как следствие, улучшения качества их жизни.
Библиографическая ссылка
Уклонская Д.В. ЛОГОПЕДИЧЕСКИЕ ТЕХНОЛОГИИ ДИАГНОСТИКИ РЕЧЕВЫХ РАССТРОЙСТВ ПРИ ПРИОБРЕТЁННЫХ ДЕФЕКТАХ И ДЕФОРМАЦИЯХ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ // Современные проблемы науки и образования. 2016. № 4. ;URL: https://science-education.ru/en/article/view?id=25064 (дата обращения: 24.04.2026).



