Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL AND IMMUNOLOGICAL CHARACTERISTICS OF ATOPIC DERMATITIS IN CHILDREN IN HOT CLIMATES
По данным ВОЗ аллергические заболевания, которыми страдают 30–40 % населения земли, занимают одно из ведущих мест в структуре заболеваемости, а в ближайшие 20–30 лет выйдут на первое место, что представляет большую медико-социальную проблему [1,3].
На долю дерматозов приходится 66,4 % всех форм аллергических заболеваний, среди которых преобладает атопический дерматит (АД) [5, 7]. Острота проблемы обусловлена не только его высокой распространённостью в детской популяции, но и ранним началом, быстротой развития хронических форм, приводящих к снижению социальной адаптации и инвалидизации ребёнка [2,4,6].
Климат Таджикистана, как всякой горной страны, лежащей в южных широтах, определяется сухим тропическим воздухом, положительным балансом солнечной радиации в течение девяти месяцев, что оказывает существенное влияние на клиническое течение АД у детей. Немаловажной особенностью кожи при АД является её гиперреактивность, способность изменяться в зависимости от колебаний температуры воздуха, запылённости и климата
Цель исследования.
Изучить клинико-иммунологическую характеристику атопического дерматита у детей в условиях жаркого климата.
Материалы и методы исследования
В основу данной работы положены результаты клинико-лабораторного обследования 100 детей в возрасте от 2 месяцев до 14 лет, с диагнозом атопический дерматит, находившихся на амбулаторном лечении в городском центре здоровья № 12 и городском центре кожных и венерических болезней города Душанбе в период с 2012 по 2015 год. Контрольная группа – 20 здоровых детей, сопоставимых по полу и возрасту. Все дети были осмотрены семейными врачами, аллергологами, дерматологами, иммунологами, невропатологами. По индексу Scorad – определялась распространённость кожных высыпаний, их интенсивность и тяжесть заболевания. По клинической картине заболевания дети были разделены на 3 группы с преобладанием той или иной клинической формы. Отобрано 50 детей, определённое количество из каждой группы, для определения иммунного статуса: детей с экссудативной формой – 20, больных эритематозно-сквамозной формой – 10, пациентов, страдающих эритематозно-сквамозной формой с лихенизацией – 10, детей с лихеноидной формой – 5 и пруригинозной формой отобрано 5 больных.
Результаты исследования и их обсуждение. Первую группу составили 58 детей в возрасте от 2-х месяцев до 3-х лет, у которых младенческий АД проявлялся (рис. 1) чаще
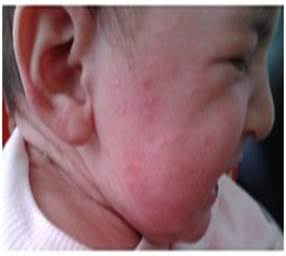
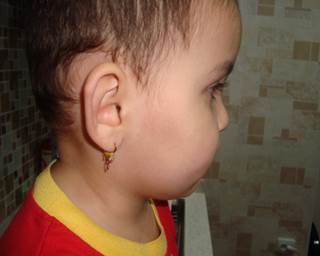
Рис.1. Экссудативная форма АД до и после лечения
экссудативной формой и наличием экссудативных (мокнущих) пузырьков с образованием корочек на лице, в шейных и паховых складках. Эритема и отечность кожи щёк и ягодиц являлись наиболее ранними симптомами.
Вторая группа – детский АД наблюдался у 22 больных в возрасте от 4-х до 10 лет. В стадии выраженных клинических проявлений у 12 больных с эритематозно-сквамозной формой (рис. 2) наблюдалась эритема, папулы, экскориации, гиперемия отечность щёк, шелушение, повышенная сухость кожи, наблюдались у всех больных. Высыпания носили эритематозно-сквамозный характер с лихенизацией у 10 детей этой возрастной категории.
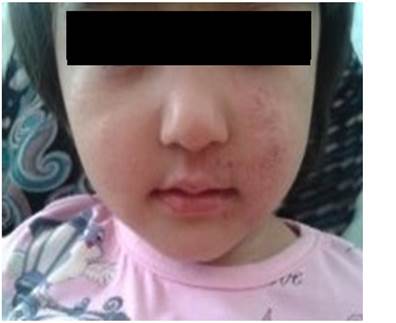
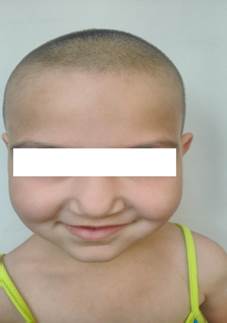
Рис. 2. Эритематозно-сквамозная форма АД до и после лечения
Третья группа – подростковый взрослый атопический дерматит начинался с 10–14 лет, у 10 больных, преимущественно лихеноидной и пруригинозной формами заболевания. Сыпь располагалась в локтевых и коленных складках (на сгибательной поверхности голеностопных и лучезапястных суставов больного, в области груди, живота).
Лихеноидная форма характеризовалась повышенной сухостью и подчёркнутым рисунком кожных покровов, отёчностью, инфильтрацией и крупными сливающимися очагами лихенизации кожи, с чёткими тускло-серыми границами. На участках поражения отрубевидное шелушение, расчёсы и корочки, которые кровоточат, если их содрать. Зуд упорный стойкий, нарушающий сон ребёнка.
Пруригинозная форма (рис. 3) наблюдалась у 5 больных и характеризовалась высыпаниями на фоне лихенифицированной кожи в виде множественных изолированных полушаровидных пруригинозных папул, экскориаций, располагающихся на верхней половине туловища, лице, шее, на верхних конечностях преимущественно в локтевых сгибах, ягодично-поясничной области.
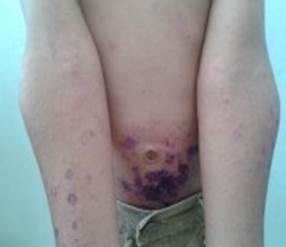
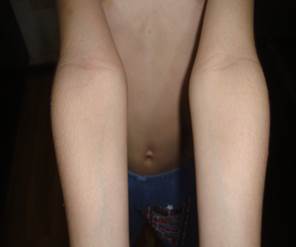
Рис. 3. Пруригинозная форма заболевания до и после лечения
Наблюдалось увеличение всех групп лимфатических узлов до размера лесного ореха.
Несмотря на имеющееся большое количество лекарственных средств и методов лечения, терапия больных детей АД представляет трудную задачу. Проведено индивидуализированное лечение с учетом возраста больного, стадии и варианта поражения, его локализации и распространенности, наличия инфекции и эффективности предшествующего лечения. Все пациенты получили традиционное лечение, применяемое при АтД (антигистаминные, гипосенсибилизирующие, антибиотики, седативные и препараты, влияющие на микроциркуляцию), и начиналось с элиминации аллергенов, применения элиминационных диет и охранительных режимов.
Климатотерапия – всегда являлась одним из основных компонентов терапии АтД. В особо тяжелых случаях смена климатической зоны позволяла полностью избавить пациента от заболевания. Это один из эффективных способов реабилитации, закрепляющего лечения заболевания. В условиях города Душанбе выявлено более доброкачественное течение АД у детей. Это, по-видимому, связано с тем, что сухой климат республики улучшает заживление и быстрее высушивает мокнущие поверхности, а также улучшает течение АД. В летнее время отмечалось улучшение кожного процесса, удлинялся период ремиссии у превалирующей части детей (68 %). В данном случае происходило физиологически усиленное выделение кожного сала и кожные покровы меньше подвергались воздействию аэроаллергенов.
Клиническое выздоровление – полное разрешение клинических признаков АД (исчезновение зуда, эритемы, папул, экскориации, лихенизации) к концу комбинированного лечения зарегистрировано у 78 % больных. Значительное улучшение (исчезновение эритемы, папул, экскориации, лихенизации, слабый зуд) было достигнуто у 7 пациентов. Улучшение (незначительная эритема в некоторых бывших очагах, умеренное шелушение, слабый зуд) наступило у 15 больных.
Удовлетворительные непосредственные результаты лечения отмечены у больных, имевших выраженную поливалентную сенсибилизацию, сопутствующие аллергические и хронические заболевания желудочно-кишечного тракта, с длительностью заболевания свыше 5–7 лет, с частыми обострениями.
Результаты лечения зависели от длительности болезни. Выявлено, что чем меньше продолжительность болезни, тем лучше результаты лечения. Среди больных с продолжительностью болезни до 3 лет (17 пациентов) клиническое выздоровление достигнуто у 9 пациентов, с длительностью болезни от 3 до 6 лет – у 6 детей, от 6 до 9 лет и более – у 4 больных.
Таким образом, переносимость комплексного лечения была хорошей, оценка результатов лечения проводилась и по данным лабораторных исследований. Комбинированное лечение оказало положительное влияние на динамику иммунологических нарушений у детей с АтД. Количество рецидивов в год у больных с обострением за весь период наблюдения уменьшилось в 1,7 раза.
Сравнительная характеристика результатов клеточного иммунитета у детей (табл.1), страдающих АД, показала положительную динамику, выявлена статистическая значимость различия показателей контрольной группы Р1<0,001 по сравнению с показателями пациентов в период разгара болезни Р2< 0,01 и в период ремиссии Р2<0,05 – 0,01, что говорит о повышении иммунитета у больных детей с АД. Наблюдалось снижение маркёров (СD-клеток) до лечения заболевания и отмечалась невыраженная тенденция к повышению после проведенного лечения.
Таблица1
Сравнительная характеристика клеточного звена иммунитета у больных с атопическим дерматитом
|
Маркё-ры |
Контрольная группа (n=20) |
До лечения (n=50) |
После лечения (n=50) |
p |
||||||||||
|
|
Р1 |
|
Р1 |
Р2 |
||||||||||
|
CD3 |
60,7±0,9 |
40,7±0,8
|
p1<0,001
|
45,5±0,7
|
p1<0,001
|
p2<0,05
|
<0,001 |
|||||||
|
CD4 |
38,0±0,7 |
27,7±0,5
|
p1<0,001
|
33,5±0,5 |
p1<0,01
|
p2<0,001
|
<0,001 |
|||||||
|
CD8 |
19,0±0,4 |
11,7±0,4
|
p1<0,001
|
13,7±0,5
|
p1<0,001
|
p2>0,05
|
<0,001 |
|||||||
|
CD20 |
21,2±0,6 |
14,1±0,4
|
p1<0,001
|
16,3±0,5
|
p1<0,001
|
p2<0,05
|
<0,001 |
|||||||
|
CD95 |
28,0±0,5 |
18,3±0,5
|
p1<0,001
|
22,0±0,6
|
p1<0,001
|
p2<0,01
|
<0,001 |
|||||||
|
CD25 |
16,1±0,5 |
18,1±0,4
|
p1<0,001
|
11,6±0,6
|
p1<0,01
|
p2<0,001
|
<0,001 |
|||||||
|
CD71 |
18,7±0,6 |
9,7±0,4
|
p1<0,001
|
13,0±0,5
|
p1<0,001
|
p2<0,001
|
<0,001 |
|||||||
|
CD32 |
52,4±0,8 |
32,9±1,0
|
p1<0,001
|
38,6±0,7
|
p1<0,001
|
p2<0,001
|
<0,001 |
|||||||
|
CD16
|
8,6±0,3 |
3,1±0,2
|
p1<0,001
|
5,9±0,4
|
p1<0,01
|
p2<0,001
|
<0,001 |
|||||||
По данным таблицы 2 отмечено снижение уровня иммуноглобулин А до и после лечения, в свою очередь, сывороточные иммуноглобулины М, G значительно повышаются до лечения заболевания, с тенденцией снижения после лечения. Содержание иммуноглобулина Е в сыворотке крови у сенсибилизированных детей с атопией всегда оставалось на высоком уровне.
Таблица 2
Сравнительная характеристика гуморального звена
иммунитета у больных с атопическим дерматитом
|
Маркё-ры |
Контрольная группа (n=20) |
До лечения (n=50) |
После лечения (n=50) |
р |
||||||||||
|
|
Р1 |
|
Р1 |
Р2 |
||||||||||
|
IgЕ |
23,1±5,6 |
96,5±2,5 |
p1<0,001 |
104,4±7,4 |
p1<0,001 |
p2>0,05
|
<0,001 |
|||||||
|
IgА |
0,44±0,03 |
0,33±0,03 |
p1<0,001 |
0,36±0,01 |
p1<0,001 |
p2<0,01
|
>0,05 |
|||||||
|
IgМ |
0,59±0,03 |
0,78±0,03 |
p1<0,001 |
0,63±0,01 |
p1<0,01 |
p2>0,05 |
<0,001 |
|||||||
|
Ig G |
5,3±0,2 |
6,2±0,1 |
p1<0,001
|
5,7±0,2 |
p1<0,05 |
p2<0,01
|
<0,001 |
|||||||
|
ЦИК |
119,7±0,2 |
130,9±3,0 |
p1<0,001 |
125,9±0,8 |
p1<0,001 |
p2<0,001
|
<0,001 |
|||||||
Примечание: p – статистическая значимость различия показателей при множественном сравнении (по Н-критерию Крускала – Уоллиса ANOVA); р1 – статистическая значимость различия показателей по сравнению с контрольной группой; р2 – статистическая значимость различия показателей по сравнению с периодом разгара; р3 – статистическая значимость различия показателей по сравнению с периодом ремиссии (р1-р3 – по U-критерию Манна – Уитни).
Заключение
За весь период наблюдения наиболее чаще встречалась экссудативная форма атопического дерматита. Другие клинические формы отмечались намного реже и протекали в виде легкой и среднетяжелой степени тяжести.
При сравнении данных больных до и после лечения выявлена статистическая значимость различий показателей Р<0,001, что говорит о снижении иммунного статуса у больных с АД. Выявлена зависимость – чем теплее время года, тем чаще наступал период ремиссии у больных детей с АД.
У большинства детей преимущественно выявлена легкая форма заболевания, так как метеостабильный жаркий климат создавал благоприятные условия для выздоровления: наличие открытой обуви, легкой одежды, частой гигиены, которые способствовали быстрому заживлению кожного процесса.
Таким образом, проведенные исследования клеточного и гуморального звена иммунитета у больных детей с АД, в разгар болезни, т.е до лечения, позволили выявить дисбаланс в различных звеньях иммунитета.
Библиографическая ссылка
Рахимова У.Х., Мамаджанова Г.С., Носирова М.П., Умарова З.К. КЛИНИКО-ИММУНОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА АТОПИЧЕСКОГО ДЕРМАТИТА У ДЕТЕЙ В УСЛОВИЯХ ЖАРКОГО КЛИМАТА // Современные проблемы науки и образования. 2016. № 4. ;URL: https://science-education.ru/en/article/view?id=25045 (дата обращения: 17.05.2026).



