Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICO-EPIDEMIOLOGICAL CHARACTERISTICS OF THROMBOCYTOPENIC PURPURA OF CHILDREN IN KYRGYZSTAN
Иммунная тромбоцитопения (D69.3) – это заболевание, которое характеризуется повышенной кровоточивостью из-за снижения количества кровяных пластинок менее 100х109/л в единице объема крови [2, 7, 9, 10] на фоне нормального или увеличенного количества мегакариоцитов в костном мозге без признаков поражения других ростков кроветворения вследствие аутоиммунных и лимфопролиферативных заболеваний или лечения лекарственными препаратами, способными вызвать иммуно-опосредованную тромбоцитопению. Термин «иммунная тромбоцитопения» (ИТП) международной экспертной группой одобрен в замену «идиопатической тромбоцитопенической пурпуры» [3, 8].
По данным разных исследователей заболеваемость ИТП колеблется от 1,5-2,0 до 13,0 на 100 тыс. детского населения [4, 6]. Распространенность ИТП достигает 125 на 1 млн детского и взрослого населения в год [5].
Исследователи высказывают предположения о том, что основной причиной широкой распространенности среди детей и взрослых ИТП является высокая экспозиция неблагоприятных факторов внешней среды [1, 7].
Однако J.N. George [8], обобщая эпидемиологические исследования относительно ИТП, пришел к заключению, что большинство исследований имело существенные недостатки, а именно – ограниченные сроки наблюдения за популяцией, которые препятствуют оценке динамики эпидемиологического процесса в рассматриваемых регионах, неоднозначная трактовка геморрагических проявлений у детей и отсутствие региональных регистров. Следовательно, можно предположить, что до настоящего времени нет достоверных данных об истинной заболеваемости и распространенности ИТП среди детского и взрослого населения.
Цель исследования – изучение клинико-эпидемиологических особенностей ИТП у детей в возрасте от 0 до 14 лет в Кыргызстане.
Материал и методы исследования
Распространенность и заболеваемость ИТП с 2011 по 2015 г. среди детей в возрасте от 0 до 14 лет на 100000 детского населения в Кыргызстане анализировали по данным Республиканского медико-информационного центра (РМИЦ) (табл. 1), которые были получены по официальному запросу Национального центра охраны материнства и детства (НЦОМиД). Согласно запросу РМИЦ представлены данные о распространенности и заболеваемости детей ИТП с 2011 по 2015 г. на основе формы № 12 государственной статистической отчетности для организаций здравоохранения, оказывающих первичную медико-санитарную помощь населению «Отчет о заболеваемости и профилактической работе (ЦСМ, диспансера)».
Таблица 1
Средняя годовая численность детей в возрасте от 0 до 14 лет в Кыргызстане
|
Регионы |
Средняя годовая численность детей в возрасте от 0 до 14 лет |
||||
|
2011г. |
2012г. |
2013г. |
2014г. |
2015г. |
|
|
Кыргызская Республика |
1675134 |
1718224 |
1767313 |
1819696 |
1878869 |
|
Баткенская область |
144780 |
148416 |
152710 |
157477 |
163076 |
|
Джалал-Абадская область |
343084 |
350040 |
357874 |
366556 |
376727 |
|
Иссык-Кульская область |
136530 |
139160 |
141742 |
143936 |
146543 |
|
Нарынская область |
89462 |
90837 |
92150 |
93116 |
93887 |
|
Ошская область |
383195 |
390633 |
399825 |
411129 |
425511 |
|
Таласская область |
80577 |
82965 |
85256 |
87247 |
89121 |
|
Чуйская область |
220150 |
227847 |
236810 |
245793 |
255260 |
|
г. Бишкек |
206939 |
216934 |
227699 |
238956 |
250513 |
|
г. Ош |
70417 |
71392 |
73247 |
75486 |
78231 |
Анализировали также клинические проявления болезни 206 детей с ИТП, которые были госпитализированы с 2010 по 2012 г. в отделение гематологии НЦОМиД. В данном случае использован метод сплошного набора материала, т.е. в исследование были включены все дети с ИТП, которые поступали на лечение в течение трех лет. Источником сбора материала для изучения при клиническом анализе служила «Медицинская карта стационарного больного» (форма 003/у).
Для диагностики и объективной оценки состояния детей и выявления возможных провоцирующих факторов развития ИТП проводились лабораторные исследования: развернутый анализ крови; общие клинические исследования мочи, испражнений, включая микроскопию испражнений на яйца гельминтов; гемостазиограмма; миелограмма; иммунологические исследования: CD3, CD4, CD8, CD16, CD25, CD95, фагоцитарный индекс, циркулирующие иммунные комплексы, IgA, IgМ и IgG, ИФА крови на маркеры вируса гепатита А, В, С, Д, антитела к Helicobacter pylori.
При установлении клинического диагноза ИТП руководствовались классификацией в соответствии с рекомендациями достигнутого консенсуса [7]. Так, при диагностике ИТП выделяли «сухую» и «влажную» формы болезни. Основным критерием сухой и влажной ИТП было отсутствие (сухая форма) и наличие (влажная форма) кровотечений. Острое течение устанавливалась при достижении спонтанной или медикаментозно-индуцированной клинико-гематологической ремиссии в течение 3-х месяцев от начала болезни. Персистирующее течение диагностировалось при длительности болезни от 3-х до 12-ти месяцев до наступления полной клинико-гематологической ремиссии. Основанием для диагностики хронического течения ИТП было отсутствие клинико-гематологической ремиссии в течение более чем 12-ти месяцев. Длительность болезни у больных с ИТП оценивалась с момента появления первых признаков геморрагического синдрома до наступления полной клинико-лабораторной ремиссии.
Результаты исследования
Распространенность ИТП среди детей в возрасте от 0 до 14 лет в Кыргызстане с 2011 по 2015 г. колебалась в пределах от 8,9 до 10,3 на 100 000 детского населения (табл. 2).
Таблица 2
Динамика распространенности ИТП у детей в возрасте от 0 до 14 лет
|
Регионы |
на 100 000 населения |
||||
|
2011г. |
2012г. |
2013г. |
2014г. |
2015г. |
|
|
Кыргызская Республика |
8,8 |
10,1 |
8,9 |
10,3 |
9,3 |
|
Баткенская область |
2,1 |
4,0 |
3,3 |
3,8 |
1,2 |
|
Джалал-Абадская область |
7,9 |
7,1 |
7,5 |
4,9 |
5,6 |
|
Иссык-Кульская область |
12,5 |
8,6 |
8,5 |
7,6 |
13,0 |
|
Нарынская область |
12,3 |
22,0 |
8,7 |
21,5 |
18,1 |
|
Ошская область |
5,5 |
6,9 |
6,5 |
4,4 |
4,5 |
|
Таласская область |
12,4 |
19,3 |
21,1 |
20,6 |
18,0 |
|
Чуйская область |
12,3 |
9,2 |
8,4 |
11,4 |
11,8 |
|
г. Бишкек |
13,0 |
19,4 |
15,8 |
25,5 |
16,4 |
|
г. Ош |
5,7 |
5,6 |
6,8 |
9,3 |
11,5 |
Самые высокие показатели распространенности ИТП в 2015 г. отмечались в Нарынской, Таласской областях и г. Бишкек. При этом в указанных регионах имеет место рост распространенности ИТП. В г.Ош за 2011–2015 гг. распространенность ИТП выросла практически в 2 раза (табл. 2).
Распространенность ИТП среди детей от 0 до 14 лет почти в 2–3 раза выше, чем среди детей в возрасте 1–5 лет и 4–5 раз – среди детей до 1 года жизни (рис. 1).
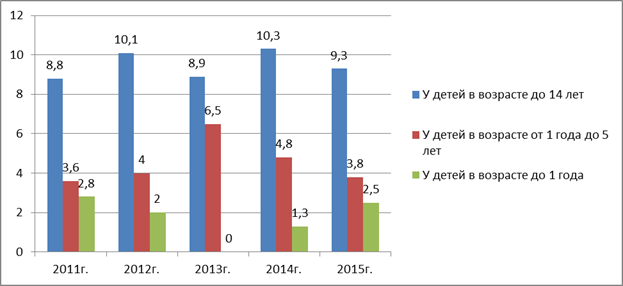
Рис. 1. Динамика распространенности ИТП среди детей разных возрастных групп на 100000 населения
Динамика заболеваемости ИТП среди детей от 0 до 14-ти лет приведена в табл. 3.
Таблица 3
Динамика заболеваемости ИТП среди детей в возрасте от 0 до 14 лет за 2011–2015 гг.
|
Регионы |
на 100 000 населения |
||||
|
2011г. |
2012г. |
2013г. |
2014г. |
2015г. |
|
|
Кыргызская Республика |
2,7 |
4,5 |
3,3 |
4,1 |
3,5 |
|
Баткенская область |
0,7 |
1,3 |
1,3 |
1,3 |
0,6 |
|
Джалал-Абадская область |
3,2 |
4,0 |
2,8 |
0,5 |
1,9 |
|
Иссык-Кульская область |
3,7 |
5,0 |
1,4 |
2,8 |
4,8 |
|
Нарынская область |
5,6 |
11,0 |
2,2 |
11,8 |
8,5 |
|
Ошская область |
1,3 |
2,0 |
1,5 |
1,0 |
1,4 |
|
Таласская область |
5,0 |
9,6 |
10,6 |
11,5 |
7,9 |
|
Чуйская область |
4,1 |
4,0 |
3,8 |
2,0 |
2,7 |
|
г. Бишкек |
1,9 |
8,3 |
6,6 |
12,6 |
7,5 |
|
г. Ош |
2,8 |
1,4 |
5,5 |
7,9 |
6,4 |
В целом по республике заболеваемость ИТП среди детей от 0 до 14-ти лет в течение последних пяти лет не менялась и колебалась в пределах от 3,0 до 3,5 на 100 000 детского населения.
Среди госпитализированных детей с ИТП прослеживалась отчетливая связь между формой болезни и возрастом детей (рис. 2).
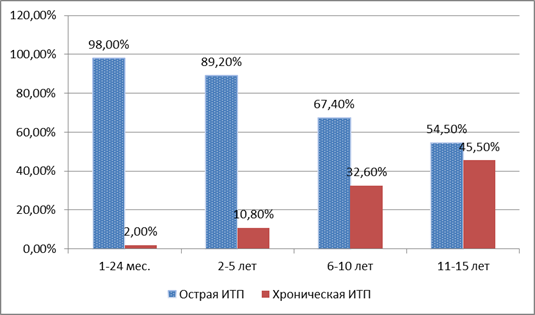
Рис. 2. Возрастная структура острой и хронической ИТП
Практически у всех детей первых двух лет жизни ИТП протекала в острой форме, и с возрастом ее удельный вес уменьшался. Хроническое же течение ИТП диагностировалось у единичных детей первых двух лет жизни, а в возрасте 11–15 лет у каждого второго подростка заболевание протекало в хронической форме.
Отмечено небольшое преобладание девочек (51,5 %) над мальчиками (48,5 %).
За 3–6 недель до развития клинических проявлений ИТП 56,3 % детей переболели ОРВИ, 18 % детей – ветряной оспой или корью, 17 % детей – острыми заболеваниями желудочно-кишечного тракта и 5 % детей – вирусными гепатитами. У 8 % детей развитию первых симптомов геморрагического синдрома предшествовала вакцинация 143 (71 %) ребенка наблюдались в диспансерной группе «часто болеющих детей».
Дети поступали с выраженным кожно-геморрагическим синдром (у 48,8 %), носовыми (у 60,1 %), десневыми (у 8,4 %), желудочными (у 2,1 %) и кишечными (у 1,4 %) кровотечениями. Маточные кровотечения отмечены у 2,6 % девочек подросткового возраста.
Частота кровотечений на фоне кожных геморрагий при острой (у 46,6±3,9 %) и хронической ИТП (у 51,2±7,6 %) не имела достоверного различия.
При объективном осмотре у 79 (38,3 %) детей обнаружено увеличение печени. На УЗИ умеренное увеличение печени диагностировано у 92 % детей с острой и ИТП.
Данные дополнительных методов исследования позволили установить наличие сопутствующих заболеваний у 187 (90,8 %) детей с ИТП. У 40,5 % детей с острой и практически у всех (97,7 %) больных с ИТП диагностированы патологические изменения со стороны пищеварительного тракта. При анализе характера сопутствующей патологии у детей с хронической ИТП, по сравнению с данными детей с острой формой болезни, чаще диагностировались патология желчных путей, реактивное поражение печени и хронические гастриты. Следовательно, наличие сопутствующей патологии со стороны желудочно-кишечного тракта может служить фактором риска формирования хронического течения тромбоцитопении (ОШ = 61,72; ОР = 2,412).
Кариозные разрушения зубов диагностированы у 43,7 % детей, воспалительные заболевания ЛОР-органов у 32,3 % пациентов.
IgG к Helicobacter pylori в концентрации выше 1:50 обнаружены у 20 % детей с острой и 30 % больных с хронической ИТП.
У 78,1 % детей обнаружены маркеры персистирующих инфекций. Самыми частыми сопутствующими инфекциями были цитомегаловирусная инфекция (у 39,3 %) и простой герпес (25,7 %). Микоплазма обнаружена у 8,7 % детей. При этом следует отметить, что у 11,6 % детей с хронической иммунной тромбоцитопенией и у 7,9 % больных с острой формой болезни обнаруживалось сочетание ЦМВ + вирус простого герпеса 1-11 + микоплазмы.
Заключение
Таким образом, обобщая результаты исследования, можно заключить, что распространенность ИТП среди детей в возрасте от 0 до 14 лет в Кыргызстане с 2011 по 2015 г. колебалась в пределах от 8,8 до 10,3 на 100 000 детского населения, заболеваемость – в пределах от 3,0 до 3,5 на 100 000 детского населения. Распространенность ИТП среди детей в возрасте от 0 до 14 лет в 2–3 раза выше, чем среди детей в возрасте до пяти лет.
В структуре ИТП среди госпитализированных больных преобладает острая форма болезни. При этом частота кровотечений на фоне кожных геморрагий при острой и хронической форме болезни не имеет достоверного различия.
Существует определенная зависимость течения ИТП от возраста ребенка. Практически у всех детей первых двух лет жизни ИТП протекала в острой форме, и с возрастом ее удельный вес уменьшался. Хроническое течение ИТП чаще диагностируется у детей в возрасте 11–15 лет. Провоцирующими факторами обострения ИТП являются ОРВИ и другие воспалительные заболевания дыхательных путей. Сопутствующие заболевания обнаруживаются у 90,8 % детей с ИТП, среди которых чаще всего диагностируются патологические изменения со стороны пищеварительного тракта (патология желчных путей, реактивное поражение печени и хронические гастриты). Данные математического анализа свидетельствуют, что сопутствующая патология со стороны пищеварительного тракта может служить фактором риска формирования хронического течения ИТП (ОШ = 61,72; ОР = 2,412).
Персистирующие инфекции типа ЦМВ, вируса простого герпеса I-II, микоплазмы, токсоплазмы, уреаплазмы обнаружены у 78,1 % больных, которые могут оказать неблагоприятное влияние на течение острой и хронической ИТП.
Выводы:
1. Распространенность ИТП среди детей в возрасте до 14 лет в Кыргызстане с 2011 по 2015 г. колеблется в пределах от 8,8 до 10,3 на 100 000 детского населения. При этом в отдельных областях имеется заметная тенденция к росту распространенности ИТП среди детей, что требует углубленного изучения причин эпидемиологии данного заболевания в разных климато-географических регионах страны.
2. Существует определенная зависимость течения ИТП от возраста ребенка. Хроническое течение ИТП чаще диагностируется у детей в возрасте 11–15 лет, острое течение – среди детей первых двух лет жизни. Распространенность ИТП среди детей в возрасте до 14 лет в 2–3 раза выше, чем среди детей в возрасте до пяти лет.
3. Сопутствующие заболевания обнаруживаются у 90,8 % детей с ИТП, среди которых чаще всего диагностируются патологические изменения со стороны пищеварительного тракта. Сопутствующая патология со стороны пищеварительного тракта может служить фактором риска формирования хронического течения ИТП (ОШ = 61,72; ОР = 2,412).
Библиографическая ссылка
Исаева Б.Э. КЛИНИКО - ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ У ДЕТЕЙ В КЫРГЫЗСТАНЕ // Современные проблемы науки и образования. 2016. № 3. ;URL: https://science-education.ru/en/article/view?id=24871 (дата обращения: 17.05.2026).



