Орофарингеальная область является анатомически сложной, что обусловливает специфичность клинического течения и лечения развивающихся здесь опухолей. Среди злокачественных опухолей головы и шеи рак слизистой органов полости рта по частоте занимает второе место после рака гортани [6].
Заболеваемость населения России раком слизистой оболочки полости рта в 2013 году составила 5,55 на 100 000 жителей и ротоглотки – 3,28. Среднегодовой темп прироста заболеваемости с 2003 по 2013 год составил для рака полости рта 2,41 %, для рака ротоглотки 1,81 % [3].
Рак слизистой оболочки органов полости рта и ротоглотки по праву считается одним из наиболее агрессивных и трудно излечиваемых. Длительное время данная патология может симулировать различные параопухолевые процессы, не сопровождаться болевым синдромом. В результате большинство пациентов начинает специфическое лечение, имея опухоль существенных размеров, хотя рак слизистой оболочки полости рта и ротоглотки – заболевание доступное для визуализации и врачебного осмотра [2].
На протяжении многих лет в большинстве клиник России была традиционна тактика комбинированного и комплексного лечения рака слизистой органов полости рта и ротоглотки с ПХТ и лучевой терапией на первом этапе и оперативным лечением в последующем. Первично-хирургический подход к лечению рака органов полости рта и ротоглотки уже не новое направление, а современная методика. Отсутствие боязни послеоперационных осложнений и возможности современной пластической хирургии позволяют выполнять обширные резекции органов полости рта и ротоглотки с одномоментным восстановлением функции с последующим химиолучевым лечением [3].
Пятилетняя выживаемость, с учетом всех стадий, за последние десять лет, при комплексном лечении не превышает 50 %. При этом, в 30–55 % наблюдений развивается местный рецидив [9], а в 30–52 % появляются регионарные метастазы [1].
Наиболее тяжелую категорию больных представляют те, у которых злокачественная опухоль поражает задние отделы полости рта и ротоглотки. При наличии опухоли данной локализации часто бывает невозможным определить до операции истинное распространение опухоли в пределах пораженного органа и возможное распространение опухоли в пределах пораженного органа и возможное распространение на соседние анатомические области [7]. Возникают определенные сложности для оперативного вмешательства, когда хирургу предстоит выбрать доступ, который бы позволил радикально удалить опухоль.
В целях повышения эффективности хирургического этапа лечения больных раком слизистой оболочки задних отделов полости рта и ротоглотки, в отделении опухолей головы и шеи ФГБУ РНИОИ с 2012 года, разработан и успешно используется метод модифицированной срединной мандибулотомии (патент на изобретение № 2556604 от 16 июня 2015 г.), который позволяет радикально удалить опухоль и улучшить качество жизни оперированных больных.
Клиническое наблюдение. Больной Б., 54 лет, ист. бол. №С-17260/д, поступил в отделение опухолей головы и шеи РНИОИ для проведения неоадъювантного курса полихимиотерапии с последующим хирургическим вмешательством в одну госпитализацию 8.05.15 года с диагнозом рак корня языка, St. III,T3N0M0, кл. гр. 2, что подтверждало гистологическое заключение № 2297 «Плоскоклеточный рак с ороговением». Ранее противоопухолевого лечения не получал.
Из анамнеза. За три месяца до поступления в РНИОИ обращался по месту жительства к ЛОР-врачу с жалобами на боли при глотании. По поводу хронического фарингита получал противовоспалительную терапию, без эффекта. При нарастании болей и неэффективного противовоспалительного лечения самостоятельно обратился в РНИОИ. При обследовании гистологическое исследование установило злокачественную природу опухоли. Локальный статус: лимфатические узлы не пальпируются. Открывание рта болезненное, но в полном объеме. При орофарингоскопии в области корня языка слева определяется опухолевый инфильтрат 5,0х3,5 см с изъязвлением и распространением на боковую стенку глотки. При пальпации язык резко болезненный.
В отделении опухолей головы и шеи РНИОИ больной получил неоадъювантный курс полихимиотерапии (карбоплатин и фторурацил). Противопоказаний к оперативному вмешательству после проведения полихимиотерапии у больного выявлено не было, и через 2 дня больному проведена радикальная операция с применением предложенного нами способа.
Под в/в комбинированной анестезией с искусственной вентиляцией легких произведен разрез кожи шеи в левой подчелюстной области, расположенной на 1,5 см ниже края нижней челюсти, до точки, расположенной на 1,5 см ниже края нижней челюсти правой стороны (рис.1).
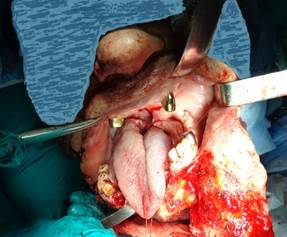
Рис.1. Обзор опухоли в области корня языка и ротоглотки после выполнения мандибулотомии
Далее произведен разрез от угла рта справа до разреза на шее, обнажен передний отдел нижней челюсти, распил тела нижней челюсти произведен по вертикальной средней линии, вначале от ее верхнего края вниз на 1,0 см, а затем – под углом в 135 ° относительно линии распила в правую сторону (противоположную локализации опухолевого процесса). Края нижней челюсти мобилизованы от мышц диафрагмы дна полости рта, разведены (рис. 2).
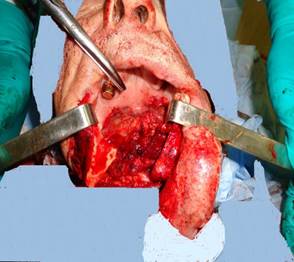
Рис. 2. Вид операционной раны после выполнения мандибулотомии и удаления макропрепарата
Проведена ревизия операционной раны, определены границы опухоли языка и глотки. Опухоль удалена в пределах здоровых тканей. Далее выполнено закрытие послеоперационного дефекта языка и боковой стенки глотки местными тканями. Гемостаз. Остеосинтез нижней челюсти осуществлен сведением краев нижней челюсти и фиксацией их с помощью титановой минипластины, расположенной под прямым углом к косой линии распила (рис. 3).
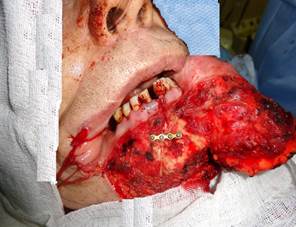
Рис. 3. Этап остеосинтеза при помощи титановой минипластины
Рана послойно ушита. Далее выполнена превентивные шейная лимфаденэктомия слева и трахеостомия. Гемостаз. Швы. Введена трахеотомическая трубка (рис. 4).
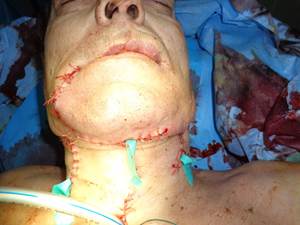
Рис. 4. Вид больного после операции
Патогистологический диагноз № 43061-062/15 - G2 плоскоклеточный рак с ороговением, №43063-064/15 – метастаза рака нет.
В послеоперационном периоде у больного заживление произошло первичным натяжением, На 5 сутки после операции больной деканулирован. Самостоятельное глотание и речь восстановились через неделю после операции, однако, из-за производимой мандибулотомии назогастральный зонд не удалялся. После контрольного рентгенологического исследования нижней челюсти через 1 месяц отмечена консолидация фрагментов челюсти – назогастральный зонд был удален, и пациент перешел на самостоятельное питание. Далее больной получил адъювантную дистанционную лучевую терапию до СОД 40Гр. Длительность наблюдения за прооперированным больным составляет более 1 года, без рецидива.
Обсуждение
Несмотря на то, что опухоли орофарингеальной области относятся к «визуальным», т.е. легкодоступным для визуального определения наличия опухоли, около 2/3 больных поступают на специализированное лечение с местно-распространенными опухолевыми процессами. Первоначально больные обращаются к стоматологам или ЛОР-врачам и в течение нескольких недель им проводится консервативная терапия чаще без эффекта. Затем больные направляются к онкологу. Около 90 % больных – это люди работоспособного возраста (30–60 лет), и вопрос в данном случае встает о радикальности проводимого лечения, качестве жизни больного после лечения и возможности сохранения работоспособности.
Особую категорию представляют больные, у которых злокачественная опухоль поражает слизистую оболочку задних отделов полости рта и ротоглотки. Перед хирургами встает вопрос о радикальности выполнения оперативного вмешательства, исходя из анатомических и функциональных особенностях челюстно-лицевой области.
Существует много различных доступов при удалении опухолей задних отделов полости рта и ротоглотки: трансоральный (внутриротовой, с рассечением нижней губы, угла рта или щеки), подчелюстные доступы (надподъязычная фаринготомия, по типу «visorflap», «pull-throughtechnique»), различные виды остеотомий нижней челюсти (срединная, парамедианная и боковая мандибулотомия) [5,7].
Однако некоторые из этих доступов влекут за собой развитие грубых косметических нарушений (выраженная деформация лица, образование грубых рубцов, а и иногда сквозные дефекты), гнойно-воспалительных осложнений в области послеоперационной раны.
Наибольший клинический интерес представляет срединная мандибулотомия. При этом остеотомия производится между первыми резцами по средней линии, и фрагменты нижней челюсти разводятся в сторону. Этот доступ создает хороший обзор операционного поля для точной визуальной и пальпаторной оценки распространенности опухолевой инфильтрации, а также определения поражения близлежащих органов, удаления опухоли в пределах здоровых тканей в едином блоке. Кроме того, данный доступ в значительной степени облегчает одномоментное пластическое замещение образовавшегося дефекта [8,10].
Исходя из вышеперечисленного, нами разработан и успешно используется с 2012 года метод модифицированной срединной мандибулотомии. Следует отметить, что преимуществом данного метода является то, что остеотомия выполняется под углом в 135° относительно линии распила. Это предотвращает расхождение фрагментов нижней челюсти, тем самым создает оптимальные условия для консолидации нижней челюсти и предотвращает развитие послеоперационных осложнений, связанных с возможной лабильностью костных фрагментов.
Заключение. Высокий уровень заболеваемости раком связан не только с канцерогенной ситуацией, но и с состоянием онкологической помощи населению и профилактической направленностью Здравоохранения [4]. Позднее обращение больного по поводу рака слизистой оболочки полости рта и ротоглотки в специализированное онкологическое учреждение и необходимость проведения ему расширенной операции можно объяснить двумя факторами. Это отсутствие онкологической настороженности и длительное противовоспалительное лечение у стоматологов и ЛОР- врачей, как правило, без эффекта, и быстрый темп роста рака указанных локализаций. Доказано, что своевременная диагностика рака слизистой оболочки полости рта и ротоглотки способствует выполнению меньшего по объему хирургического вмешательства, тем самым снижает риск инвалидизации таких пациентов.
Предложенный и используемый нами способ мандибулотомии при лечении местно- распространенных процессов в полости рта и ротоглотке прост в исполнении, обеспечивает хороший доступ к опухоли и радикальное ее удаление с одномоментной пластикой образовавшегося дефекта, отличается низким уровнем развития гнойно-септических послеоперационных осложнений, не влечет за собой развитие грубых косметических нарушений.



