Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RESULTS OF MODIFIED VACUUM THERAPY AT PURULENT COMPLICATION OF DIABETIC FOOT SYNDROME
По последним данным, численность больных СД в мире за последние 10 лет увеличилась более чем в 2 раза и к концу 2014 года достигла 387 млн человек. Согласно прогнозам Международной диабетической федерации к 2035 году СД будет страдать 592 млн человек [1]. В Российской Федерации, как и во всех странах мира, отмечаются высокие темпы роста заболеваемости СД. По данным Государственного регистра больных СД, на январь 2015 г. в РФ по обращаемости в лечебные учреждения насчитывается около 4,1 млн человек, из них СД 1 типа - 340 тыс. и СД 2 типа - 3,7 млн пациентов. Между тем результаты эпидемиологических исследований, проведенных ФГБУ «Эндокринологический научный центр» (ЭНЦ) МЗ РФ в период с 2002 по 2010 г., показали, что истинная численность больных СД в России приблизительно в 3-4 раза больше официально зарегистрированной и достигает 9-10 млн человек, что составляет около 7% населения [1; 2]. Синдром диабетической стопы в настоящее время рассматривается как наиболее тяжелое из всех поздних осложнений сахарного диабета. По данным Государственного регистра больных СД, в 2014 г. синдром диабетической стопы (СДС) регистрировался у 5,6% пациентов с СД 1 типа и 2,4% пациентов с СД 2 типа [2]. Особой тяжестью отличаются гнойно-некротические проявления синдрома диабетической стопы, проявления которых варьируются от поверхностных язвенных дефектов до развития гангрены стопы. Раневой инфекции принадлежит ведущая роль в патогенезе деструктивных форм синдрома диабетической стопы, которые в 40-60% случаев заканчиваются ампутацией конечности [3-5].
Одним из инновационных методов локального воздействия на раневой процесс при гнойно-некротических осложнениях синдрома диабетической стопы является применение пролонгированного местного отрицательного давления. Вакуум-терапия традиционно предусматривает использование источника отрицательного давления (вакуум-аспиратор), пенополиуретановой губки с размером открытых пор от 400 до 2000 микрометров, адгезивного пленочного покрытия и фиксирующегося силиконового дренажного порта. По мнению ведущих экспертов в области лечения ран и раневой инфекции, клиническое применение методики позволяет сократить течение всех стадий раневого процесса и способствует существенному ускорению заживления раны. Вакуумная терапия рекомендована для лечения больших раневых дефектов или ран с обильным экссудатом при синдроме диабетической стопы в алгоритмах оказания специализированной медицинской помощи больным сахарным диабетом 2015 г. [1]. Следующий этап совершенствования методики ваккумной терапии, повышающей эффективность местного лечения раневой инфекции, является вакуумно-приточная терапия. В англоязычной литературе встречается термин V.A.C. Instill® Therapy, Negative pressure wound therapy and instillation (NPWTi). Технология предусматривает кроме использования локального отрицательного давления в области раны, периодическое орошение раневой поверхности раствором антисептика через определенные промежутки времени. Разработанная нами модификация вакуумной терапии при лечении больных с гнойно-некротическими формами синдрома диабетической стопы, позволяет использовать вакуумный аспиратор совместно с инфузионной системой, подающей раствор антисептика в заданном режиме.
Целью представленного исследования была разработка технологии местного лечения гнойно-некротических осложнений у больных синдромом диабетической стопы с помощью вакуумно-приточного метода. Для решения этой задачи были сформулированы следующие цели.
1. Изучить лечебные возможности комбинированного воздействия отрицательного давления и локальной инстилляции 1%-ного раствора диоксидина на течение раневого процесса при деструктивных формах диабетической стопы.
2. Разработать лечебный протокол вакуумно-приточного метода для больных с синдромом диабетической стопы с учетом оптимального соотношения периодов вакуумирования, периода паузы вакуумирования. Определить оптимальные скорость и объем инстилляции раствора антисептика.
3. Обосновать оптимальные показания и противопоказания к местному лечению инфицированных ран вакуумно-приточным методом при синдроме диабетической стопы.
4. Провести сравнительный анализ эффективности методики с учетом числа органосохраняющих и высоких ампутаций стопы у больных с гнойно-некротическими ранами при синдроме диабетической стопы при различных вариантах локального воздействия на раневой процесс.
Материал и методы
Нами исследованы результаты лечения 83 пациентов с деструктивными формами синдрома диабетической стопы, находившихся на лечении в отделении гнойной хирургии Красноярского краевого гнойно-септического центра. Больные были разделены на три группы. Больные 1 группы (n=27) в комплексном лечении получали местную вакуумно-инстилляционную терапию (ВАКИ). Пациентам 2 группы (n=27) в комплексном лечении применялась традиционная вакуумная терапия (ВАК). Больные 3 группы (n=27) получали стандартные перевязки с использованием растворов антисептиков и мазей на водорастворимой основе (Левомеколь, Левосин).
Критерии включения в исследование: больные обоего пола, в возрасте от 25 до 75 лет с установленным диагнозом сахарного диабета 1 или 2 типа, осложненного синдромом диабетической стопы и наличием гнойно-воспалительных процессов на стопе (трофические язвы, гнойно-некротические раны, флегмона, остеомиелит), глубиной поражения по классификации Wagner 2-4 степеней. Критерии исключения из исследования: первичная ампутация на уровне голени и бедра в анамнезе; поражение стопы 1 и 5 степеней по Wagner; наличие критической ишемии нижних конечностей; патология вен с развитием ХВН 4 класса по СЕАР и выше; наличие онкологического заболевания, беременности, хронического соматического заболевания в стадии декомпенсации; проведенное ранее ангиохирургическое вмешательство.
Оценка состояния раны и документирование стадии раневого процесса проводились с применением программы цифровой визуализации Wound Analyzer (Lohmann &Rauscher, Австрия). Кроме оценки стадии раневого процесса, программа позволяет проводить планиметрию раны. У всех больных оценивали продолжительность 1 фазы раневого процесса и общую продолжительность стационарного этапа лечения; уровень и частоту проведения ампутаций; потребность в повторных санирующих операциях; варианты заживления ран, а также различные способы пластического закрытия раневых дефектов. Статистическая обработка полученных данных выполнялась при помощи программы SPSS, версии 20.0. Для оценки значимости статистических различий между исследуемыми группами использовали непараметрический ранговый критерий Краскела-Уолиса, с последующим попарным сравнением групп по критерию Манна-Уитни. Сравнения зависимых выборок производились при помощи рангового критерия Вилкоксона. Значимость различий качественных и порядковых признаков в группах наблюдения оценивали при помощи критерия χ2 Пирсона с поправкой на непрерывность. Различия во всех случаях оценивали как статистически значимые при р<0,05.
Традиционная вакуум-ассистированная повязка и вакуумно-инстилляционная система накладывались в день поступления больного в стационар после проведения хирургической санации гнойно-некротического очага. Во время хирургической санации производились некрэктомия, ампутации и экзартикуляции пальцев, вскрытие гнойных затеков, секвестрэктомии при остеомиелитах. Повязка подключалась к источнику субатмосферного отрицательного давления - аппарату вакуумной терапии VivanoTec (Hartmann, Германия) и находилась на ране в течение 48 часов с отрицательным давлением 120 мм рт. ст. У больных 2 группы (ВАК) использовался стандартный непрерывный режим вакуумировния, тогда как у пациентов 1 группы (ВАКИ) к раневому дну устанавливался ПВХ-катетер, поверх которого накладывалась вакуумная повязка (рис. 1).
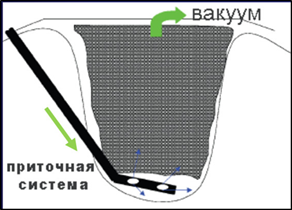
Рис. 1. Схема вакуумно-инстилляционного метода лечения ран у больных с синдромом диабетической стопы
У больных 1 группы (ВАКИ) использовался циклический прерывистый режим. В течение 2 минут вакуумирование не проводилось, с последующим вакуумированием с отрицательным давлением 120 мм рт. ст. в течение 10 минут. При этом к дну по приточному катетеру инфузионным двухканальным насосом SYRINGEPUMPSEP-21Splus производилась подача 1%-ного раствора диоксидина со скоростью 2-4 мл в час. Традиционная вакуум-ассистированная повязка у больных 1 группы сочеталась с инфузией антисептика с помощью шприцевого дозатора (рис. 2-7).
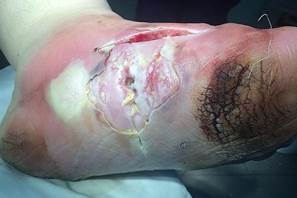
Рис. 2. Глубокая флегмона левой стопы у больного с нейропатической инфицированной формой синдрома диабетической стопы при поступлении
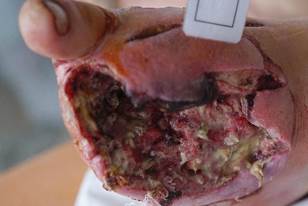
Рис. 3. Гнойно-некротическая рана стопы после хирургической санации, перед наложением вакуумно-инстилляционной повязки
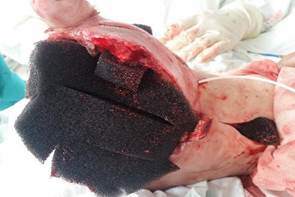
Рис. 4. Наложение вакуумно-инстилляционной повязки: наложение полиуретановой губки, установка к раневому ложу приточного катетера через отдельный контраппертурный разрез
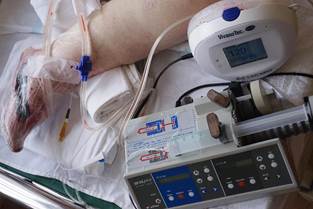
Рис. 5. Функционирует вакуумно-инстилляционная система
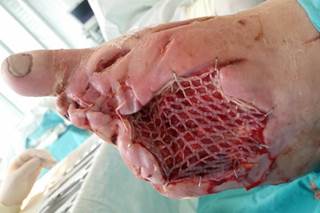
Рис. 6. Гранулирующая рана левой стопы, после лечения вакуум-инстилляционным методом, произведена дерматомная аутодермопластика
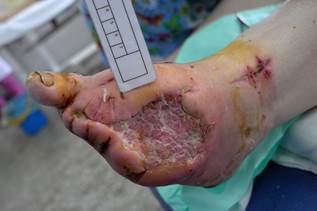
Рис. 7. Приживление аутодермотрансплантата, эпителизация раны
Анализ хирургических вмешательств, выполненных у больных 1-3 групп, показывает большее число «малых» ампутаций у пациентов 1 группы, которые позволили сохранить опорную функцию, в сравнении с результатами, полученными у больных 2 и 3 групп (табл. 1).
Таблица 1
Виды хирургических вмешательств у больных 1-3 групп
|
Вид хирургического вмешательства |
1 группа (n=27) |
2 группа (n=27) |
3 группа (n=29) |
|
Малая ампутация в переднем отделе стопы |
22 (81%)2 |
21 (78%) |
18 (62%) |
|
Трансметатарзальная ампутация |
7 (26%)1 |
4 (15%) |
7 (24%) |
|
Ампутация голени |
1 (3,7%)1,2 |
3 (11%) |
4 (13,8%) |
|
Ампутация бедра |
0 (0%)1,2 |
2 (7,4%) |
1 ( 3,5%) |
Примечание: 1 – достоверность отличий в сравнении с показателями 2 группы при P<0,05; 2 - достоверность отличий в сравнении с показателями 3 группы при P<0,05.
Важным показателем, определяющим экономические затраты на лечение, является средняя продолжительность стационарного лечения, которая у больных 1 группы составила 17,1±1,5 суток, 2 группы 20,2±0,7 суток, 3 группы – 22,5±1,4 (табл. 2). У больных 1 группы была достоверно меньше продолжительность 1 фазы раневого процесса. Фазу раневого процесса объективизировали с помощью программы электронной визуализации WHAT. Важным параметром оценки эффективности предложенной нами методики лечения явилась оценка количества выполненных повторных операций. Повторные этапные хирургические санации выполнялись во всех трех группах, в среднем потребовалось от 1 до 2 повторных операций. Оценка результатов показала, что у пациентов 1 группы достоверно реже требовались повторные санирующие операции, что свидетельствует о высокой эффективности ВАКИ в первую фазу раневого процесса. В 1 группе количество этапных хирургических обработок было достоверно меньше.
Таблица 2
Клинико-статистические показатели у больных 1-3 групп
|
1 группа (n=27) |
2 группа (n=27) |
3 группа (n=29) |
|
|
Средняя продолжительность стационарного лечения (суток) |
17,1±1,51,2 |
20,2±0,72 |
22,5±1,4 |
|
Средняя продолжительность 1 фазы раневого процесса (суток) |
7,3±0,91,2 |
10,1±1,22 |
14,6±1,7 |
|
Количество больных, которым произведены повторные этапные хирургические санации |
9 (33,3%)1,2 |
12 (44,4%) |
12 (41,3%) |
Примечание: 1 – достоверность отличий в сравнении с показателями 2 группы при P<0,05; 2 - достоверность отличий в сравнении с показателями 3 группы при P<0,05.
После санации раны встает вопрос о варианте закрытия раневого дефекта. На завершающем этапе лечения во всех группах использовались следующие методы пластического закрытия: местными тканями (наложение вторичных швов и метод дозированного растяжения тканей), дерматомная аутодермопластика, имплантация биопластического материала «Коллост». В основной группе больных за счет более быстрого купирования местного отека удалось закрыть раневой дефект наложением вторичных швов у 17 пациентов (62,9%), тогда как у пациентов 2 и 3 групп местными тканями закрыто 15 (55,5%) и 13 (44,8%) дефектов соответственно (табл. 3). Для закрытия раневых дефектов у пациентов групп сравнения потребовалось произвести большее количество аутодермопластик.
Таблица 3
Варианты закрытия раневого дефекта у больных 1-3 групп
|
Варианты закрытия раневого дефекта |
1 группа (n=27) |
2 группа (n=27) |
3 группа (n=29) |
|
Пластическое закрытие местными тканями |
17 (62,9%)2 |
15 (55,5%) |
13 (44,8%) |
|
Аутодермопластика |
5 (18,5%)2 |
6 (22,2%) |
7 (24,1%) |
|
Имплантация биопластического материала «Коллост». |
3 (11,1%)1,2 |
2 ( 7,4%) |
1 ( 3,4%) |
|
Заживление раны вторичным натяжением |
2 (7,4%)2 |
2 (7,4%) |
4 (13,7%) |
Примечание: 1 – достоверность отличий в сравнении с показателями 2 группы при P<0,05;
2 - достоверность отличий в сравнении с показателями 3 группы при P<0,05.
Таким образом, метод вакуумно-инстилляционной терапии способствует очищению и закрытию раневых дефектов стоп быстрее, чем при стандартном местном лечении и использовании классической методики лечения ран отрицательным давлением. Цикличное орошение раневого ложа раствором антисептика 1%-ного диокисдина приводит к более быстрой деконтаминации раны, позволяет эффективно удалять воспалительный экссудат и поддерживать в ране влажную среду. При снятии губчатой повязки у больных 1 группы отмечается менее выраженный болевой синдром, чем у больных, пролеченных с помощью стандартных вакуум-ассистированных повязок. Вакуумно-инстилляционный метод в нашей модификации прост в реализации, не требует наличия специального оборудования, характеризуется сокращением сроков пребывания больного в стационаре, может быть рекомендован для лечения больных с гнойно-некротическими формами синдрома диабетической стопы, как эффективное средство локального воздействия и управления раневым процессом в составе комплексного лечения.
Библиографическая ссылка
Терсков Д.В., Черданцев Д.В., Дятлов В.Ю., Коваленко А.А., Владимиров И.В. РЕЗУЛЬТАТЫ ПРИМЕНЕНИЯ МОДИФИЦИРОВАННОЙ ВАКУУМНОЙ ТЕРАПИИ ПРИ ГНОЙНЫХ ОСЛОЖНЕНИЯХ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ // Современные проблемы науки и образования. 2016. № 4. ;URL: https://science-education.ru/en/article/view?id=24838 (дата обращения: 17.05.2026).



