Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RESULTS OF SURGICAL TREATMENT OF DEEP PROSTHESIS KNEE JOINT INFECTION
Тотальное эндопротезирование коленного сустава значительно уменьшает болевой синдром и улучшает функцию и качество жизни пациентов с гонартрозом. Одним из тяжелых осложнений после тотальной замены коленного сустава является перипротезная инфекция, которая составляет от 1,0 до 12,4 % [6]. При перипротезном инфицировании встречаются варианты латентно протекающей суставной инфекции, для выявления которой необходимы дополнительные методы исследования и коррекция алгоритма оперативного лечения [4].
Segawa H. в 1999 г. предложил классификацию перипротезной инфекции коленного сустава на основе клинических показателей тяжести симптоматики и временной зависимости между хирургическим вмешательством и возникновением инфекции [5].
1-й тип инфекции может быть выявлен у пациентов во время ревизионной артропластики по поводу предполагаемого асептического расшатывания компонентов эндопротеза при наличии позитивных результатов микробиологического исследования операционного материала и данных гистологического исследования параартикулярных тканей.
2-й тип – ранняя глубокая послеоперационная инфекция; возникает непосредственно в послеоперационном периоде (4–6 недель после операции). Как правило, отмечается у пациентов с проблемным заживлением раны, инфильтрацией вокруг раны и сопровождается болевым синдромом.
3-й тип инфекции возникает также, как и 2-й тип непосредственно в послеоперационном периоде, однако протекает с невыраженной симптоматикой вследствие слабо вирулентной инфекции. Основными симптомами являются суставная боль, отечность, появление экссудата, ригидность или ухудшение функции сустава.
4-й тип – гематогенная хроническая или поздняя вялотекущая инфекция при достаточно удовлетворительной функции сустава после имплантации чаще возникает на фоне хронических очагов инфекции мочевого тракта, полости рта, после перенесенной пневмонии, а также у иммунокомпрометированных пациентов.
Цель исследования: улучшение результатов хирургического лечения гнойных осложнений после тотального эндопротезирования коленного сустава.
Материал и методы. С 1995 по 2015 г. в МОНИКИ им. М.Ф. Владимирского наблюдался 31 пациент с перипротезной инфекцией коленного сустава. Женщин – 19, мужчин – 12, в возрасте от 48 до 83 лет.
Для диагностики воспаления в области эндопротеза коленного сустава применяли клинические, рентгенологические, микробиологические, лабораторные и морфологические методы исследования [3].
Клинический диагноз глубокой перипротезной инфекции области коленного сустава основывался при наличии одного из первостепенных и минимум трех второстепенных стандартизированных согласительной конференцией критериев [2].
Первостепенными или достоверными критериями считали наличие свищевого хода, сообщающегося с полостью сустава или два положительных результата посева с фенотипчески идентичными микроорганизмами. Малыми или второстепенными критериями перипротезной инфекции в нашей работе являлись:
- повышение уровня С-реактивного белка в плазме крови и скорости оседания эритроцитов ≥ 30 мм /час (СОЭ);
- повышенное процентное количество полиморфноядерных нейтрофилов;
- положительный результат гистологического исследования параартикулярных тканей;
- положительный тест на эстеразу лейкоцитов;
- единичный положительный посев бактерий.
Постоянным отделением из раны после тотального эндопротезирования коленного сустава считали выделения в области хирургического разреза, продолжающиеся более 72 часов (рис. 1) [2].
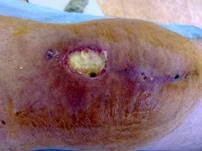
Рис. 1. Незаживающая рана у пациента Р., 1942 г.р. после тотального замещения коленного сустава
При выборе тактики хирургического лечения перипротезной инфекции коленного сустава проводилось изучение морфологических данных аспирата суставной жидкости [1].
Для лечения перипротезной инфекции коленного сустава на основе комплексного алгоритма диагностики использовали следующие основные методы хирургического лечения (табл. 1).
Таблица 1
Методы хирургического лечения перипротезного инфицирования коленного сустава
|
Характер оперативного метода |
Количество наблюдений |
|
Хирургическая санация с сохранением эндопротеза |
6 |
|
Двухэтапный метод хирургического лечения |
7 |
|
Одноэтапное ревизионное эндопротезирование |
2 |
|
Удаление эндопротеза, резекционная артропластика, артродез коленного сустава |
16 |
|
Всего |
31 |
Хирургическая санация с сохранением эндопротеза коленного сустава проведена в 6 случаях острого воспаления, в одном из них выполнена замена полиэтиленового вкладыша. Во всех случаях выполнен поздний дебридмент (более 4 недель после появления признаков воспаления) с согласия пациентов и при отказе от проведения двухэтапной ревизии (рис. 2).
а) 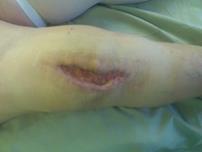 б)
б) 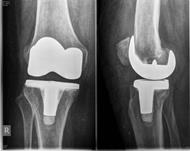
в) 
Рис. 2. Раннее перипротезное инфицирование правого коленного сустава, пациентка З., 1949 г .р.:
а) незаживающая рана коленного сустава; б) рентгенограмма при поступлении;
в) внешний вид коленного сустава через 2 месяца после хирургической санации
Во время хирургической санации проводили ультразвуковую кавитацию полости коленного сустава с использованием диссектора с встроенной помпой и возможностью одновременного применения растворов антисептиков (чаще 0,1 % раствор Лавасепта). В послеоперационном периоде осуществлялось постоянное проточно-промывное дренирование с периодическим наполнением сустава, путем перекрытия оттока до 10 минут, с периодичностью 1 час и последующей эвакуацией промывной жидкости. Дренаж и удаляли при «негативном» результате на тест-полоске для определения лейкоцитарной эстеразы и отсутствии температурной реакции.
При наличии достоверных клинических проявлений перипротезной инфекции, положительном тесте синовиальной жидкости на эстеразу лейкоцитов, при наличии сегментоядерных нейтрофилов с пролиферацией синовиоцитов и фиброцитов в суставной жидкости и обнаружении более 5 нейтрофилов в поле зрения при гистологическом исследовании операционного материала выполнялась двухэтапная ревизия с использованием цементного спейсера и последующим реэндопротезированием (рис. 3).
а)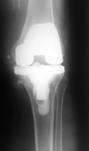 б)
б)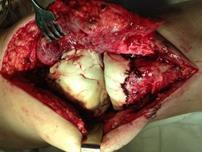 в)
в)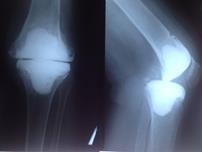
г) 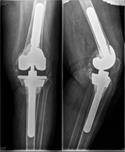 д)
д)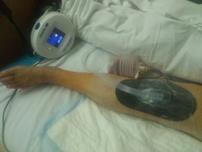
Рис. 3. Пациентка Ф., 1938 г.р. Глубокое перипротезное инфицирование коленного сустава. а) рентгенограмма коленного сустава до операции; б) во время хирургической санации после удаления компонентов эндопротеза и установки артикулирующего цементного спейсера;
в) рентгенограмма коленного сустава после первого этапа; г) рентгенограмма коленного сустава после второго этапа оперативного лечения; д) использование вакуумной терапии с целью профилактики послеоперационной гематомы
Во время первого этапа проводилось удаление бедренного итибиального компонентов эндопротеза, тщательный дебридмент с удалением резидуального цемента с последующей установкой спейсера, импрегнированного антибиотиком. Через 4–6 месяцев, при отсутствии клинических признаков рецидива воспаления, подтвержденных данными лабораторных исследований, выполнялся второй этап хирургического лечения – повторное эндопротезирование коленного сустава.
У пациентов с подозрением на латентно протекающую инфекцию, при наличии дестабилизации компонентов эндопротеза и слабоположительного теста на лейкоцитарную эстеразу, проводилось интраоперационное исследование нативных срезов свежезамороженных параартикулярных тканей. При определении менее 5 нейтрофилов в поле зрения выполнялось одноэтапное ревизионное эндопротезирование (рис. 4), в том числе и с использованием протезов несвязанного типа при отсутствии потери костной ткани.
а)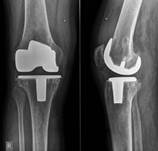 б)
б)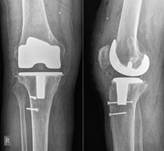
Рис. 4. Пациент Ч., 1956 г.р. Вялотекущий воспалительный процесс правого коленного сустава после тотального замещения без формирования фистулы а) рентгенограмма при поступлении; б) рентгенограмма правого коленного сустава после реэндопротезирования
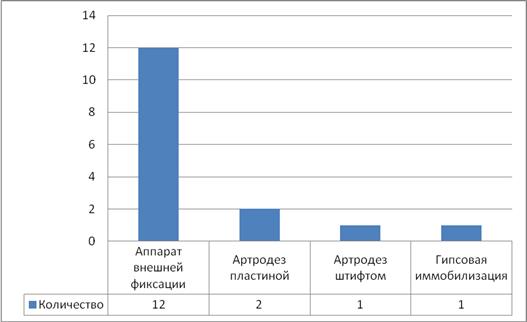
Показанием к удалению эндопротеза с последующим артродезом коленного сустава являлись случаи длительного вялотекущего воспалительного процесса с наличием контрактуры, рецидивы воспаления после предшествующих санирующих операций, выявление остеокластов при цитологическом исследовании аспирата суставной жидкости. Во время операции проводилась широкая ревизия с удалением всех компонентов эндопротеза, фиксирующих материалов и нежизнеспособных тканей. После адаптации суставных поверхностей в функционально выгодном положении (сгибание от 00–100, наружная ротация стопы 100–150, вальгусное отклонение под углом 50–70) проводится артродез коленного сустава с применением аппаратов внешней фиксации из четырехкольцевых опор или погружных металлических конструкций (интрамедуллярный штифт или чрезмыщелковая пластина).
Методы стабилизации коленного сустава после удаления эндопротеза представлены в табл. 2.
Таблица 2
Методы стабилизации коленного сустава после удаления эндопротеза коленного сустава
Всем пациентам после оперативного лечения проводили ступенчатую антибактериальную терапию с учетом бактериологического исследования в течение 2-х недель внутривенно, затем в течение 4–6 недель продолжался пероральный прием антибиотиков.
Помимо антибактериальной терапии проводили коррекцию иммунного статуса пациентов с использованием иммуномодуляторов, на основании исследования фагоцитоза и субпопуляции лимфоцитов.
С целью профилактики послеоперационной гематомы у пациентов после хирургической санации с сохранением или возобновлением эндопротеза коленного сустава использовали метод локального отрицательного давления. Вакуумный аппарат устанавливали на постоянное отрицательное давление 125 мм рт. ст. Лечение продолжали в течение 5–7 дней.
Результаты и обсуждение. Результаты хирургического лечения перипротезной инфекции коленного сустава оценены по группам:
I группа: пациенты с сохранением или возобновлением эндопротеза (n=15);
II группа: после удаления эндопротеза с формированием анкилоза коленного сустава (n=16).
В первой группе у пациентов с сохранением или возобновлением эндопротеза коленного сустава положительные результаты и купирование воспалительного процесса отмечены в 86,7% случаев.
Во второй группе, после удаления эндопротеза и артродеза коленного сустава с последующим формированием костного анкилоза, купирование воспалительного процесса отмечено в 87,5 % случаев.
В46,7 % случаев в группе с сохранением или возобновлением эндопротеза больные передвигались без использования дополнительных средств опоры. В отличие от группы после удаления эндопротеза с формированием анкилоза коленного сустава только в 26,7 % случаев пациенты не использовали дополнительные средства опоры.
Заключение
Дифференцированный подход к хирургическому лечению глубокой перипротезной инфекции коленного сустава позволил получить благоприятные результаты и стойкое купирование воспалительного процесса с частичным или полным восстановлением функции конечности в 87,1 % случаев.
Технологии оперативного лечения, позволяющие сохранить или возобновить эндопротез, демонстрируют лучшие функциональные результаты по сравнению с методами, предполагающими удаление имплантата.
Актуальным является вопрос о преимуществах одномоментного или двухэтапного методов лечения перипротезной инфекции коленного сустава в тех или иных клинических случаях.
Выполнение хирургической санации с заменой полиэтиленового вкладыша в течение 3–4 недель после появления признаков острой инфекции позволяет с большой вероятностью добиться купирования воспаления. В течение последующего времени шансы на успех сохранения эндопротеза уменьшаются.
Важным диагностическим и прогностическим признаком перипротезной инфекции мы считаем наличие повышенного содержания сегментоядерных нейтрофилов в гистологических срезах окружающих протез тканей. Фактически его можно рассматривать как один из «достоверных» критериев перипротезной инфекции.
Библиографическая ссылка
Волошин В.П., Еремин А.В., Зар В.В., Ошкуков С.А. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛУБОКОЙ ПЕРИПРОТЕЗНОЙ ИНФЕКЦИИ КОЛЕННОГО СУСТАВА // Современные проблемы науки и образования. 2016. № 3. ;URL: https://science-education.ru/en/article/view?id=24743 (дата обращения: 17.05.2026).



