Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL AND HYGIENIC ESTIMATION PROFESSIONAL RISKS TO HEALTH OF MEDICAL WORKERS OF STATIONS FAST MEDICAL AID
Скорая медицинская помощь – это система круглосуточной экстренной помощи населению при угрожающих жизни состояниях на дому и/или в местах чрезвычайных происшествий, на путях транспортировки больных и поражённых в лечебно-профилактические учреждения [1].
Цель исследований состояла в изучении взаимосвязей ведущих компонентов производственного воздействия и состояния здоровья работников станций скорой медицинской помощи для разработки подходов к формированию клинических и гигиенических моделей профессионального риска.
В исследованиях использовали санитарно-химические и физические методы, а также методики клинического обследования работников.
Психофизиологическая особенность работы в бригадах скорой медицинской помощи заключена в «необходимости быстрого реагирования (действия) на фоне ожидания в обстановочной монотонности». На медицинских работников оказывают вредное воздействие химические, биологические и физические факторы производственной среды, а также факторы трудовой деятельности (напряжённость и тяжесть труда).
Химические загрязнения воздуха рабочих зон выездных бригад обусловлены чаще всего автомобильным выхлопом, уличным смогом, а также потенциальными опасностями при работах в чрезвычайных ситуациях. Биологический фактор определён возможностью заражения бактериальными, вирусными и иными инфекциями. К физическим факторам, влияющих на здоровье работников, следует отнести шум, вибрацию, недостаточную освещённость, неблагоприятные климатические параметры, запылённость. Действие перечисленных вредностей эпизодично, относительно кратковременно и, как правило, реализуется только в выездах на места. В служебных и бытовых помещениях станций скорой помощи нет источников негативного производственного воздействия.
Интенсивность действия профессиональных вредностей на работников зависит от назначения и состава бригады, размеров участков обслуживания, праздничных дней, сезонов года и других причин [1,5,6]. Соответственно назначению бригады различают три класса специальных автомобилей скорой помощи: А, В и С [6] (общая помощь, специализированная и экстренная).
Хронометраж рабочего времени (наблюдали 10 смен + опрос работников) показал, что средняя длительность обслуживания вызовов составляет более 80 % времени от всей суточной вахты (20 часов из 24 часов смены). При этом работники находятся в салоне (кабине) движущегося автомобиля не менее 8 часов или 33 % от времени смены (или: 40 % от затрат времени на обслуживание вызовов). В поездках на персонал бригад в первую очередь влияет зашумление кабины (салона) и транспортная вибрация, зависящая не только от работы двигателя, но и от состояния дорожного покрытия, а также технической исправности автомобиля.
В целом, для «скорой помощи» существует множество требований по соблюдению противоэпидемического, дезинфекционного режима, к порядку работы и другие. Однако специфические документы, содержащие более конкретные санитарно-гигиенические требования к условиям труда работников скорой помощи, чем в действующих правилах и приказах [5,9], а также физиологически обоснованные режимы труда и отдыха, рациональные меню питания, меры профилактики болезней работников и другие вопросы – до сих пор не разработаны и отсутствуют в санитарном законодательстве.
В последние десять лет, вместо известных («трясучих») медицинских УАЗов, используют медицинские автомобили типа «Газель» на шасси ГАЗ–32214/ГАЗ–322174 [6]. Это – автомобили с высокой пластиковой крышей и улучшенным интерьером. Просторный салон (внутренняя высота 1850 мм) соответствует европейским требованиям (начала 2000 годов) и создаёт более комфортные условия для работников. Большое количество полок и ящиков, специальные места креплений, предусмотренные конструкцией, позволяют поместить все необходимое оборудование и материалы для оперативной работы с пациентом.
Вместе с отраслевым стандартом [6] на специальный медицинский транспорт существует ГОСТ 52567-2006, который содержит ссылки на документы по условиям испытаний для оценки шумовибрационных характеристик. Шум в кабинах автомашин нормируется действующим ГОСТ 51616-2000: уровень фактора – не более 87 дБА (категория М1 – не более 8 пассажиров). Однако требования этого документа не распространяются на машины, находящиеся в эксплуатации.
Замеры в салонах и кабинах обследованных автомашин показали, что шум широкополосный, постоянный – на холостых оборотах (измерения проводили на 2/3 от максимальной нагрузки) и непостоянный – при передвижении по городским улицам. Дозная оценка шумового воздействия характеризует величину получаемой человеком акустической энергии за заданную экспозицию [4,10]. Расчёты доз шума, получаемых работниками станции скорой помощи (на восемь часов за суточную смену), показали следующее. При стаже работы от 1 до 4 лет доза составляет 87,1 дБА, от 5 до 9 лет - 91,5 дБА, от 10 до 14 лет - 93,8 дБА, от 15 до 19 лет - 95,3 дБА, от 20 до 25 лет работы - 96,5 дБА. Приращение дозы по интервалам стажа достаточно полно описывается полиномом четвёртой степени (достоверность коэффициента аппроксимации – 1.0 усл. ед.). Данное обстоятельство существенно влияет на оценки риска развития «шумовой болезни» медицинских работников, вынужденных проводить в кабинах и салонах машин скорой помощи не менее 8 часов за суточную смену.
Технологическая и транспортная вибрация нормируется санитарными нормами [7,10] – измерения проводятся по ГОСТ ИСО 10326-1-99. Рисунок содержит два графика А и Б. Первый характеризует результаты замеров виброскорости в кабинах и салонах 10 обследованных автомашин скорой помощи для линейных бригад на холостых оборотах двигателя (технологическая вибрация, кат. 3а, 3б). Второй – характеризует значения виброскорости (транспортная вибрация, кат. 1) на тех же машинах при их движении по городским улицам.
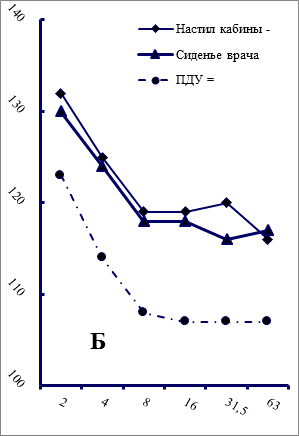
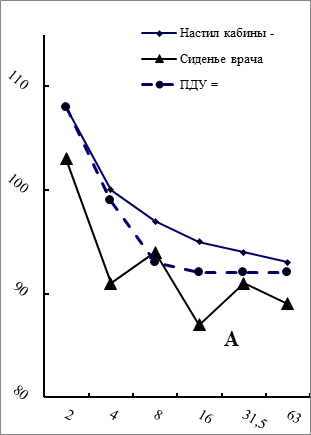
Соблюдение нормативов вибрации в салонах специальных автомобилей скорой помощи (вертикальной ось на графиках характеризует интенсивность виброскорости в дБ, на горизонтальной оси показаны среднегеометрические частоты Гц в октавных полосах)
Сравнение двух графиков (А и Б) на рисунке приводит к выводу, что на холостых оборотах двигателя интенсивность вибрации на настиле кабины незначительно превышает предельно-допустимый уровень при сохранении виброгасящих свойств сиденья (график А). При передвижении (график Б) вибрация настила и виброгасящие свойства сидений значительно превышают требуемые нормативы (в среднем до 10 дБ). Дело в том, что к вибрации, создаваемой двигателями, добавляются вибрации («толчки, сотрясения»), возникающие от неровностей грунта, скорости движения, а также технических и прочих причин и обстоятельств.
Исходя из семантики специфического термина, принятого в гигиене труда – «ведущей вредности», можно предполагать следующее. Последствия от воздействия (общей) транспортной вибрации чаще всего проявляются в болезнях костно-мышечной системы – страдают межпозвонковые диски. Нервно-эмоциональная напряжённость трудовой деятельности работников выездных бригад наряду со сменным характером работы и зашумлением кабин может обусловить развитие болезней кровообращения, вегетативных расстройств центральной нервной системы. Кроме того, разъездной характер работы с постоянным нарушением режима питания, его несбалансированностью также может приводить к заболеваниям желудочно-кишечного тракта.
Эти предположения, выделяющие ведущие профессиональные вредности в труде медицинского работника скорой помощи, нашли клиническое подтверждение.
Для оценки здоровья работников на одной из подстанций скорой медицинской помощи провели углублённый медицинский осмотр с участием терапевта, невролога, оториноларинголога, офтальмолога, гинеколога с применением лабораторно-инструментальных методов.
Оказалось, что заболеваемость в обследованной когорте в 1,2 раза превышает фоновые показатели заболеваемости трудоспособного населения в мегаполисе (соответственно: 2083 и 1774 случая на 1000 чел.).
Всего обследовано 57 врачей и 79 средних медицинских работников (55 мужчин и 81 женщина – всего 136 человек). Средний возраст врачей 40,2±2,4 лет, фельдшеров – 42,2±2,4 года (различия не достоверны). Наибольшую долю в обследованной когорте занимают лица от 30 до 49 лет (67 % от числа обследованных). Их распределение по стажу: до 5 лет – 7 % от числа обследованных, 6–10 лет – 18 %, от 11 до 15 лет – 28 %, 16–20 лет – 21 % и более 20 лет – 26 % (или: до 10 лет – 25 %, от 11 до 20 лет – 49 %, и более 20 лет – 26 %). Величина стажа сильнее влияет на частоту заболеваний (от 5 до 8 случаев на 100 работающих по отдельным нозологическим формам), чем возрастные показатели обследованных.
В группе лиц со стажем до 5 лет преобладают заболевания нервной системы преимущественно в форме вегетативных расстройств, затем следуют болезни костно-мышечной системы (люмбалгии, радикулопатии) и болезни органов пищеварения. При увеличении стажа на первое место выходят заболевания костно-мышечной системы, на второе место – нервной системы и на третье место – вегетативной нервной системы. На четвёртом месте находятся сердечнососудистые болезни.
Профессиональный фактор также обуславливает различия в структуре заболеваемости персонала. Так, у врачей более распространены болезни системы кровообращения, у фельдшеров и медсестёр – болезни органов пищеварения. Должны отметить, что рабочие места врачей находятся в кабине водителя, а средних медработников – в салоне автомобиля, и соответственно отличаются по интенсивности шумовибрационного воздействия. Данное обстоятельство также может оказать влияние на характер и частоту заболеваний в группах медицинских работников высшего и среднего звена.
Поскольку распределение выявленных болезней в первую очередь связано со стажем работы, затем с профессиональными причинами и далее – с возрастными изменениями, то уместно утверждать, что большая часть обнаруженных патологий обусловлена неблагоприятным производственным воздействием.
В целом, преобладают следующие рубрики международной классификации болезней (МКБ-10, 2015 г.): болезни системы кровообращения (i00-i99), костно-мышечной системы (М00-М99), органов пищеварения (К00-К93 %) и нервной системы (G00-G99).
Болезни системы кровообращения, выявлены у 52 % осмотренных лиц и представлены: гипертонической болезнью (i11 –i49), ишемической болезнью сердца (i25.9 – i25.90), а также – болезнями этой рубрики с цереброваскулярной патологией (i99, i67.90). Электрокардиография выявила изменения в сердечно-сосудистой системе у 40 % осмотренных работников (16 врачей и 38 фельдшеров). Функциональное исследование сердца обнаружило признаки гипертрофии левого желудочка (у 21 врача и 20 фельдшеров), сенсорной тахикардии (у 4 врачей и у 27 фельдшеров), нарушения процессов реполяризации (у 3 врачей и у 34 фельдшеров), а также единичные нарушения проводимости пучка Гисса. Можно предполагать, что перечисленные факты обусловлены нервно-эмоциональными нагрузками, биологическим и социальным десинхронозом, характерным для сменных режимов труда и отдыха.
Заболевания костно-мышечной системы обнаружены у 52 % обследованных лиц. Представлены радикулопатиями (М54.1) и люмбалгиями (люмбаго с ишиасом М51.4) – именно теми болезнями, которые более всего связаны с воздействием транспортной вибрации («болезни водителей») на межпозвонковые диски.
Диагнозы, входящие в рубрику «Болезни органов пищеварения» установлены у 49 % обследованных работников и представлены: холециститами (К81), гастритами (К29-К29.7), язвами желудка (К25-К25.9) и двенадцатиперстной кишки (К26-К26.9), панкреатитами (К86.1). Известно, что перечисленные болезни связаны чаще всего с нерациональным питанием, режимом питания. Биохимические исследования выявили нарушения липидного обмена у 45 % обследованных, которые проявлялись в гиперхолестеринемии (55 %), гипертриглицеридемии (33 %), а также в преобладании липопротеидов низкой плотности (31 %) с повышенным содержанием глюкозы крови. Индекс атерогенности более 3,5 установлен у каждого третьего обследованного.
Болезни нервной системы выявлены у 45 % осмотренных лиц и представлены расстройствами вегетативной нервной системы (g99.0) и энцефалопатиями (j67.3, j67.30, j67.4). Эта патология, наверное, является суммарным эффектом от всех обнаруженных нарушений здоровья, обусловленных производственными причинами и обстоятельствами.
«Оценка профессионального риска здоровью» – это сравнительный анализ и оценка рассчитанных вероятностей, произошедших или будущих случаев расстройства здоровья. Материалом для этого служат измеренные значения действующих производственных и иных вредностей, а также статистика заболеваемости, итоги профессиональных осмотров.
Исходная медико-математическая гипотеза: часть существующей общей заболеваемости работников может быть связана с влиянием производственных вредностей, и может быть не связана с этим воздействием и иметь иные причины (например, генетические, возрастные). Задача – выявить долю заболеваний («дополнительных»), обусловленных производственными обстоятельствами, и дать прогноз появления новых случаев этого генеза.
Анализ риска – процедура выявления и изучения причин, реализующих вероятность ущерба здоровью работников. Прогноз риска исходит из дозоэффективной зависимости: недостаточно знать величины превышения норматива фактора, необходимо учитывать и время его воздействия (экспозицию). Профессиональные риски – это медико-математические модели вероятности последствий для здоровья работников, обусловленных производственными причинами и обстоятельствами [8].
Математическая теория вероятностей в концепции профессиональных рисков [8] – это, прежде всего, вероятностно-детерминированная статистика. В наших исследованиях чаще всего применяем две модели: на основе методик доказательной медицины (клинические данные) [11] и методик, обоснованных теорией нормального распределения Гаусса (результаты гигиенических исследований) [2,3].
Таблица 1 содержит результаты вычисления рисков заболеваний на основе методов доказательной медицины [11] – по вышеописанным результатам медицинского осмотра. Рассчитывали относительные риски заболеть по отдельным нозологическим группам МКБ-10 и их этиологический (причинный) вклад в совокупность выявленных заболеваний. В целом у обследованных работников – 41 (сорок одно!) «дополнительное» заболевание на 100 человек определено производственными причинами и обстоятельствами.
Таблица 1
Характеристика рассчитанных относительных рисков заболеваний
(описательная клиническая модель профессионального риска)
|
Рубрика МКБ-10 |
Относительные риски (ОР =…) |
Этиологические доли (%) |
|
1 |
2 |
3 |
|
1. Болезни нервной системы |
0,5 |
81 |
|
2. Болезней органов пищеварения |
3,5 |
71 |
|
3. Болезни костно-мышечной системы |
3,5 |
70 |
|
4. Болезни системы кровообращения |
1,5 |
41 |
В таблице 1 относительный риск (relativerisk) рассматривается в модели обоснованной методиками доказательной медицины [11] и определён отношением частоты заболеваний по указанным рубрикам к общей частоте всех выявленных болезней. Этиологическая доля рубрик указывает на удельный вес случаев заболевания от влияния изучаемого производственного фактора риска в общем количестве больных основной группы.
Первое место по этиологическому показателю принадлежит болезням нервной системы (рубрики g99.0, j67.3, 67.30, 67.4). Данная характеристика вероятности развития этих заболеваний является следствием профессионального воздействия (психоэмоциональное напряжение, ответственность за конечный результат, быстрота решений и пр.). Также нельзя исключить влияние сменности в трудовой деятельности: грубое нарушением биоритмики (социальный и биологический десинхроноз), разъездной характер работы и других причин аналогичного порядка, а также кумуляции утомления по длительности стажа [2].
Этиологические доли остальных рубрик указывают на значимость отдельных причин и обстоятельств: для болезней пищеварительного тракта – нерациональное питание, обусловленное длительными переездами, для костно-мышечных патологий – транспортная вибрация, действующая почти одну треть рабочего времени (8 часов в суточной смене, в среднем). Доля сердечно сосудистых заболеваний, скорее всего, ограничена более узким кругом производственных причин.
Полученные вероятностные оценки причинности, не смотря на их случайный характер, в болезнях когорты отражают результаты клинического осмотра и представляют собой дескриптивную модель профессионального риска. Гигиенические оценки действующих факторов производственной среды также случайны, как и клиническая статистика. С математических позиций профессиональный риск здоровью может быть определён стохастической суммой оценок инструментальных измерений и ответов организма на неблагоприятное воздействие, которое умножается на частные значения отдельных действующих в экспозиции производственных компонентов [3]. Этот предикат позволяет использовать методики расчёта вероятностей на базе теории нормального распределения.
В таблице 2 показаны рассчитанные уровни профессионального риска от зашумления кабин и транспортной вибрации. Из неё следует, что вероятность развития патологии сердечно-сосудистой системы от восьмичасовых поездок в специальных автомобилях незначительна. Не более 4 % этих болезней (дополнительных случаев в общем фоне) можно объяснить шумовым фактором, интенсивность воздействия которого на фоне значительного нервно-эмоционального напряжения выглядит не очень актуальной.
Влияние транспортной вибрации более значимо – 73 % дополнительных случаев заболеваний костно-мышечной системы за 25-летний стаж, вероятно, обусловлены негативным действием этого фактора (8 часов каждую смену!). Кроме того, полученная вероятность ущерба здоровью работников бригад на основе нормального распределения (73 %) перекликается с расчётом риска по клинической статистике [6] – этиологическая доля этих болезней определена 70 % дополнительных случаев.
Таблица 2
Медико-математическая (прогностическая) модель профессионального риска здоровью работников скорой медицинской помощи
|
Стажевые группы работников |
Риски развития |
|
|
Сердечно сосудистой патологии на 100 раб. (влияние шума) |
Костно-мышечной патологии на 100 раб. (влияние вибрации) |
|
|
1 |
2 |
3 |
|
1. От 1года до 4 лет |
2 |
59,0 |
|
2. От 5 лет до 9 лет |
3 |
70,0 |
|
3. От 10 лет до 14 лет |
5 |
76,0 |
|
4. От 15 лет до 19 лет |
6 |
79,0 |
|
5. От 20 лет до 25 лет |
7 |
81,0 |
|
В среднем = |
= 4 на 100 работников |
= 73 на 100 работников |
Таблица 2 решает две часто возникающие задачи по оценке, анализу причин и прогнозу профессионального риска [7,8].
Постановка задачи 1. Оценка априорного («до опыта») профессионального риска. Сколько дополнительных случаев заболеваний костно-мышечной системы будет в популяции из 100 работников выездных бригад скорой со стажем от 5 до 9 лет?
Решение. Из таблицы 2 берём коэффициент 70 % риска (доля дополнительных случаев: графа 3, строка 2 – полужирный курсив). С вероятностью 95,5 % можно утверждать, что у 70 работников из 100 будут наблюдаться признаки поражения костно-мышечной системы (рубрики М51.4 и М54.1).
Постановка задачи 2. Оценка апостериорного («после опыта») профессионального риска. Медицинский осмотр 500 работников скорой помощи выявил 260 работников с указанными заболеваниями. Из них: 140 работников имеют непрерывный пятнадцатилетний стаж работы, 120 – до девяти лет. Сколько случаев нарушений костно-мышечной системы будет обусловлено транспортной вибрацией?
Решение. По таблице 2 определим «дополнительные случаи» этих заболеваний в группе работников:
а) При непрерывном пятнадцатилетнем стаже работы (графа 3 строка 4 таб. 2): у 140 работников – 79 % или 111 зарегистрированных случаев могут быть (с 95 % вероятности) обусловлены действием транспортной вибрации;
б) При непрерывном стаже работы до девяти лет (графа 3 строка 2 таб. 2): у 120 работников – 70 % или 84 зарегистрированных случаев могут быть (с 95 % вероятности) обусловлены действием транспортной вибрации.
Таким образом, в когорте из 260 человек – 195 случаев могут быть определены действием вибрации. Таблицу 2 можно конкретизировать по годам, и даже по месяцам работы.
Выводы
1. Полезность моделирования профессиональных рисков заключена в корректном анализе причин производственных заболеваний у работников станций скорой медицинской помощи, выявлении (доказательстве) роли и значимости ведущих профессиональных вредностей в расстройстве их здоровья, разработке управляющих решений по оптимизации условий труда, трудовой деятельности, мерам профилактики болезней.
2. Последствия неблагоприятного производственного воздействия в форме «дополнительных случаев болезней» в общем количестве выявленных заболеваний определены следующими ведущими профессиональными вредностями:
- воздействием (общей) транспортной вибрации, что чаще всего проявляются в болезнях костно-мышечной системы – страдают межпозвонковые диски;
- нервно-эмоциональной напряжённостью трудовой деятельности медицинских работников наряду со сменным характером их работы и зашумлением кабин, что может объяснить высокие уровни распространённости среди них болезней системы кровообращения, вегетативных расстройств центральной нервной системы;
- разъездным характером работы с постоянным нарушением режима питания, его несбалансированностью, что также может приводить к заболеваниям желудочно-кишечного тракта, которые обнаруживаются при углублённом медицинском осмотре.
3. Снижение рисков заболеваний у медицинских работников скорой помощи требует осуществления комплекса управленческих решений для совершенствования требований санитарного законодательства и снижения интенсивности воздействия ведущих вредностей на персонал станций скорой медицинской помощи:
- конкретизации санитарно-гигиенических требований к условиям труда на скорой помощи (для этого необходимо провести более широкие исследования влияния условий труда на здоровье работников);
- психофизиологических (нормализация режимов труда и отдыха за счёт внедрения рациональной сменной ротации, перерывов между вызовами, введение в штаты станций медицинских психологов);
- санитарно-технических решения по снижению уровней вибрации в салонах и кабинах автомобилей скорой помощи;
- клинико-реабилитационные мероприятия, санитарно-курортное лечение, создание системы психологической профилактической помаши.
4. Для снижения риска производственного ущерба здоровью работников станций скорой медицинской помощи также необходимы политические и управленческие решения с использованием наших моделей со стороны профсоюзов, министерства труда и Российской трёхсторонней комиссии по регулированию социально-трудовым отношениям.
Библиографическая ссылка
Красовский В.О., Карамова Л.М., Башарова Г.Р., Галиуллин А.Р. КЛИНИЧЕСКАЯ И ГИГИЕНИЧЕСКАЯ ОЦЕНКА ПРОФЕССИОНАЛЬНЫХ РИСКОВ ЗДОРОВЬЮ МЕДИЦИНСКИХ РАБОТНИКОВ СТАНЦИЙ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ // Современные проблемы науки и образования. 2016. № 2. ;URL: https://science-education.ru/en/article/view?id=24354 (дата обращения: 03.05.2026).
DOI: https://doi.org/10.17513/spno.24354



