Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
POLYURETHANE SOLUTION FOR POST-RESECTION PROSTHESIS
Успехи хирургических методов лечения злокачественных новообразований увеличили число пациентов с пострезекционными дефектами челюстно-лицевой области.
Замещение обширных дефектов верхней челюсти хирургическим методом представляет значительные трудности из-за ряда причин: затрудненного доступа для визуального осмотра операционной полости; сложные анатомо-топографические условия реципиентной зоны; осложнения, вызванные лучевой терапией. В случае неудачи замещения дефекта верхней челюсти хирургическим методом, как правило, возникают неудовлетворительные условия для последующего протезирования [8]. В связи с этим основным методом, используемым для замещения субтотальных и тотальных дефектов верхней челюсти, является – ортопедический.
Цель работы – улучшение качества протетического лечения пациентов с пострезекционными дефектами половины верхней челюсти при наличии опорных зубов на здоровой стороне челюсти.
Материалы и методы
Ортопедическое лечение пациентов, перенесших типичную или комбинированную резекцию верхней челюсти, проводится съемными конструкциями. Вместе с тем в результате резекции верхней челюсти создаются особо сложные клинические условия протезного ложа и протезного поля, которые приводят к возникновению ряда проблем, вызванных как несовершенством конструкционных материалов, так и значительными объемными характеристиками самих конструкций [5].
Предлагаемые ранее конструкции имеют ряд недостатков. Основным из них является значительный вес протезов, ввиду объемности конструкции, что ухудшает фиксацию и расшатывает опорные зубы.
Кроме того, предлагаемые методы изготовления пустотелого замещающего протеза предусматривают неоднократные коррекции, частые починки, что уменьшает прочность и долговечность протеза. Использование пластмассы холодного типа полимеризации вследствие починок и коррекций негативно влияет на слизистую оболочку протезного ложа и снижает эффективность протезирования [6].
Обтурирующая часть протеза редко соответствует анатомической форме дефекта, не обеспечивая необходимого разобщения полостей рта и носа. Нельзя не учитывать возможные побочные эффекты токсикохимического и аллергического характера при применении пластмасс акрилового ряда [7].
В данной работе обобщены литературные данные и накопленный клинический опыт. Проведена сравнительная характеристика физико-механических, технологических свойств и клинических характеристик конструкционных материалов, применяемых для изготовления пострезекционных протезов.
Результаты и их обсуждение
В настоящее время в качестве конструкционного материала широко используется базисная пластмасса акрилового ряда. Однако, наряду с технологичностью, относительно высокими показателями механической прочности и химической стойкости у акриловых пластмасс имеется ряд недостатков.
Низкий показатель удельной ударной вязкости пластмассы является одной из причин поломок съемных протезов.
Акриловые пластмассы имеют довольно большую технологическую усадку (4–6 %), что может выражаться в несоответствии рельефа внутренней поверхности протеза и протезного ложа. Существенная усадка является причиной возникновения внутренних напряжений, способствующих необратимой деформации протезов, особенно в виду значительной неравномерности объема базиса протеза в области пострезекционного дефекта.
Высокая степень влагопоглощения акриловых материалов (1,2 %) и наличие линейного термического расширения вызывают объемные колебания базиса протеза и низкую стабильность формы.
Протезы из акриловых пластмасс обладают микропористостью, причиной, которой являются технологические усадочные процессы и склонность к растрескиванию. По данным ряда авторов, микрофлора, заполняющая эти поры, вызывает изменение микробного равновесия, способствуя возникновению воспалительных процессов [1, 10].
Наличие остаточного мономера (0,6 %) в акриловых базисах протезов нередко приводит к токсико-аллергическим реакциям организма.
Плотность акриловых полимеров составляет 1,20–1,24 г/см3, вызывая значительное увеличение веса объемных пострезекционных протезов.
Необходимость улучшения качества пострезекционного протезирования привела к применению термолабильных полимеров под общим названием «Термопласты», наибольшее распространение из которых получил нейлон. Эту группу полимеров объединяет наличие возвратной упругости, более высокая механической прочность и малое количество остаточного мономера (0,23 %), что делает их низкоаллергенными и высокоэластичными. Технологическая усадка термопластов составляет 0,7–0,8 %.
Однако степень влагопоглощения у этих материалов оказывается выше традиционно используемых акрилатов и составляет 1,8 % от общего объема конструкции, что является причиной нестабильности формы.
К существенным технологическим недостаткам термопластов относится невозможность химического соединения с полимерными искусственными зубами, эластичными подкладочными материалами, вызывая необходимость формирования на них ретенционных пунктов, или применения специальных адгезивов. Недостатки термопластов ограничивают показания к их применению [9].
Начиная с 2000 года, в клиническую практику началось внедрение нового конструкционного полимера на основе полиуретановой композиции.
Отличительные свойства полиуретана заложены в различии механизма процессов синтеза полимеров из акрилатов и полиуретанов. Синтез акрилатов – это частный случай цепного механизма – свободнорадикальная полимеризация. Синтез полиуретанов – это частный случай конденсационного механизма – полиприсоединение или миграционная (ступенчатая) полимеризация. При конденсационном механизме синтеза полимера одновременно с конверсией идет нарастание средней молекулярной массы. В этом случае, начиная с определенной конверсии, мономера вообще не остается в системе, и процесс продолжается за счет относительно высокомолекулярных растущих цепей. Особенности химической реакции позволяют существенно улучшить физико-механические характеристики полимера [2].
Один из показателей механической прочности – ударная вязкость полиуретана – в четыре раза превосходит ударную вязкость акрилового материала.
Упругость и эластичность материала позволяют изготавливать надежные десневые и зубодесневые кламмеры вместо металлических, использующихся при применении традиционного материала; равномерно распределять нагрузку под базисом протеза.
Сравнительно низкий удельный вес (1,1 г/см3) полиуретановой композиции позволяет изготавливать монолитные базисы, масса которых не превышает аналогичную по объему пустотелую конструкцию из акрилатов.
Наиболее низкий показатель усадки при полимеризации (0,25 %) позволяет изготавливать высокопрецизионные конструкции без искажения линейных размеров, даже при значительной объемности.
Важнейший показатель стабильности формы и прочности полиуретана – степень влагопоглощения – имеет значительное преимущество перед термопластами и акрилатами, составляя 0,26 %.
Токсико-аллергическое влияние полиуретана сводится к минимуму, в связи с тем, что полиуретаны не имеют остаточного мономера. Высокая биосовместимость позволяет использовать протезы из полиуретана у пациентов с аллергическими реакциями и непереносимостью других материалов [3].
При лабораторных испытаниях полиуретан показал высокие кагезионные свойства к различным конструкционным материалам, что в случае необходимости обеспечивает надежное соединение с металлическими или полимерными элементами конструкции.
Предлагаемая разработчиками лабораторная технология изготовления протезов из полиуретана «Пенталур» включает применение рабочей дублированной модели из специального полиуретана и матричной части из силиконового материала. Модель и матрица обладают высокой точностью отображения рельефа поверхности и отсутствием усадки, что в совокупности с безусадочной полиуретановой композицией обеспечивают высокую прецизионность протезов.
Лабораторные этапы не требуют специального оборудования и, следовательно, высоких финансовых затрат.
В качестве примеров успешного применения полиуретана в челюстно-лицевом протезировании приводим клинические случаи протезирования больных с постоперационными дефектами верхней челюсти.
Клинический случай 1.
На кафедру ортопедической стоматологии и материаловедения КемГМА в 2015 году обратилась пациентка 28 лет, которой в 2000 году была проведена операция резекции половины верхней челюсти по поводу злокачественного образования.
В 2001, 2003, 2007 году ей изготавливались пострезекционные съемные протезы верхней челюсти с базисом из акриловой пластмассы и монолитной обтурирующей частью. Фиксация протеза осуществлялась гнутыми проволочными кламмерами. Пациентка отмечала, что существенными недостатками конструкции являлись неудовлетворительная герметизация полости рта и носа, «отвисание» наиболее массивной части протеза. В 2011 году был изготовлен протез с акриловым базисом и пустотелой обтурирующей частью. Протез стал легче, отвисание незначительным. Герметизация полости рта и носа по-прежнему неудовлетворительная, неоднократные перебазировки приводили к кратковременному улучшению, при этом отмечалось хроническое воспаление слизистой носовой полости.
На кафедру пациентка обратилась с целью протезирования в связи с неудовлетворительным функциональным состоянием протеза, боли в опорных зубах, возникающие от повышенной горизонтальной экскурсии протеза.
При внешнем осмотре лицо симметричное. На верхней губе справа – слабозаметный постоперационный рубец. Высота нижней трети лица не изменена.
При осмотре полости рта: съемный протез с проволочными металлическими кламмерами, располагающимися на 2.2, 2.5, 2.7 зубах (рис. 1).
После снятия протеза: мелкое преддверие полости рта в области дефекта, отсутствие переходной складки в дистально-боковом отделе дефекта, пострезекционный дефект половины верхней челюсти. Гиперемия слизистой носовых ходов и по краю дефекта, в местах контакта с обтурирующей частью протеза. На здоровой половине верхней челюсти сохранены 2.2, 2.3, 2.4, 2.5, 2.7 зубы.
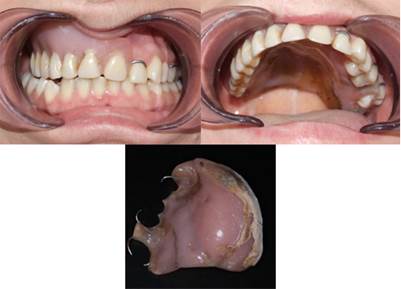
Рис. 1. Пустотелый пострезекционный протез из акриловой пластмассы с металлическими кламмерами
С учетом клинической ситуации пациентке требовалось изготовление высокоточной конструкции съёмного пострезекционного протеза с применением индифферентных материалов. При этом объемность конструкции не должна приводить к значительному увеличению веса. В качестве конструкционного материала был выбран «Пенталур» – полимер на основе полиуретана. Технология изготовления протеза выполнялась с использованием дублированных полиуретановых моделей, по методике разработчика [4].
В качестве фиксирующей системы были использованы дентоальвеолярные кламмеры, являющиеся неотъемлемой частью базиса.
Вес протеза составил 29,6 г. Адаптация к протезу произошла в течение суток, коррекция базиса не требовалась. Фиксация и стабилизация протеза хорошие, пациентка отметила высокую степень комфортности при пользовании протезом (рис. 2).
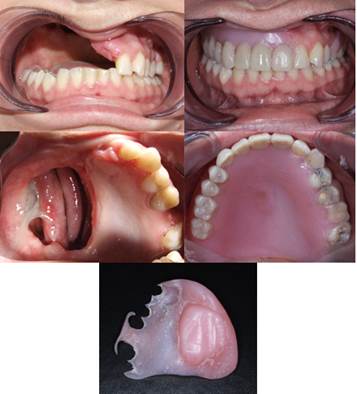
Рис. 2. Пострезекционный дефект верхней челюсти, замещенный протезом из полиуретана
Клинический случай 2.
На кафедру ортопедической стоматологии и материаловедения КемГМА в 2014 году обратилась пациентка 16 лет с жалобами на плохую фиксацию съемного пострезекционного протеза. Из анамнеза выяснено, что два года назад ей был поставлен диагноз рак твердого неба. Внутриротовым доступом проведена резекция части альвеолярного отростка верхней челюсти, части твердого и мягкого неба, после операции наложен пострезекционный иммедиат-протез. Через полгода после операции изготовлен постоянный пустотелый протез из акрилового базиса. Пациента отмечала хорошую фиксацию протеза, которая впоследствии ухудшилась. На момент обращения пострезекционный протез фиксировался только при закрытом рте.
При внешнем осмотре асимметрии лица не выявлено, носогубные и подбородочная складки умеренно выражены. Высота нижней трети лица не изменена.
При осмотре зубных рядов в положении центральной окклюзии – прикус ортогнатический.
При осмотре полости рта: отсутствие альвеолярного отростка верхней челюсти слева вместе с зубами 2.6, 2.7, 2.8, отсутствие части твердого и мягкого неба. Зубы, ограничивающие дефект верхней челюсти, и нижний зубной ряд интактны.
Учитывая возраст пациентки, необходимость ежегодной замены протеза до окончания роста челюсти и трудоемкость изготовления пустотелого протеза с акриловым базисом, был изготовлен новый пострезекционный протез с монолитным базисом из полиуретанового полимера.
Технология изготовления протеза выполнялась также с использованием дублированных полиуретановых моделей.
Следует отметить, что изготовление полиуретановой модели облегчает припасовку и наложение протеза. Сначала протез припасовывается на модели, а затем в полости рта. Особенно это важно при дефектах мягкого неба, края которых функционально подвижны.
В качестве фиксирующих элементов на стороне дефекта были использованы дентоальвеолярные кламмеры, которые обеспечили надежную фиксацию. На противоположной стороне был использован кламмер Адамса, способствующей дополнительной фиксации протеза и не препятствующий росту верхней челюсти.
С учетом особенности топографии и увеличение объема дефекта в связи с ростом челюсти адаптация к протезу была более длительной. На этапе коррекции протеза был укорочен наружный дистальный край базиса, который во время функции оказывал давление на задний участок мягкого неба (рис. 3).

Рис. 3. Вид протеза после коррекций на полиуретановой модели
Через две недели пациентка отметила отсутствие боли во время функции, хорошую фиксацию и стабилизацию протеза. Внутренний дистальный край протеза обеспечивал хорошую герметизацию полости рта от полости носа (рис. 4).
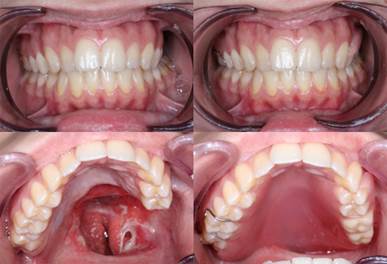
Рис. 4. Полость рта пациентки до и после протезирования
Вновь изготовленный протез имеет больший объем базиса по сравнению с прежней пустотелой конструкцией, при этом его вес увеличился лишь на 0,3 грамма, что не повлияло на субъективные ощущения (рис. 5).
Воспалительных изменений слизистой протезного ложа при последующих осмотрах не отмечалось.
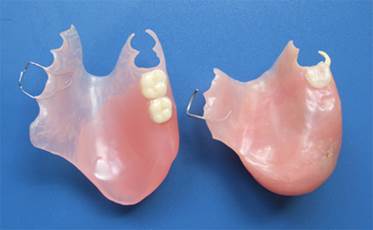
Рис. 5. Новый монолитный полиуретановый протез (слева) и старый пустотелый акриловый протез (справа)
Выводы
Учитывая сравнительные характеристики, результаты лабораторного и клинического применения базисного материала на основе полиуретана, сделаны следующие выводы:
1) полиуретановые композиции превосходят традиционные материалы по прочности, упругости, устойчивости к знакопеременным механическим нагрузкам;
2) «Пенталур», обладает низкой технологической усадкой и незначительной степенью влагопоглащения, обеспечивает высокую точность изготовления и стабильность формы;
3) отсутствие свободного мономера снижает вероятность развития токсико-аллергических реакций;
4) низкий удельный вес полиуретана позволяет изготавливать монолитные базисы, масса которых не превышает массы аналогичных пустотелых конструкций из акрилатов;
5) результаты клинической апробации базисного материала «Пенталур», свидетельствуют о повышении качества протетического лечения пострезекционных дефектов верхней челюсти.
Библиографическая ссылка
Мартынов С.А., Смердина Ю.Г. ПОЛИУРЕТАН – РЕШЕНИЕ ПРОБЛЕМ ПОСТРЕЗЕКЦИОННОГО ПРОТЕЗИРОВАНИЯ // Современные проблемы науки и образования. 2016. № 2. ;URL: https://science-education.ru/en/article/view?id=24294 (дата обращения: 22.05.2026).



