Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
QUALITY OF LIFE OF PATIENTS AFTER LAPAROSCOPIC GERNIOPLASTIKA OF POSTOPERATIVE VENTRALNY HERNIAS
Вопрос о послеоперационных вентральных грыжах встал на повестке дня относительно недавно, с 90-х годов XIX века, вместе с началом бурного развития абдоминальной хирургии. Так, Le Torre в 1897 году отмечал: «мы наблюдаем столько послеоперационных грыж, столько выполнено лапаротомий»[1].
Проблема хирургического лечения послеоперационных вентральных грыж становится все более актуальной. Увеличение оперативной активности, связанной с совершенствованием хирургической тактики и методов анестезиологического пособия, привело к увеличению числа больных с послеоперационными вентральными грыжами в 9 раз и более за последние 25 лет [2,3]. Послеоперационные вентральные грыжи занимают второе место после паховых грыж, и составляют 20-22% от общего числа грыж брюшной стенки [4,5].
Цель: улучшить результаты лечения больных с послеоперационными вентральными грыжами.
Материалы и методы
Работа выполнена на базе хирургических отделений МБУЗ ГКБ № 7 г. Красноярска, на кафедре общей хирургии (заведующий кафедрой, доктор мед. наук, профессор Ю.С. Винник) и ООО «Центр эндохирургических технологий» (директор Чайкин А.Н.). Набор клинического материала проводился в период с 2008 по 2010 годы. Всего обследовано 202 пациентов обоего пола со срединными послеоперационными вентральными грыжами, оперированных с использованием методик аллопластической герниопластики.
Из 202 больных мужчин было 46 (23%), женщин - 156 (77%).
В исследуемую группу вошли 105 больных с послеоперационными вентральными грыжами, которым в период с 2008 по 2010 годы произведена лапароскопическая интраабдоминальная герниопластика полипропиленовыми трансплантатами. В качестве имплантата применяли полипропиленовые сетки «Пролен», «Линтекс», «Parieten» размером от 10х10см. до 20х30 см. Все операции выполнены под общим обезболиванием на видеокомплексе «Olimpus», использовались эндогерниостеплеры «Эндоуниверсал 65°» фирмы «Auto suture». Оперативное вмешательство производилось по стандартной методике. При диаметре грыжевого дефекта более 5 см производилась дополнительная фиксация трансапоневротическими швами иглой Endoclose нерассасывающимся шовным материалом. На этапе выделения грыжевых ворот производилось измерение диаметра дефекта апоневроза и глубины грыжевого мешка эндолинейкой.
Для ретроспективного анализа было отобрано 97 историй болезни больных с послеоперационными вентральными грыжами, оперированных по методикам Rives, Stoppa, Ramirez, Девлина, Белоконева с применением сетчатых эндопротезов в период с 2000 по 2007 гг. Эти больные составили группу сравнения.
Оценка результатов оперативного лечения проводилась на основании данных клинической картины, локального статуса и ультразвукового исследования в послеоперационном периоде, от года и до трех лет.
Полученные результаты
В исследуемой группе преобладающее число больных было женского пола – 80(76%) и 25(24%) человек мужского. По возрастным категориям больные были распределены с использованием классификации ВОЗ: первый период зрелого возраста (21-35лет) – 3(3%), второй период зрелого возраста (36 – 55лет) – 42(40%), пожилой возраст (56 – 77лет) – 53(50%), старческий возраст (75 -90лет) – 7(7%) больных. Из анамнеза заболевания было выяснено, что сроки формирования грыжи составили от 3 месяцев до 8 лет. Грыжевое выпячивание сформировалось в срок до 1 года у 14 (13%), от 1 года до 3 лет у 77 (74%), от 3 до 10 лет у 14 (13%) больных.
Время грыженосительства варьировало от 3х месяцев до 14 лет: до 1 года - у14 (13%), от 1 года до 3х лет – 45(44%), от 3х до 10 лет - 39 (37%), более 10 лет – 3 (3%) больных (рис. 1). Основными причинами, обращения за медицинской помощью, явилась боль, ограничение повседневной активности, а также периодические запоры.
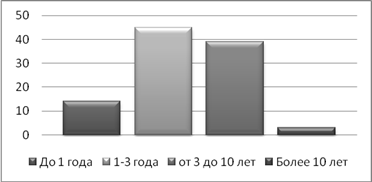
Рис 1. Время грыженосительства
Анализ историй болезни пациентов позволил выявить характер сопутствующей патологии. Большинство больных страдало ожирением I-IIст. – 77(73%), нарушения со стороны сердечно – сосудистой системы выявлены у 63(60%) человек, из них доля гипертонической болезни 72%(45больных) и ишемической болезни сердца 28%(17%). Также мы наблюдали 3 случая нарушения сердечного ритма. Патология желудочно-кишечного тракта имелась у 28 больных. Из них у 3 пациентов при обследовании была выявлена гастроэзофагеальная рефлюксная болезнь, пупочная грыжа у 16, паховая грыжа у 3х. При ультразвуковом исследовании органов брюшной полости: желчекаменная болезнь в 3х случая, киста печени также в 3х (Табл. 1).
Таблица 1
Характер сопутствующей патологии у больных с послеоперационными вентральными грыжами.
|
Сопутствующие заболевания |
Количество |
Частота % |
|
Ожирение |
77 |
73% |
|
Гипертоническая болезнь |
45 |
43% |
|
Ишемическая болезнь сердца |
18 |
17% |
|
Пупочная грыжа |
16 |
15% |
|
Паховая грыжа |
3 |
3% |
|
Нарушения сердечного ритма |
3 |
3% |
|
Желчекаменная болезнь |
3 |
3% |
|
Киста печени |
3 |
3% |
|
ГЭРБ |
3 |
3% |
|
Всего (n) |
105 |
|
Исходя из характера сопутствующей патологии, нами были выполнены симультанные лапароскопические операции: одномоментная герниопластика послеоперационной вентральной и пупочной грыж у 16(15%) больных, послеоперационной и паховой грыж у 3х, герниопластика и холецистэктомия у 3х и герниопластика и иссечение кисты печени у 3х больных
Лапароскопическая герниопластика послеоперационных вентральных грыж выполнена у больных с большим дефектом апоневроза в поперечнике W3 – 17%, W4 – 16%.
Продолжительность эндохирургических операций во всех случаях была различна: от 15 до 120мин. Такой разбег обусловлен различной степенью выраженности спаечного процесса, который всегда сопровождает больных с послеоперационными вентральными грыжами.
Ближайшие результаты оперативного лечения больных с ПОВГ оценивали по разным критериям: послеоперационные местные осложнения (длительная экссудация, серома, гематома, инфильтрат области раны, нагноение), общие осложнения (пневмония, ТЭЛА) и послеоперационная летальность.
По характеру выявленных послеоперационных осложнений больные с ПОВГ ГС и ИГ распределись следующим образом (табл. 2).
Таблица 2
Характер послеоперационных осложнений в ИГ и ГС
|
Виды осложнений |
Группа сравнения (ГС) |
Исследуемая группа (ИГ) |
||
|
Абс. |
% |
Абс. |
% |
|
|
1. Общие осложнения |
3 |
3,09 |
- |
- |
|
Пневмония |
2 |
2,06 |
- |
- |
|
ТЭЛА |
1 |
1,03 |
- |
- |
|
2. Местные осложнения |
29 |
29,9 |
10 |
9,5 |
|
Длительная экссудация |
12 |
12,4 |
2 |
1,9 |
|
Серома |
8 |
8,2 |
7 |
6,6 |
|
Инфильтрат |
5 |
5,1 |
- |
- |
|
Гематома |
2 |
2,1 |
- |
- |
|
Нагноение |
2 |
2,1 |
1 |
0,6 |
Послеоперационные местные раневые осложнения выявлены у 29 (29,9%) больных группы сравнения, что в 3 раза больше, чем в исследуемой группе. Среди больных ГС длительная экссудация из раны наблюдалась у 12 (12,4%), образование серомы - у 8, инфильтрат – у 5 (2,1%), гематома – у 2 (2,1%). Все раневые осложнения были ликвидированы консервативными мероприятиями (пункционные методы под контролем УЗИ, антибиотикотерапия, физиолечение).
Общие осложнения наблюдались только в группе сравнения – 3 (3,09%).
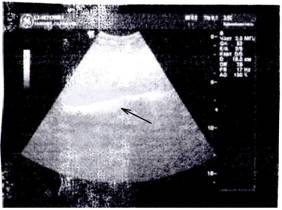
Рис. 2 Ультрасонографическая картина передней брюшной стенки больной после через два года после оперативного лечения с использованием лапароскопического доступа.
Ультрасонографический метод позволяет исследовать строение брюшной стенки после выполненной пластики, объективно оценить состояние ее апоневроза и мышц, динамику изменений в них под влиянием имплантата (Рис. 2).
При визуализации брюшной стенки через 2 года после операции по срединной линии определяется линейная гиперэхогенная структура толщиной 2мм с выраженной эхотенью за ней. Дополнительных структур и свободной жидкости в окружающих тканях не выявлено.
В ходе исследования мы зафиксировали 2 случая интраоперационных осложнений (1,9% от общего числа операций). Все зарегистрированные осложнения были представлены повреждениями тонкой кишки на этапе разделения спаек, раны были зашиты эндохирургическим швом, без конверсии.
Длительность стационарного лечения больных колебалась от 2 до 9 суток. Средний койко-день 4,3.
Выводы
Лапароскопическая герниопластика послеоперационных вентральных грыж выполнена у больных с большим дефектом апоневроза в поперечнике W3 – 17%, W4 – 16% и может быть использована для лечения больных с малыми, большими и гигантскими ПОВГ, а так же при диастазе прямых мышц живота.
Использование лапароскопических методик пластики послеоперационных вентральных грыж позволило снизить количество ранних послеоперационных осложнений (сером, гематом, инфильтратов и нагноений) в 3 раза.
У больных с послеоперационными вентральными грыжами после лапароскопической пластики грыж достоверно меньше отмечалось послеоперационных осложнений 1,9%, средний койко-день составил 4, 3 дня.
Рецензенты:Черданцев Д.В., д.м.н., профессор, Заведующий кафедрой и клиникой хирургических болезней им. проф. Дыхно с курсом эндоскопии и эндохирургии, ГБОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск;
Здзитовецкий Д.Э., д.м.н., профессор, Заведующий кафедрой и клиникой хирургических болезней им. проф. Ю.М. Лубенского, ГБОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск.
Библиографическая ссылка
Петрушко С.И., Назарьянц Ю.А., Винник Ю.С., Чайкин А.А., Кочетова Л.В., Дябкин Е.В., Василеня Е.С., Карапетян Г.Э., Пахомова Р.А., Маркелова Н.М., Куликова А.Б., Марцева А.П. ЛАПАРОСПОПИЧЕСКАЯ ГЕРНИОПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ У БОЛЬНЫХ С ПОСЛЕОПЕРАЦИОННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ // Современные проблемы науки и образования. 2015. № 6. ;URL: https://science-education.ru/en/article/view?id=23687 (дата обращения: 16.05.2026).



