Актуальность и значимость данной проблемы обусловлена основными направлениями детской онкологической службы РФ, и приоритетным является изучение эпидемиологических аспектов онкопатологии в детской популяции [8, 11, 15].
Дальнейшее совершенствование специализированной помощи детям и подросткам с онкологическими заболеваниями невозможно без проведения динамических эпидемиологических исследований. Формирование банка информационного материала по онкозаболеваемости детской популяции Ставропольского края является приоритетным и приобретает особую значимость в научных исследованиях [7, 12, 14].
Показатели онкологической заболеваемости детского населения Ставропольского края за последние десять лет варьируют от 10,4 до 12,2 на 100 тыс. детского населения. Проблема неходжкинских лимфом весьма актуальна и значима, так как занимает третье место по частоте встречаемости (7,8 %) среди онкологических заболеваний детской популяции Ставропольского края по данным предыдущих исследований [6, 9, 13].
НХЛ – группа системных злокачественных опухолей иммунной системы, происходящих из клеток внекостномозговой лимфоидной ткани, с высокой степенью злокачественности и высоким пролиферативным потенциалом [2, 8, 10].
По данным ВОЗ НХЛ занимают третье место среди опухолей детского возраста и составляют 5–8 % от числа всех онкологических заболеваний. Риск заболеть опухолью до 15 лет составляет 1 на 700–750 человек, группу риска формируют дети с иммунодефицитными состояниями, болезнями нестабильности мембран, хромосомными аберрациями, хроническим инфекционным процессом. Доказана вирусная природа некоторых форм НХЛ, в том числе связь между ДНК-содержащим вирусом Эпштейн – Барра (ЕВV) и лимфомой Беркитта [8, 9, 10]. Имеются предположения о возникновении под влиянием ЕВV неудержимой пролиферации В-клеток, при которой Т-клетки теряют свою супрессивную функцию. Частота злокачественных опухолей у детей с иммунодефицитными состояниями в 10 тыс. раз превышают таковую в общей популяции [15, 16, 17]. На основании линейной принадлежности иммунологических маркеров НХЛ делятся на В-клеточные опухоли и Т-клеточные. Характерной особенностью НХЛ в детском возрасте является высокая частота экстранодальных локализаций (средостение, тимус, брюшная полость, забрюшинное пространство, Вальдейерово кольцо, костная ткань, кожа), инициальное вовлечение в процесс костного мозга и ЦНС. Независимо от клинических проявлений при выявлении в костном мозге более 25 % опухолевых клеток (лимфобластов) заболевание трактуется как В-клеточная лимфома Беркитта (ОЛЛ вариант L3 по ФАБ – классификации).
Цель исследования: изучить данные по заболеваемости НХЛ в детской популяции Ставропольского края для включения в общероссийский и региональный регистры по онкологической заболеваемости РФ.
Материал и методы исследования. Проведен ретроспективный анализ 41 истории болезни детей и подростков Ставропольского края в возрасте от 0 до 18 лет, за период 2009–2013 г., с впервые верифицированным диагнозом лимфомы, находившихся на стационарном лечении в отделении гематологии/онкологии ДККБ.
Для сбора информации разработана информационная карта на бумажном носителе, информация персонифицирована. Источником информации служила медицинская карта стационарного больного. Сведения о численности детского населения получены в территориальном органе Федеральной службы государственной статистики по Ставропольскому краю. После сбора фактического материала произвели расчет показателей заболеваемости неходжкинскими лимфомами детей Ставропольского края по общепринятой формуле.
Результаты и обсуждение. При изучении заболеваемости проанализировано 41 история болезни, из них у 21 пациента диагностирована болезнь Ходжкина (ЛГМ), у 20 – неходжкинская лимфома (НХЛ), и данная категория детей подверглась дальнейшему изучению. Мальчиков 13 и 7 девочек, соотношение 1,9:1. Городскими жителями являлись 13 пациентов, жителями сельских районов 7 детей (рис. 1).
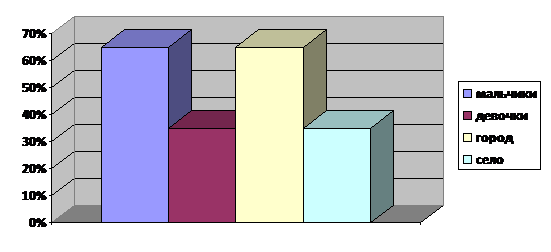
Рис. 1. Распределение больных в зависимости от места проживания и половой принадлежности
Изучение онкологической заболеваемости НХЛ у детей Ставропольского края в территориальном аспекте, позволил выявить отрицательные тенденции в таких городах, как Ставрополь, Минеральные Воды, Лермонтов, Пятигорск, Невинномысск.
Показатели онкологической заболеваемости НХЛ колебались с 1,19 в 2009 г. до 1,09 в 2013 г. на 100 тыс. детского населения (рис. 2).
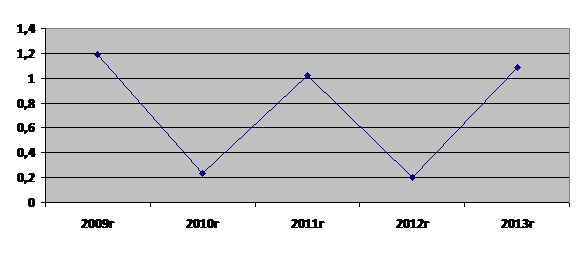
Рис. 2. Заболеваемость неходжкинскими лимфомами детей Ставропольского края
Согласно полученным данным, среднегодовой показатель заболеваемости детей Ставропольского края за 5 лет составил 0,74±0,43 на 100 тыс. детского населения, что соответствует средним показателям по РФ.
Анализ заболеваемости НХЛ у детей в возрастном аспекте позволил выявить два пика заболеваемости: в возрасте от 5 до 9 лет и старше 14 лет (рис. 3).
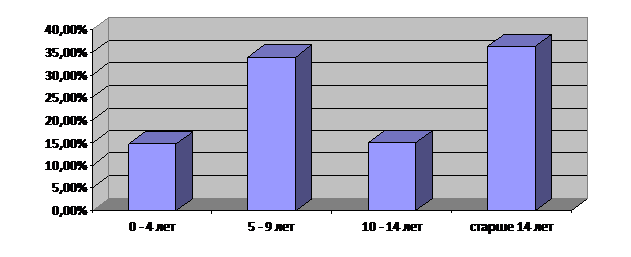
Рис. 3. Распределение детей с НХЛ по возрастным периодам
В гендерном аспекте во всех возрастных группах превалируют мальчики. Выявленная тенденция важна для педиатрической службы, в плане выявления групп риска, своевременной диагностики и формирования онкологической настороженности.
С учетом линейной принадлежности иммунологических маркеров, согласно полученным результатам, ведущее место принадлежит В-лимфомам (11 случаев), второе место – Т-лимфомам (7 детей). В структуре В-лимфом 5 случаев верифицированы как лимфома Беркитта. Неклассифицируемые варианты зарегистрированы у 2 пациентов.
При изучении анамнеза жизни обращено внимание, что группу риска формировали часто болеющие дети и дети с различными вариантами иммунодефицита (35 %), а также с отягощенным генеалогическим анамнезом в плане онкологической заболеваемости (10 %).
Анамнез заболевания у пациентов в среднем составил с момента дебюта от 2–3 недель до 2–3 месяцев. Клинические проявления обусловлены локализацией и массой опухоли. При анализе топики и частоты опухолевого процесса в наших исследованиях преобладают экстранодальные локализации, они зарегистрированы у 19 пациентов (95 %). На первом месте по частоте поражения с инициальной локализацией опухоли находится переднее средостение с вовлечением в процесс внутригрудных лимфатических узлов и тимуса (45 %, 9 пациентов). В клинике регистрировались различные проявления компрессионного синдрома (синдрома сдавления): затрудненное дыхание, кашель, одышка, расширение вен, синдром верхней полой вены, отек лица, шеи и верхней половины грудной клетки, плеврит, перикардит, гидроторакс. Учитывая стремительный рост опухоли, данные симптомы являлись жизнеугрожающими. По иммуномаркерам этот вариант поражения опухолевого процесса в основном относился к Т-клеточным лимфомам.
Второе место в структуре нозологических вариантов НХЛ по нашим исследованиям принадлежит лимфоме Беркитта (25 %, 5 больных). Клинические проявления опухолевого процесса касались сочетанного поражения как органов средостения, так и брюшной полости, структур костей черепа, позвоночника, почек. У этой группы детей обязательно вовлекался в процесс костный мозг с более чем 25 % опухолевых клеток (лимфобластов). По иммунологическим маркерам уточнен В-клеточный вариант опухоли.
Третье место (15 %, 3 детей) занимают НХЛ, локализованные в лимфоидных образованиях Вальдейерова кольца, шеи, с увеличением глоточной миндалины, прорастанием опухоли в полость носа, в основание черепа, орбиту, со сдавлением зрительных и черепномозговых нервов.
Четвертое место (10 %, 2 случая) принадлежит инициальной локализации опухоли в брюшной полости с вовлечением в процесс кишечника, внутрибрюшных лимфатических узлов и забрюшинного пространства, печени и селезенки. Характерным симптомокомлексом клинической ситуации являлась картина острого живота: боли, тошнота, рвота, симптомы кишечной непроходимости, ЖКТ кровотечения. Морфологическим субстратом при абдоминальной локализации чаще всего являлась В-лимфома.
Нодулярный вариант опухоли зарегистрирован у одного ребенка (5 %), носил локализованный характер с поражением лимфоузлов шейной группы. При физикальном осмотре лимфатические узлы плотные, безболезненные, образовывали конгломераты. Опухолевые клетки представлены Т- и В-лимфоцитами.
Вовлечение в процесс ЦНС встречалось в 45 % (9 случаев) независимо от локализации опухолевого субстрата и сопровождалось неврологической симптоматикой с поражением слуха и зрения. При поступлении в специализированное отделение ГБУЗ «КДКБ» г. Ставрополя констатированы в основном III и IV стадии заболевания, что свидетельствует об отсутствии должной онкологической настороженности.
Диагностический процесс НХЛ проводился в срочном режиме, кроме традиционных методов диагностики онкопатологии, использовались и специальные: хирургическая (эксцизионная) биопсия опухолевого субстрата, с последующей цитологической и гистологической оценкой; иммуногистохимический анализ и иммунофенотипирование опухолевых клеток; молекулярно-цитогенетическое исследования.
Иммунофенотипирование и молекулярно-генетическое исследование опухолевых клеток выполнено в 100 % случаев в лабораториях ведущих клиник город Москва; иммуногистохимический анализ – в патологоанатомическом бюро г. Ростова-на-Дону.
Основой успешной терапии НХЛ является высокоинтенсивная полихимиотерапия (ПХТ) по специальным унифицированным программам, соответствующим мировым стандартам для Т- и В-лимфом. Достижением последних лет является применение в отделении гематологии/детской онкологии современных, инновационных методов терапии с использованием препаратов таргетного, направленного действия. К ним относится препарат Ретуксимаб (Мабтера, Хоффман Ла Рош), химерный человеческий иммуноглобулин.
В настоящее время благодаря применению современных программ лечения онкологических заболеваний по унифицированным протоколам выживаемость детей Ставропольского края с онкопатологией составляет в среднем 65–70 %, результаты сопоставимы с данными по РФ.
Выводы. Представленные данные по заболеваемости НХЛ детской популяции Ставропольского края войдут в общероссийский и региональный регистры по онкологической заболеваемости РФ.
Рецензенты:Калмыкова А.С., д.м.н., профессор, заведующая кафедрой пропедевтики детских болезней ГБОУ ВПО «Ставропольский государственный медицинский университет» Минздрава России, г. Ставрополь;
Федько Н.А., д.м.н., профессор, заведующая кафедрой поликлинической педиатрии ГБОУ ВПО «Ставропольский государственный медицинский университет» Минздрава России, г. Ставрополь.
Библиографическая ссылка
Гевандова М.Г., Душко С.А., Стременкова И.А., Рогов А.В., Загумённова И.Ю. ЗАБОЛЕВАЕМОСТЬ НЕХОДЖКИНСКИМИ ЛИМФОМАМИ У ДЕТЕЙ СТАВРОПОЛЬСКОГО КРАЯ // Современные проблемы науки и образования. 2015. № 6. ;URL: https://science-education.ru/en/article/view?id=22803 (дата обращения: 20.04.2026).



