Инфантильные гемангиомы кожи являются наиболее распространенным видом врожденной сосудистой патологии кожи, которая встречается у 1−3% населения. Чаще опухоли обнаруживаются у недоношенных детей весом менее 1 кг (30%). У девочек данный вид сосудистых новообразований регистрируется в 2─5 раз чаще, чем у мальчиков. По данным литературы около одной трети гемангиом регистрируются сразу после рождения, иногда появлению инфантильных гемангиом на коже в первые недели жизни могут предшествовать пятна белого или красного цвета. Опухоли в 60% случаев локализуются на голове [6]. Гемангиомы кожи могут быть как единичными, так и множественными новообразованиями, часто сочетаясь с гемангиомами подкожно-жировой клетчатки, костей, мышц, сухожилий, висцеральных органов. Выделяют два типа врожденных гемангиом, имеющих разную клиническую картину и прогноз: неинволютирующие и быстроинволютирующие. В англоязычной литературе они называются соответственно non-involutive congenital haemangioma (NICH) и rapidly involutive congenital haemangioma (RICH) [7]. Пролиферативная фаза обычно начинается с первых дней или месяцев после рождения ребенка и заканчивается в первые 3 месяца. Однако некоторые гемангиомы продолжают пролиферацию в течение 5–9 месяцев [3]. При этом в стадию пролиферации сосудистая опухоль может вызывать не только грубую деформацию кожного покрова, но и нарушение функции и развития расположенных рядом органов. Особенно это характерно для гемангиом, локализующихся на слизистых полости рта, в непосредственной близости к ушной раковине, в периорбитальной и аногенитальной областях, на кистях и стопах [4]. Именно это является основанием для заключения о возможном неблагоприятном и/или осложненном прогнозе заболевания и активной тактике ведения сосудистой опухоли [5]. Для неинволютирующих вариантов опухоли (4–10%) характерно типичное течение с быстрым ростом опухоли после рождения и медленной спонтанной инволюцией с клиническими изменениями в виде остаточной опухоли, атрофии кожи, телеангиоэктазий, рубцов.
Цель исследования
Прогнозирование пролиферативной или инволютивной стадии развития гемангиом и выбор тактики лечения.
Проведено комплексное исследование, включающее метод анкетирования для уточнения прогноза развития сосудистого новообразования и клиническую визуальную оценку гемангиом. Анкетирование как метод исследования с успехом используется в различных областях медицины для выявления предрасполагающих факторов в возникновении заболевания, оценки тяжести состояния пациента, качества его жизни, эффективности различных методов терапии лечения, прогноза заболевания, составления регистра больных данным заболеванием. Проведенное исследование пациентов с инфантильными гемангиомами является проспективным. В нем приняли участие клиника лазерного лечения «Линлайн» и кафедра пластической хирургии и косметологии факультета дополнительного образования ЮУГМУ, Челябинск, Россия. Исследование было утверждено этическим комитетом Южно-Уральского государственного медицинского университета.
Материалы и методы
В исследовании участвовали 112 детей: из них мальчиков 17 (15,2%), девочек 95 (84,8%). Всем пациентам, включенным в представленное исследование, был установлен диагноз «инфантильная гемангиома». Как правило, впервые родители при обнаружении гемангиом обращались к участковым педиатрам, которыми предлагалась тактика динамического наблюдения за ребенком даже при выявлении быстрорастущей сосудистой опухоли. Увеличение размеров образования, его пульсация вызывали беспокойство у родителей, которые после обращений к дерматологам, хирургам приходили на консультацию к специалисту по лазерным технологиям лечения сосудистых опухолей. Средний возраст обращения за медицинской помощью детей составил 5,8 месяцев. Критерии включения в данную группу больных: наличие у ребенка гемангиомы/гемангиом, которые ранее не подвергались лечению.
При первом собеседовании с родителями на каждого ребенка заполнялась анкета, специально разработанная для данного исследования. В анкете отражены следующие данные: пол ребенка, возраст при обращении, семейный анамнез (наличие инфантильных гемангиом у родственников); медицинский анамнез матери во время беременности и родов (возраст матери на период беременности, вредные привычки, профессиональные вредные факторы и хронические заболевания, наличие неонатальной гипоксии во время беременности, являлись ли роды преждевременными или нет); вес ребенка при рождении; тип кожи ребенка по Фитцпатрику; время появления инфантильных гемангиом к моменту рождения (или изменения на коже, включая эритематозное пятно, белое пятно вазоконстрикции, телеангиоэктазии как предшествующий признак появления врожденной гемангиомы); анатомическая локализация гемангиомы/гемангиом (в 7 группах, включая волосистую часть головы, центральную и периферическую часть лица, конечности, аногенитальную область, переднюю и заднюю поверхность туловища); тип инфантильных гемангиом (поверхностный, глубокий или смешанный); площадь инфантильных гемангиом. Каждое новообразование при первом обращении было сфотографировано.
Результаты
В исследовании участвовали 112 детей в возрасте от 2 до 24 месяцев: мальчиков ¾ 17 (15,2%), девочек ¾ 95 (84,8%). Из 8 исследуемых у 2 детей было выявлено 3 гемангиомы и у 6 – 2 сосудистые опухоли. Всего зарегистрировано 122 гемангиомы. При сборе семейного анамнеза у родителей установлено, что у близких родственников 16 детей (14,3%) в детстве были диагностированы инфантильные гемангиомы (у 4 мам, у 3 отцов, у 3 родных братьев/сестер, 2 двоюродных сестер, 2 тетей, у 1 бабушки и 1 дедушки). Из заболеваний наиболее часто во время беременности регистрировалась анемия ¾ 6 женщин (5,35%); из вредных привычек ¾ курение (6 женщин) (табл. 1).
Таблица 1
Распределение вредных привычек и хронических заболеваний у матерей детей с инфантильными гемангиомами
|
|
n |
% |
p |
|
Курение |
6 |
5,35% |
р>0,05 |
|
Алкоголизм |
0 |
0 |
р>0,05 |
|
«Атопический марш» |
2 |
1,8% |
р>0,05 |
|
Анемия |
7 |
6,25% |
р>0,05 |
|
Другие хронические заболевания (хронический гастрит, хронический пиелонефрит) |
6 |
5,35% |
р>0,05 |
Плацентарная недостаточность во время беременности была выявлена у 6 беременных (5,35%). 25 детей (22,3%) родились на сроках беременности 32-36 недель, и 87 детей (77,7%) – 37 недель и более. Родоразрешение с помощью кесарева сечения было проведено в 30,4% (34 беременных) случаев. Из 112 детей 1 пациент (0,9%) имел вес менее 2 кг; 23 ребенка (20,5 %) имели вес при рождении 2–2,5 кг; у 88 (78,6 %) вес был более 2,5 кг. Оценка исследуемых детей по шкале Апгар при рождении у 1 ребенка (0,9%) была менее 4 баллов на первой минуте рождения; у 19 (16,8%) детей составила от 4 до 6 баллов; у остальных 92 детей с гемангиомами (82,3%) − оценка 7 и более баллов (табл. 2).
Таблица 2
Характеристика периода беременности у матерей и показатели состояния детей с инфантильными гемангиомами при рождении
|
|
n |
% |
p |
|
|
Продолжительность беременности |
32–37 недель |
25 |
22,3% |
p=0,005 |
|
Более 37 недель |
87 |
77,7% |
||
|
Плацентарная недостаточность |
|
6 |
5,3% |
p=0,001 |
|
Родоразрешение |
Вагинальное |
78 |
69,6% |
p>0,05 |
|
Кесарево сечение |
34 |
30,4% |
||
|
Вес ребенка при рождении |
Менее 2,0 кг |
1 |
0,9% |
p=0,020 |
|
2,0–2,5 кг |
23 |
20,5% |
||
|
Более 2,5 кг |
88 |
78,6% |
||
|
Оценка состояния ребенка по шкале Апгар |
Менее 4 баллов |
1 |
0,8% |
р>0,05 |
|
4–6 баллов |
19 |
16,9% |
||
|
7 и более баллов |
92 |
82,3% |
||
В исследуемой группе из 112 детей 101 (90,1%) был со вторым типом кожи по Фитцпатрику, 11 (9,9%) детей – с третьим типом.
При осмотре ребенка оценивались количество сосудистых опухолей, цвет, границы, поверхность гемангиомы, площадь, приподнятость над поверхностью здоровой кожи, наличие пульсации при пальпации, анатомическая локализация.
Цвет гемангиомы определялся как красный и голубоватый. Доказано, что поверхностно расположенные опухоли имеют в большинстве случаев классический красный цвет, находящиеся более глубоко в подкожной жировой клетчатке имеют бледно-голубую окраску. Таким образом, больные с голубой окраской гемангиом направлялись на лечение к хирургу. В исследуемой группе были зарегистрированы 116 (95,1%) гемангиом красного цвета, 6 (4,9%) опухолей – голубоватого цвета. Границы сосудистого образования свидетельствуют об активности роста опухоли: нечеткие, определяющие как быстро растущую опухоль в стадии пролиферации, встречались у 54 исследуемых опухолей (44,2%), в отличие от 68 (55,8%) гемангиом с четкими границами, свидетельствующими о более стабильном состоянии сосудистого образования. По площади гемангиомы подразделялась на 3 категории: менее 1 см2, от 1 до 10 см2, более 10 см2. Из 122 гемангиом 48 опухолей (39,3%) имели площадь менее 1 см2, 70 гемангиом (57,4%) – от 1 см2 до 10 см2, 4 (3,3%) – более 10 см2. Высота 51 гемангиом (41,8%) над поверхностью здоровой кожи составляла 1 мм, 55 опухолей (45,1%) – 2 мм и 16 гемангиом (13,1%) – 3 мм. Поверхность гемангиомы оценивалась как ровная или бугристая, последняя характеристика является клиническим признаком активного бурного роста сосудистой опухоли. В группе исследования бугристая поверхность встречались у 37 гемангиом (30,3%), ровная – у 85(69,7%). Наличие пульсации при пальпации было отмечено у 8 гемангиом (6,5%) (табл. 3).
Таблица 3
Характеристика клинических проявлений инфантильных гемангиом и фототипа кожи ребенка по Фитцпатрику
|
|
|
n |
% |
р |
|
Типы кожи по Фитцпатрику |
2 тип |
101 |
90,1% |
р>0,05 |
|
3 тип |
11 |
9,9% |
||
|
Выявление гемангиомы |
При рождении |
24 |
19,7% |
p=0,043 |
|
Через 4-6 недель после рождения |
98 |
80,3% |
||
|
Рост гемангиомы в течение первого месяца после появления |
Да |
117 |
95,9% |
p=0,007 |
|
Нет |
5 |
4,1% |
||
|
Количество гемангиом |
1 |
114 |
93,4% |
р>0,05 |
|
2–3 |
8 |
6,6% |
||
|
Цвет опухоли |
красный |
116 |
95,1% |
р>0,05 |
|
голубой |
6 |
4,9% |
||
|
Поверхность гемангиомы |
ровная |
85 |
69,7% |
р>0,05 |
|
бугристая |
37 |
30,3% |
||
|
Границы гемангиомы |
четкие |
68 |
55,8% |
р>0,05 |
|
нечеткие |
54 |
44,2% |
||
|
Наличие пульсации при пальпации гемангиом |
|
8 |
6,5% |
p=0,014 |
|
Высота гемангиомы над поверхностью здоровой кожи |
1 мм |
51 |
41,8% |
p=0,009 |
|
2 мм |
55 |
45,1% |
||
|
3 мм |
16 |
13,1% |
||
|
Площадь гемангиомы |
Менее 1 см2 |
48 |
39,3% |
p=0,007 |
|
1–10 см2 |
70 |
57,4% |
||
|
Более 10 см2 |
4 |
3,3% |
Был проведен отдельный анализ анатомической локализации гемангиом в 7 группах, так как существуют показания для срочного лечения некоторых сосудистых опухолей. Лицо разделяется условно на 2 отдела: периферический и центральный, включающую в себя такие жизненно важные зоны, как периорбитальная, назальная и периоральная. Периорбитальная гемангиома может быть причиной зрительных нарушений: отсутствия бинокулярного зрения, деформации роговицы, косоглазия, птоза век [1]. Гемангиомы, локализующиеся в назальной области, могут привести к нарушению носового дыхания и к выраженному эстетическому дефекту лица в будущем. Периоральная гемангиома приводит к деформации ротовой щели с нарушением возможности принимать пищу [2]. Из 122 гемангиом 17 (13,9%) опухолей локализовались в области волосистой части головы, 6 (4,9%) – в центральной части лица, 20 (16,4%) – в периферической части лица, 29 (23,8%) – в области конечностей, 6 (4,9%) – в аногенитальной области, 24 (19,7%) – в области передней поверхности туловища, 20 (16,4%) – в области задней поверхности туловища (табл. 4)
Таблица 4
Локализация инфантильных гемангиом (части тела)
|
|
|
n |
% |
|
Голова N=43(35,2%) |
Волосистая часть |
17 |
13,9% |
|
Периферическая часть лица |
20 |
16,4% |
|
|
Центральная часть лица |
6 |
4,9% |
|
|
Шея |
|
0 |
0 |
|
Туловище N=50(41%) |
Передняя поверхность |
24 |
19,7% |
|
Задняя поверхность/ поясничная область |
18/2 |
14,8%/1,6% |
|
|
Аногенитальная область |
6 |
4,9% |
|
|
Конечности N=29(23,8%) |
Верхние |
14 |
11,5% |
|
Нижние |
15 |
12,3% |
Выводы
1. У 112 детей (девочек - 95 , мальчиков -17), включенных в проведенное исследование, выявлено 122 инфантильных гемангиомы. Каждый седьмой ребенок имел ближайшего родственника с данным заболеванием.
2. Во время беременности у 6 женщин выявлена анемия; плацентарная недостаточность диагностирована также у 6 женщин. Родоразрешение произошло на раннем сроке 32-37 недель у 25 женщин (22,3%); кесарево сечение произведено 34 женщинам (30,4%). Вес при рождении ребенка менее 2,5 кг зафиксирован у 24 новорожденных (21,4%). По шкале Апгар 92 детей (82,3%) были оценены на 7 баллов и выше.
3. Множественные инфантильные гемангиомы диагностированы в 6,6% случаев. Сосудистые опухоли в 98% случаев появились на 1–6-й неделе жизни ребенка и продолжали расти в течение первого месяц появления новообразований (95,9%). Площадь гемангиом 1-10 см2 зарегистрирована при обращении у 70 пациентов (57,4%), менее 1 см2 — у 48 (39,3%). Инфантильные гемангиомы преимущественно локализовались на туловище (41%), на голове (35,2% случаев).
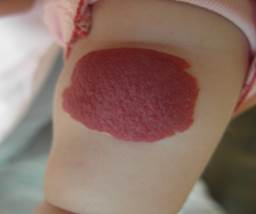
Рис. 1. Поверхностная гемангиома (красный цвет) раннего детского возраста
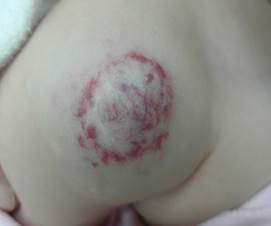
Рис. 2 Подкожная гемангиома (голубоватый цвет) раннего детского возраста
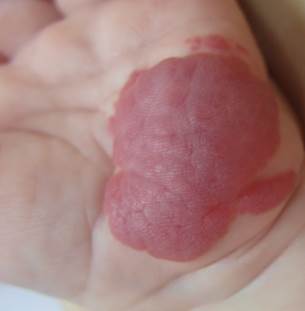
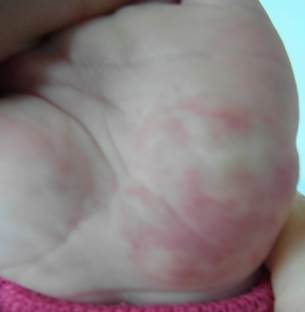
А Б
Рис. 3 Смешанная гемангиома раннего детского возраста в области кисти до(А) после (Б) 10 сеансов лазерного лечения через 24 недели
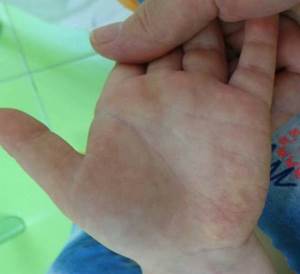
Рис. 4. Смешанная гемангиома раннего детского возраста в области кисти
через 12 месяцев после окончания курса лечения
Рецензенты:
Ковалев Ю.Н., д.м.н., профессор кафедры дерматовенерологии ГБОУ ВПО ЮУГМУ Минздрава России, г. Челябинск;
Абрамовских О.С., д.м.н., профессор кафедры микробиологии, вирусологии, иммунологии и клинической лабораторной диагностики ГБОУ ВПО ЮУГМУ Минздрава России, начальник отдела аспирантуры и докторантуры ГБОУ ВПО ЮУГМУ, г. Челябинск.



