Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE USE OF DRUGS IN THE SECOND TRIMESTER OF PREGNANCY: PHARMACOEPIDEMIOLOGIC STUDY.
Цель исследования. Изучение особенностей применения лекарственных средств у беременных, госпитализированных в стационары Республики Северная Осетия - Алания, во втором триместре беременности.
Материалы и методы. Проведено ретроспективное описательное фармакоэпидемиологическое исследование по выборке из 298 историй болезни беременных женщин, поступивших в стационары РСО-А за 2012г. с угрозой прерывания беременности.
Для внесения данных была разработана индивидуальная регистрационная карта беременной, в которой отражались демографические данные, срок беременности, диагноз, а также все ЛС, назначенные беременной за период госпитализации с указанием пути введения, режима дозирования и длительности применения. ЛС кодировались в соответствии с Анатомической терапевтической химической классификацией (АТС), рекомендованной ВОЗ. Категории безопасности ЛС присваивались в соответствие с классификацией риска по FDA [7]. Работа была одобрена комитетом по этике при ГБОУ ВПО СОГМА Минздрава России.
Результаты и обсуждение
Проанализировано 298 медицинских карт беременных женщин (средний возраст 27,6±5,67 лет), из них у 160 (53,7%) эта беременность была первой, у 56 (18,8%) – второй, у 38 (12,8%) – третьей, у 24 (8,1%) – четвертой, у 10 (3,4%) – пятой, 5 (1,7%) – шестой, для 5 (1,7%) женщин это была седьмая – одиннадцатая беременность. Для большинства женщин – 184 (61,7%), предстоящие роды были первыми, для 74 (24,8%) – вторыми, 31 (10,4%) – третьими, 7 (2,3%) – четвертыми, 2 (0,7%) – пятыми. 40 (13,4%) женщин имели в анамнезе от 1 до 6 самопроизвольных абортов; 43 женщины (14,4%) – от 1 до 6 медицинских абортов.
Соматический анамнез у 82 (27,5%) беременных был отягощен экстрагенитальными заболеваниями: у 27 (32,9%) имелась патология стороны сердечно – сосудистой системы (ССС) (наиболее часто – вегето-сосудистая дистония), у 23 (28%) – эндокринной системы (чаще всего – ожирение), у 33 (40,2%) беременных – встречались заболевания мочевыводящих путей (наиболее часто – хронический пиелонефрит), у 10 (12,2%) – заболевания пищеварительного тракта (чаще всего – желчно-каменная болезнь), у 3 (3,7%) – заболевания ЛОР органов и органов дыхания.
Осложнения гестационного периода имелись у всех женщин: у 290 (97,3%) – угроза прерывания беременности, у 57 (19,1%) – анемия, у 19 (6,4%) – внутриутробная гипоксия плода и фетоплацентарная недостаточность, у 8 (2,7%) – водянка беременных, у 3/4 (1/1,3%) – многоводие/маловодие, у 1 (0,3%) нефропатия беременных.
В результате изучения медицинских карт беременных установлено, что лекарственная терапия применялась в 100% случаев. Всего изучено 2665 назначений ЛС. В 1365 (51,2%) случаях ЛС назначались парентерально, 1071 (40,2%) – внутрь и в 229 (8,6%) случаях местно. Для лечения беременных применялись 97 различных наименований ЛС из 37 АТС групп. Среднее количество ЛС, назначенных беременной женщине за период госпитализации, составило 8,89±2,91 (от 3 до 17 наименований). Обращает на себя внимание тот факт, что только в 24 (8,1%) случаев беременным назначается менее 5 лекарственных средств одновременно, при этом 200 (67,1%) женщин получали за период госпитализации одновременно от 6 до 10 ЛС, 66 (22,1%) – от 10 до 15 ЛС и 8 (2,7%) – 16-17 ЛС (рис. 1).
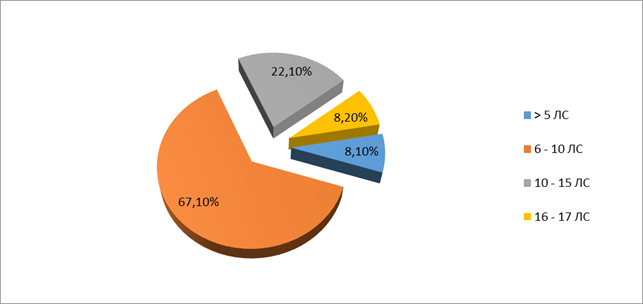
Рис.1. Количество одновременно назначенных лекарственных средств беременным женщинам во II триместре беременности
Наиболее часто, исходя из полученных данных, назначались плазмозамещающие и перфузионные растворы – (10,5%), системные антибиотики – (9,5%), антианемические препараты (8,4%), поливитамины (7,4% назначений), препараты для лечения заболеваний ЖКТ – (9,5%), седативные и снотворные средства – (7,4%), гемостатики – (3,2%), гормональные препараты для лечения угрожающего выкидыша – (2,1%), сердечно-сосудистые средства – (9,5%), антимикробные средства для интравагинального применения – (3,2%), иммунномодуляторы – (4,2%), антигистаминные средства – (3,2%), препараты для лечения урологических заболеваний – (1%), системные ГКС – (2,1%) (рис. 2).
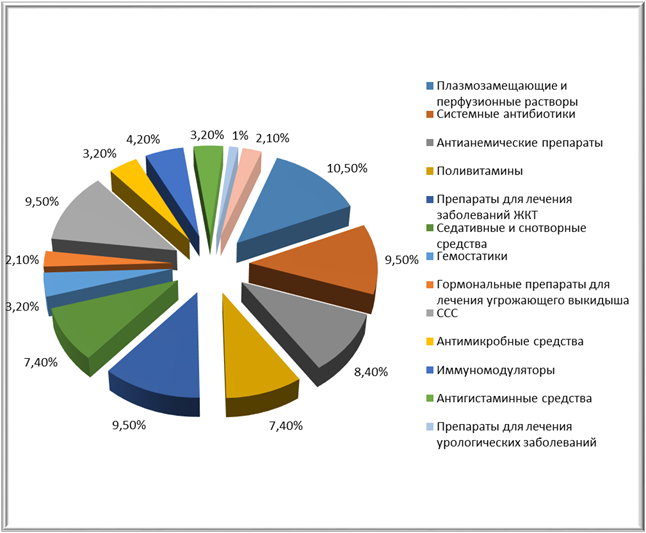
Рис. 2. Структура назначения лекарственных средств беременным женщинам во II триместре беременности по классификации АТХ
Согласно классификации FDA из общего количества ЛС, к категории А относились – 11,3% препаратов (такие как сорбифер, дюфалак, йодомарин), категория В – 12,4% (цефалоспорины, монурал, курантил), категория С – 8,2% (дексаметазон, аскорбиновая кислота, амлодипин), и 68% составили ЛС с неустановленным риском для беременных (кокарбоксилаза, милдронат, актовегин, эссенциале и др.) (рис. 3).
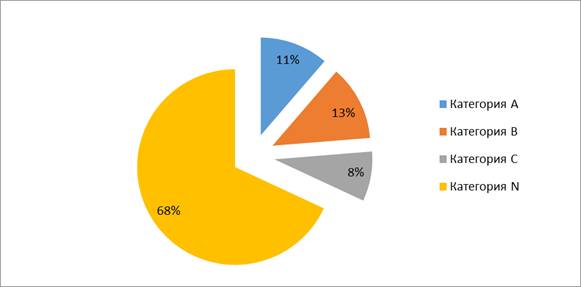
Рис.3. Распределение лекарственных средств, назначенных беременным женщинам во II триместре беременности, по категориям безопасности
Выводы. Анализ результатов исследования показал, что частота использования лекарственных средств при беременности чрезвычайно высока – 69,8% женщин получали более 5 ЛС одномоментно. При этом серьезную проблему представляет не только количество одновременно назначаемых беременным женщинам ЛС, но и структура назначений – 76,2% рекомендованных врачами для лечения во втором триместре лекарственных средств относились к категории C и средствам с неизвестными последствиями применения и могли приводить к серьезным последствиям для здоровья матери, плода и новорожденного. Необходимо проводить образовательную работу с беременными женщинами, контролировать прием всех ЛС во время беременности.
Рецензенты:
Цаллагова Л.В., д.м.н., профессор, зав. кафедрой акушерства и гинекологии № 1 ГБОУ ВПО СОГМА Минздрава России, г. Смоленск;
Касохов Т.Б., д.м.н., профессор, зав. кафедрой детских болезней №3 ГБОУ ВПО СОГМА Минздрава России, г. Смоленск.
Библиографическая ссылка
Арчегова Э.Г., Болиева Л.З. ПРИМЕНЕНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ ВО ВТОРОМ ТРИМЕСТРЕ БЕРЕМЕННОСТИ: ФАРМАКОЭПИДЕМИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ. // Современные проблемы науки и образования. 2015. № 4. ;URL: https://science-education.ru/en/article/view?id=20424 (дата обращения: 12.05.2026).



