Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RISK FACTORS OF BRAIN TUMORS IN PATIENTS OF THE KIROV REGION
Опухоли головного мозга составляют примерно 2-5% в общей онкологии [1-3, 4, 7]. При прогрессирующем росте в черепной коробке, новообразования вызывают быстрое развитие очаговых и общемозговых расстройств, что приводит к глубокой инвалидности или смерти пациента. Ряд публикаций посвящено изучению причин возникновения опухолей головного мозга [4, 6]. Среди них выделены мутагенные влияния, как-то: ионизирующее излучение, солнечная инсоляция, химические метаболиты, блокаторы иммунной защиты [5, 7].
Цель исследования: выделить частоту возможных онкогенных предпосылок церебральных новообразований и их комбинации среди аборигенов Вятского края.
Материал и методы исследования
При обнаружении у амбулаторных больных опухолей головного мозга, последние госпитализировались в нейрохирургическую клинику.
На основании неврологического обследования, нейровизуализации и данных операционных биопсий у больных установлены опухоли различной гистологической природы: доброкачественные (экстрацеребральные новообразования – менингиомы) и малигнозные опухоли (преимущественно интрацеребральные – глиомы), которые значительно отличались по своим биологическим свойствам – темпу и характеру роста, воздействию на окружающее вещество мозга, по источнику кровообращения и т.д. Это позволило распределить больных на 2 основные группы: 1-я группа – 46 пациентов с менингиомами (средний возраст 48±14 лет); 2-я группа – 58 больных с глиомами различной степени злокачественности (средний возраст 38,4 ± 12,8 лет).
Представлена сравнительная характеристика у больных с менингиомами и глиомами головного мозга по следующим критериям: пол, возраст, место проживания, трудоспособность на момент постановки диагноза, социально-бытовые условия, неблагоприятные производственные факторы, вредные бытовые привычки.
Результаты исследования
Различия по полу и возрасту между группами пациентов показаны на рис. 1.
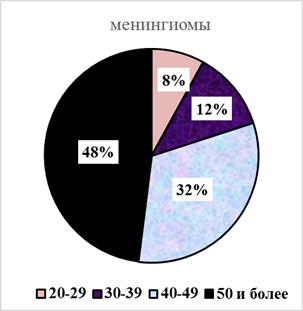
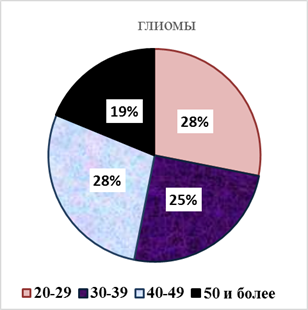
Из приведенных на рис. 1 данных вытекают возрастные различия между группами наблюдений в момент манифестации опухоли мозга. Если в 1-й группе частота менингиом отчетливо нарастала по мере старения пациентов, то во 2-й группе можно было отметить более равномерное распределение в первых декадах лет больных с глиомами, с некоторым уменьшением их после 50- летнего рубежа. Выявлялись различия и по половому признаку (рис. 2).
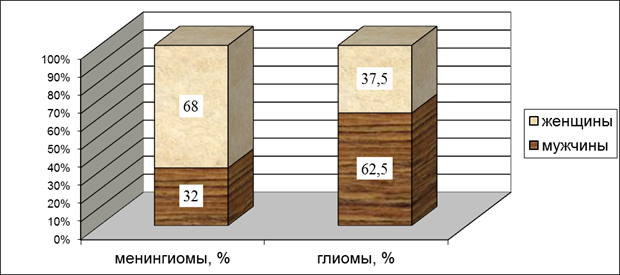
Рис. 2. Распределение больных с менингиомами и глиомами полушарий головного мозга по полу (%)
Как следует из сравнительного графика 2, глиомы встречались в 1,5 раза чаще у мужчин, тогда как менингиомы обнаруживались более чем в два раза чаще среди женщин. Такое распределение мозговых эктодермальных и мезодермальных опухолей соответствует данным литературы [4].
При анализе социального статуса (рис. 3) наблюдений оказалось, что в 70,2% случаев больные проживали в городах и только в 29,8% – в сельской местности. Подобное распределение в равной степени было присуще пациентам с менингиомами и глиомами головного мозга. С учетом данных литературы [7], это подтверждало известную взаимосвязь возникновения опухолей с экологическим состоянием среды обитания населения, более загрязненной в урбанистических условиях.
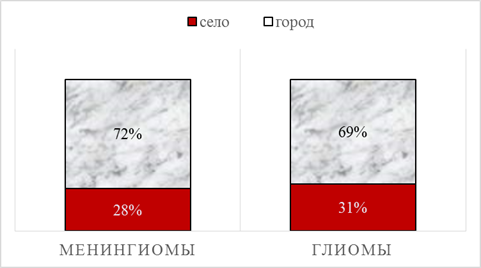
Рис. 3. Распределение больных с менингиомами и глиомами полушарий головного мозга по месту жительства (%)
Среди больных с менингиомами работали менее половины (44%), тогда как остальные имели группу инвалидности или являлись пенсионерами, включая 12% – безработных. Больные с глиомами к моменту поступления сохраняли трудоспособность в 62% наблюдений, что обусловлено более молодым возрастом больных глиомами и коротким анамнезом заболевания. По данным анамнеза, среди работающих в настоящем больных с опухолями мозга почти у 1/5 из них имели место профессиональные вредности: электромагнитное излучение, вибрация, рентгеновские лучи, токсические летучие вещества (ацетон, метиловый спирт).
При опухолях различной гистологической структуры встретившиеся у пациентов неблагоприятные профессиональные факторы распределялись примерно одинаково и по частоте встречались, по данным анкетирования, соответственно в 20% и 15,6% наблюдений.
Большое значение имели бытовые вредные привычки, включая злоупотребление алкоголем и выкуривание более одной пачки сигарет в сутки. Известно, что среди причинных факторов опухолей существенное значение принадлежит химическим канцерогенам. В частности, курение достоверно ассоциируется с образованием многих форм рака.
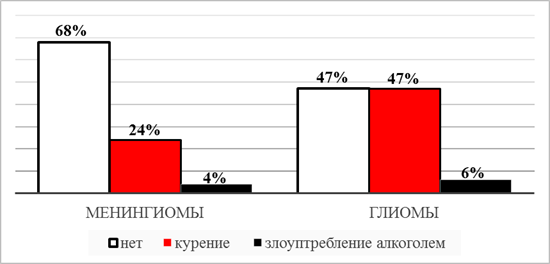
Рис. 4. Распределение больных с менингиомами и глиомами полушарий головного мозга по наличию бытовых вредных привычек (%)
Среди обследованных пациентов общей группы с ОГМ 36,8% лиц злоупотребляли курением (не менее 1 пачки в день) и 5,3% – употребляли в больших количествах алкоголь. При этом отмечено достоверное превалирование фактора курения у пациентов с глиомами головного мозга, в сравнении с менингиомами.
Выявлено, что большинство больных с церебральными новообразованиями проживали в семьях с удовлетворительными материально-бытовыми условиями, что не позволяет считать опухоли так называемой «социальной болезнью».
Из других анамнестических данных представляло интерес уточнение роли наследственности в генезе церебральных новообразований.
Как известно, семейные опухолевые заболевания нервной системы включают, в основном, повторные случаи болезни Реклингаузена у близких родственников и болезни Гиппель-Линдау, которые в нашей выборке не встречались. Однако представляет интерес отчетливое наличие взаимосвязи возникновения первичных опухолей головного мозга в зависимости от общей онкологической заболеваемости в семьях пациентов. Это предполагает общее снижение противоопухолевой защиты у этих больных. Для этого проводился подробный опрос пациентов с выяснением встречаемости опухолей всех локализаций среди их родственников 1 и 2-й линии.
Так, примерно ¼ часть пациентов с церебральными опухолями имели родных с разнородной онкологической патологией. Это может указывать на определенную предрасположенность к бластогенезу, вследствие определенной генной конфигурации у этих больных.
В качестве дополнения к выявлению гередитарной патологии, изучен возраст матери при рождении пробанда.
Установлено, что у 40% больных с менингиомами и 44% с глиомами возраст матери при рождении превышал 30 лет. В то же время известно, что у позднородящих повышен риск хромосомных аберраций и генных мутаций, что может вызывать пороки и аномалии развития у плода, способствуя формированию зачатков опухоли. На это указывают данные литературы, начиная от Вирхова, который предложил дизонтогенетическую теорию происхождения новообразований. В наших наблюдениях почти 1/2 пациентов родились от матерей старше 30 лет и, следовательно, могли иметь повышенный риск структурной дисплазии.
Среди приобретенных патогенетических факторов нельзя не отметить возможную отрицательную роль черепно-мозговой травмы (рис. 5).
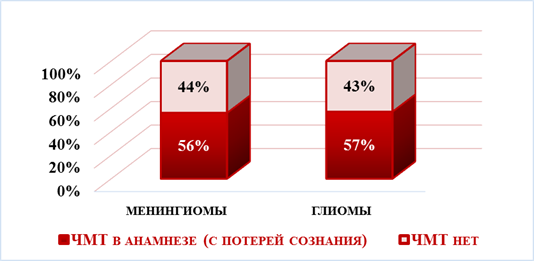
Рис. 5 Распределение больных с менингиомами и глиомами в зависимости от наличия или отсутствия в анамнезе черепно-мозговой травмы, %
Критерием перенесенной в прошлом черепно-мозговой травмы при сборе данных у больных явились указание на утрату сознания в момент травмы, наличие мозговых неврологических симптомов после возвращения сознания, а также справки и выписки медицинских учреждений или записи в карте амбулаторного больного. Как видно на рис. 5, в 56% наблюдений у больных с менингиомами и 57% – с глиомами установлено наличие закрытой травмы мозга с временной потерей сознания в анамнезе. Как известно, механическая травма мозга не только вызывает структурную перестройку вещества, формирование глиозного рубца, усиление пролиферации глиозных и соединительно-тканных элементов в ЦНС, но и оказывает угнетающее влияние на центральную нейроиммунную регуляцию [3]. При этом отмеченная перестройка в одних случаях могла ограничиться острым периодом черепно-мозговой травмы, тогда как у других травмированных - иметь хроническое последствие. Перенесенная черепно-мозговая травма нередко является дополнительным предрасполагающим фактором реализации мультифакториальных заболеваний.
Заключение
Таким образом, у больных с менингиомами и глиомами головного мозга, сравниваемых по возрасту и числу, можно отметить половозрастные особенности между 1 и 2 группами; преобладание числа заболевших среди жителей городов. Определенное значение в этиопатогенезе опухоли имели профессиональные и бытовые вредности, указания на семейный анамнез онкопатологии, рождение пациентов от позднорожавшей матери и факт переживания черепно-мозговой травмы, предшествующей развитию церебральной опухоли.
Некоторые факторы встречались изолированно; очевидным является их кумулирующее негативное влияние на здоровье, в частности, на иммунную защиту и онкообразование. Чаще всего обнаруживались комбинации факторов: 1) пол, возраст, неблагоприятные профессиональные факторы и наличие вредных привычек; 2) пол, семейная предрасположенность к онкологическим заболеваниям, возраст матери при рождении пробанда превышал 30 лет и наличие ЧМТ в анамнезе. Описанный предрасполагающий фон и является характерным для жителей Кировской области.
Рецензенты:
Бейн Б.Н., д.м.н., профессор, зав. кафедрой неврологии и нейрохирургии ГБОУ ВПО Кировская ГМА Минздрава России, г. Киров;
Кислицын Ю.В., д.м.н., профессор кафедры неврологии и нейрохирургии ГБОУ ВПО Кировская ГМА Минздрава России, г. Киров.
Библиографическая ссылка
Мухачева М.В. ФАКТОРЫ РИСКА РАЗВИТИЯ ОПУХОЛИ ГОЛОВНОГО МОЗГА У БОЛЬНЫХ В КИРОВСКОЙ ОБЛАСТИ // Современные проблемы науки и образования. 2015. № 3. ;URL: https://science-education.ru/en/article/view?id=17325 (дата обращения: 16.05.2026).



