Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ANALYSIS OF THE INITIAL MANIFESTATIONS OF ACUTE LEUKEMIA AND COMPLICATIONS OF THE TREATMENT OF PATIENTS URBAN HEMATOLOGY DEPARTMENT OF KRASNOYARSK FOR THE PERIOD FROM 2010 TO 2013
Среди гемобластозов острые лейкозы (ОЛ) занимают одно из первых мест по частоте встречаемости. Заболеваемость острыми лейкозами составляет в среднем 5 случаев на 100 000 населения в год. Острые миелобластные лейкозы (ОМЛ) чаще встречается у взрослых – 75 % случаев. В г. Красноярске в гематологическом отделении МБУЗ «КМКБ № 7» за последние 3 года наблюдается увеличение количества госпитализаций больных с ОЛ. Так, в 2011 году в отделении было 88 случаев госпитализаций, в 2012 г. – 105, в 2013 г. – 122 случая. Из которых 16,6 % составили впервые выявленные случаи.
ОЛ представляют весьма разнородную группу злокачественных заболеваний системы крови, которые характеризуются первичным поражением костного мозга морфологически незрелыми кроветворными бластными клетками с вытеснением нормальных ростков кроветворения и инфильтрацией ими различных тканей и органов [1,2].
Цель нашего исследования – обратить внимание врачей-терапевтов и врачей других специальностей на вариабельность клинических и лабораторных проявлений острого лейкоза и его осложнений и трудность их диагностики.
Задачи:
1) выявить наиболее частую встречаемость вариантов ОЛ у взрослого населения в г. Красноярске;
2) выявить встречаемость в зависимости от пола и возраста;
3) определить начальные проявления заболевания;
4) рассчитать процент характерных изменений в анализах крови;
5) выявить наиболее часто встречающиеся осложнения ОЛ.
Материалы и методы: в клиническом исследовании были проанализированы выписки 62 больных ОЛ, проходивших лечение в гематологическом отделение МБУЗ «КМКБ № 7» с 2010 по 2013 г.
По данным гематологического отделения МБУЗ «КМКБ № 7» у взрослых пациентов чаще встречаются миелобластные острые лейкозы (87 %), ОЛЛ всего в 13 %. По FAB-классификации с наибольшей частотой среди ОМЛ встречается М2 вариант (33 %), на втором месте М4 (27 %), на третьем М5 (25 %). На М1, М3, М6 пришлось по 5 %. Больных с вариантами М0, М7 и нами не было выявлено (рис.1).
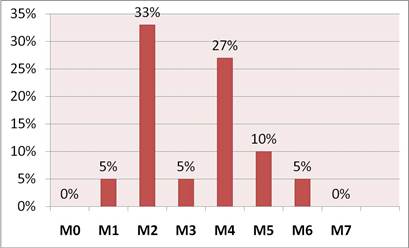
Рис.1. Распределение ОМЛ по частоте встречаемости
Среди больных ОМЛ 52 % составили женщины и 48 % мужчины, а среди ОЛЛ в большинстве были мужчины – 62 %, женщин – 38 %.
Ввиду того, что наше исследование проводилось на базе взрослого гематологического отделения, мы разделили всех пациентов на две категории: I – от 18 до 40 лет, II – старше 40 лет. В возрасте более 40 лет преобладала миелобластная форма острого лейкоза (90 %). Что касается ОЛЛ, то количество больных в обеих группах оказалось поровну.
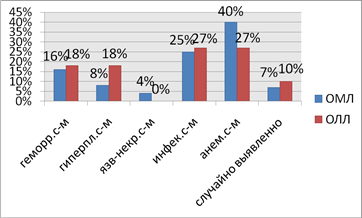
Рис. 2. Диаграмма дебюта заболевания
Также нами проводилось статистическое исследование дебюта заболевания (рис. 2). Ведущими синдромами среди больных ОМЛ являются анемический 40 %, инфекционный 25 %, геморрагический 16 %, гиперпластический 8 %, язвенно-некротический 4 %. 7 % ОМЛ было выявлено случайно в ходе различных обследований. В ОЛЛ на первом месте стоят инфекционный и анемический синдромы по 27 %, на втором геморрагический и гиперпластический поровну 18 %. 10 % пришлось на случайно выявленные.
Что касается гемограммы, то среди больных миелобластным лейкозом в 92 % в периферической крови были выявлены бласты, которые являются субстратом опухоли, в 8 % гемограмма была атипичной (алейкемическая форма – безбластная). Среди ОЛЛ таких форм нами не было выявлено. Процент панцитопении при первичном обращении пациентов с ОМЛ составил 26 %, ОЛЛ – 13 %.
В некоторых случаях в гемограмме наблюдается лейкоцитоз. Среди больных ОМЛ лейкоцитоз зарегистрирован в 9 %, ОЛЛ – в 25 %, причем чаще наблюдался гиперлейкоцитоз с цифрами до 206 тыс.
Анализируя осложнения ОЛ (рис. 3), чаще наблюдался миелотоксический агранулоцитоз – это остро развивающееся снижение уровня гранулоцитов в периферической крови ниже 0,5х109 /л [3]. Среди наших пациентов миелотоксический агранулоцитоз составил 63 % для ОМЛ и 75 % для ОЛЛ. У исследуемых больных с ОМЛ анемия встречалась в 56 %, у больных ОЛЛ 50 %. Опухолевая интоксикация для ОМЛ составила 54 %, для ОЛЛ – 63 %. Геморрагические осложнения встречались у больных ОМЛ – в 43 % и у больных ОЛЛ – в 13 % случаев.
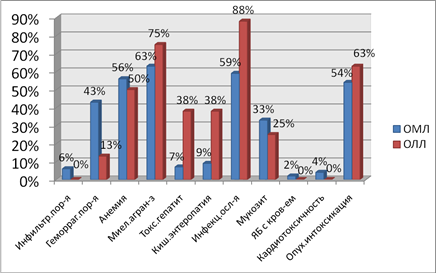
Рис. 3. Осложнения ОЛ
Довольно часто на фоне лечения развивались мукозиты. Это воспалительная реакция со стороны слизистой оболочки ЖКТ, возникающая в результате нарушения процессов деления эпителиальных клеток, что делает ткани открытыми для инфицирования [4,5]. У больных ОМЛ мукозиты наблюдались в 33 % и в 25 % у больных ОЛЛ.
Энтеропатия при ПХТ возникает вследствие повреждающего неспецифического действия химиопрепаратов на слизистую кишечника и проявляется на 1–10 день после начала лечения. У обследуемых больных с ОМЛ и ОЛЛ процент кишечной энтеропатии составил 9 и 38 % соответственно.
Гепатотоксичность является довольно опасным осложнением от применения цитостатической терапии [6]. Наиболее гепатотоксичными считаются: метотрексат, L-аспарагиназа, 6-меркаптопурин, цитарабин, циклофосфан. У пациентов с ОМЛ гепатотоксичность развивалась в 7 % и в 38 % у больных с ОЛЛ.
К инфильтративным поражениям относится нейролейкемия. У обследуемых больных диагноз нейролейкемии выставлен не был, т.к. проводилась своевременная профилактика. Также к инфильтративным осложнениям относится инфильтрация печени, почек, яичек, легких, миокарда, что составило у наших больных ОМЛ в 6 %. У больных ОЛЛ таких осложнений не было.
У некоторых пациентов возникает такое осложнение, как кардиотоксичность. Кардиотоксичность наиболее характерна для доксорубицина, рубицина (даунорубомицина) и высоких дозах цитозара. Нами выявлена кардиотоксичность только у больных ОМЛ – 4 %.
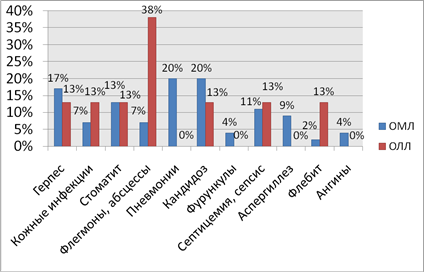
Рис. 4. Инфекционные осложнения ОЛ
Далее следуют инфекционные осложнения 59 % при ОМЛ и 89 % при ОЛЛ [7]. В подавляющем большинстве у пациентов с ОМЛ диагностировались пневмонии и кандидозы по 20 %, затем по убыванию herpes zoster 17 %, стоматиты 13 %, септицемия и сепсис 11 %, аспергиллез 9 %, флегмоны и абсцессы поровну по 7 %, фурункулез и ангины по 4 %, флебиты 2 %. Среди инфекционных осложнений у больных ОЛЛ лидируют флегмоны и абсцессы 38 %, встречаемость остальных осложнений составила по 13 % (рис.4).
Среди возбудителей, выделенных у пациентов в городском гематологическом отделении, преобладают Candida albicans 38 %, далее Streptococcus viridians 21 %, Candida cruzei 13 %, Acinetobacter lwoffii 13 %, Streptococcus epidermidis, Klebsiella pneumoniae и Enterobacter aerogenes по 8 %, Аspergillus fumigatus, Pseudomonas aeruginosa, Neisseria spp., Staphylococcus epidermidis и Micrococcus spp. по 4 % (рис.5).
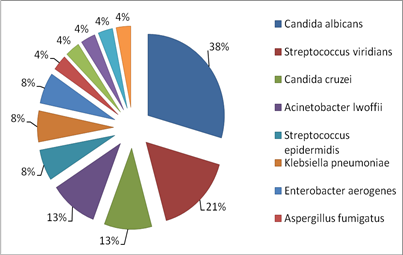
Рис.5. Спектр инфекционных агентов при ОЛ
Выводы
Наиболее часто в городе Красноярске в возрасте старше 40 лет встречается миелобластный вариант острого лейкоза (87 %).
Самые часто встречаемые варианты ОМЛ по FAB-классификации – М2 (33 %), М4 (27 %), М5 (25 %).
В дебюте ОЛ чаще проявлялся анемическим и инфекционным синдромами. 7% ОМЛ было выявлено случайно.
Бессимптомное начало ОЛ встречалось примерно в 10 % случаев.
Встречаемость безбластных форм среди ОЛ составила 8 %.
Наиболее частыми осложнениями у больных ОЛ является миелотоксический агранулоцитоз, инфекционные осложнения, опухолевая интоксикация.
В подавляющем большинстве у пациентов гематологического отделения МБУЗ «КМКБ № 7» с ОМЛ диагностируются инфекции нижних дыхательных путей и кандидозы. У больных ОЛЛ лидируют гнойные некротические осложнения.
Среди возбудителей инфекций преобладают Candida albicans, Streptococcus viridians.
Таким образом, в работе показано, что клинические проявления дебюта острого лейкоза достаточно разнообразны, а в некоторых случаях начало этого грозного заболевания вовсе бессимптомно. Часто встречаются атипичные проявления гемограммы (безбластные) при этом гемобластозе. Все это, несомненно, вызывает трудности у терапевтов общего профиля при выявлении таких больных в различных медицинских учреждениях. С помощью проделанной нами работы мы хотели еще раз заострить внимание на проблеме диагностики острого лейкоза, его осложнений и дальнейшего ведения таких пациентов в межкурсовом периоде.
Рецензенты:
Никулина С.Ю., д.м.н., профессор, заведующая кафедрой внутренних болезней № 1 КрасГМУ, г. Красноярск;
Черкашина И.И., д.м.н., профессор кафедры внутренних болезней № 1 КрасГМУ, г. Красноярск.
Библиографическая ссылка
Кузнецова Е.Ю., Михалев М.А., Соколова-Попова Т.А., Бочарова А.С., Григарович А.В., Островская А.И., Полусурова С.А. АНАЛИЗ НАЧАЛЬНЫХ ПРОЯВЛЕНИЙ ОСТРОГО ЛЕЙКОЗА И ЕГО ОСЛОЖНЕНИЙ В ХОДЕ ЛЕЧЕНИЯ У БОЛЬНЫХ ГОРОДСКОГО ГЕМАТОЛОГИЧЕСКОГО ОТДЕЛЕНИЯ Г. КРАСНОЯРСКА ЗА ПЕРИОД С 2010 ПО 2013 ГОДЫ // Современные проблемы науки и образования. 2014. № 6. ;URL: https://science-education.ru/en/article/view?id=16807 (дата обращения: 29.05.2026).



