Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
DIAGNOSIS AND TREATMENT OF CHRONIC PHARYNGOLARYNGITIS ON THE BACKGROUND ODONTOGENIC MAXILLARY SINUSITIS
Хронические воспалительные заболевания глотки, гортани являются одними из самых распространённых в патологии ЛОР – органов [1, 3, 14, 15]. По разным данным от 70 до 80% пациентов, обратившихся за помощью к ЛОР – врачу предъявляют жалобы, характерные для хронического фаринголарингита. Причины развития этой патологии довольно разнообразны и особое место среди них занимают заболевания полости носа, околоносовых пазух [5, 16]. Несмотря на это зачастую ЛОР – врачи проводят длительное безуспешное лечение хронических воспалительных заболеваний глотки, и гортани, не установив истинной причины данной патологии, которая может быть обусловлена кариозным процессом, пародонтитом, низким уровнем гигиены полости рта [4, 8, 9, 10, 11, 12]. Хронический воспалительный процесс в околоносовых пазухах, как правило, способствует развитию хронического фаринголарингитас нарушением звучности голоса за счет стекания патологического отделяемого из полости носа [6, 7, 13]. Важное место в патологии полости носа и околоносовых пазух занимают одонтогенные гаймориты. Взаимосвязь с заболеваниями зубочелюстной системы, склонность к затяжному течению и неэффективность консервативного лечения выделяют их среди других патологий придаточных пазух носа [6].
Системных исследований о возможной патологической взаимосвязи между хроническими фаринголарингитами и одонтогенными гайморитами ранее не проводилось.
Цель. Провести анализ эффективности диагностики и лечения хронического фаринголарингита на фоне одонтогенного гайморита.
Материалы и методы исследования. Всего под наблюдением находилось 65 пациентов обоего пола в возрасте от 32 до 65 лет, жителей Ставропольского края, с диагнозом хронический фаринголарингит, дисфония, которые проходили обследование и лечение в ЛОР-отделении Ставропольской краевой клинической больнице с 2010 по 2013 гг. Все пациенты предъявляли жалобы на першение, дискомфорт в области глотки и гортани, покашливание. Кроме этого, больные отмечали изменение голоса той или иной степени выраженности. При тщательной детализации жалоб выявлялись симптомы хронического воспалительного заболевания околоносовых пазух: затруднение носового дыхания, периодическое гнойное отделяемое из полости носа, зачастую с неприятным запахом, болезненные ощущения в области щеки, отек мягких тканей лица, боли в зубах. Характер жалоб и их выраженность зависели от длительности заболевания, возраста больного, его профессии, окружающего эмоционального фона, что в дальнейшем учитывалось при обследовании и лечении.
Из анамнеза известно, что всем пациентам длительно и безуспешно назначали многократные курсы местного и общего противовоспалительного и антибактериального лечения горла и гортани у ЛОР – врачей по месту жительства. Кроме этого, некоторым пациентам неоднократно проводили пункции гайморовых пазух, но при этом ни одному из них не была рекомендована консультация у врача-стоматолога.
Обследование включало: осмотр ЛОР – органов, телефаринголарингоскопию с видеозаписью и компьютерным архивированием, рентгенографию придаточных пазух носа, по показаниям – КТ с захватом полости носа и околоносовых пазух. Все больные были проконсультированы стоматологом с проведением необходимого комплекса диагностических мероприятий: осмотр полости рта с оценкой уровня гигиены и детальным анализом полученных индексов, а также рентгенологическим контролем.
При осмотре ЛОР-органов у всех пациентов отмечали патологические изменения слизистой оболочки глотки и гортани в виде гиперемии, отека, выявлено стекание гнойного отделяемого из носоглотки. При фонации у всех пациентов определяли неполное смыкание голосовых складок разной степени выраженности, что свидетельствует о наличии функциональной дисфонии на фоне хронического фаринголарингита (рис. 1).
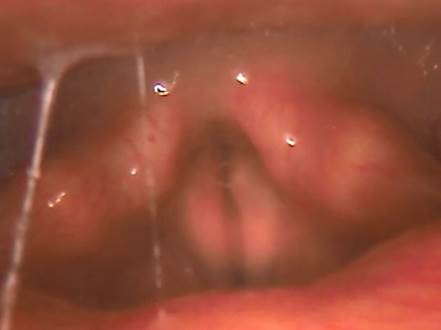
Рис. 1 Отек слизистой глотки, гортани, неполное смыкание голосовых складок.
При эндоскопии полости носа наблюдали гиперемию слизистой оболочки, небольшое количество гнойного отделяемого чаще всего с одной стороны. Пальпация передней стенки гайморовой пазухи умеренно болезненна на стороне заболевания. В полости рта по переходной складке верхней челюсти на стороне патологического процесса определяли выбухание слизистой оболочки, болезненное при пальпации и при этом выявляли заболевания твердых тканей зубов, отек слизистой альвеолярного отростка верхней челюсти. При проведении рентгенологического исследования околоносовых пазух у всех пациентов определяли одно- или двустороннее снижение пневматизации гайморовой пазухи. У некоторых пациентов в просвете пазух выявляли инородное тело в проекции верхушек корней зубов (рис. 2).
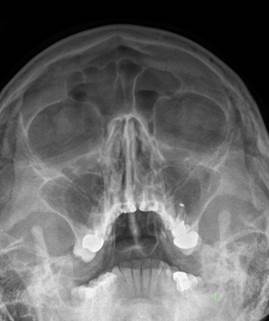
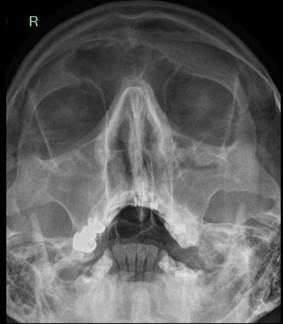
Рис. 2. Инородное тело гайморовой пазухи (слева), затемнение обеих гайморовых пазух (справа).
В связи с выявленной патологией гайморовых пазух всем пациентам была рекомендована консультация стоматолога. В результате установлено, что у 31% полость рта не санирована, на рентгенологическом снимке в периапекальных тканях боковой группы зубов верхней челюсти имеются очаги деструкции костной ткани
В 69% при анализе ортопаннтомограмм отмечали присутствие пломбировочного материала за пределами корневых каналов зубов. По результатам проведенного комплексного обследования всем пациентам поставлен диагноз: хронический катаральный фаринголарингит, дисфония на фоне хронического одонтогенного гайморита. На основании полученных данных всем пациентам проведено комплексное лечение верхнечелюстного синуса и санация полости рта.
Лечебные мероприятия по поводу одонтогенного гайморита проводили стационарно в условиях ЛОР-отделения Ставропольской краевой клинической больницы. Всем пациентам выполняли под наркозную эндоскопическую гайморотомию с расширением естественного соустья [6]. При последующем осмотре гайморовой пазухи у 45 пациентов выявляли инородное тело (пломбировочный материал), у 20 пациентов обнаружили сообщение нижней стенки гайморовой пазухи с полостью рта. В дальнейшем, инородное тело, патологически измененные нежизнеспособные участки слизистой оболочки пазухи удаляли. Проводили пластику свища, как со стороны гайморовой пазухи, так и со стороны полости рта. Полость носа тампонировали, в пазуху вводили дренаж. Во время операции делали посев на микрофлору и чувствительность на антибиотики. На основании лабораторных тестов назначали соответствующее лечение. Удаление тампонов осуществляли на 1-2 сутки после оперативного вмешательства. Срок пребывания пациентов в ЛОР-отделении варьировал от 7 до 10 суток и был обусловлен индивидуальными особенностями пациентов. Одновременно всем пациентам проводили профессиональное снятие зубных отложений и санацию полости рта (пломбирование кариозных полостей, удаление корней зубов, замену ортопедических конструкций). Пациентам после проведения комплекса лечебно-профилактических мероприятий у стоматолога рекомендовали соблюдать правила гигиены полости рта: чистка зубов 2 раза в день фторсодержащей зубной пастой с применением зубной щетки средней степени жесткости. Посещение стоматолога 1-2 раза в год.
Результаты и обсуждение. Через 1 месяц у всех пациентов на фоне лечения патологического процесса в околоносовых пазухах, связанного с заболеванием зубов, отмечалась нормализация звучности голоса, регресс неприятных ощущений в глотке, гортани. При проведении контрольного эндоскопического осмотра ЛОР-органов определялось полное купирование воспалительных явлений в полости носа и гайморовых пазухах, нормализация структуры слизистой глотки и гортани. Голосовые складки приобретали серый цвет, при фонации наблюдали полное их смыкание по всей длине (рис. 3). Важно отметить, что при этом специальную терапию хронических воспалительных заболеваний глотки и гортани, осиплости голоса пациентам не проводили.
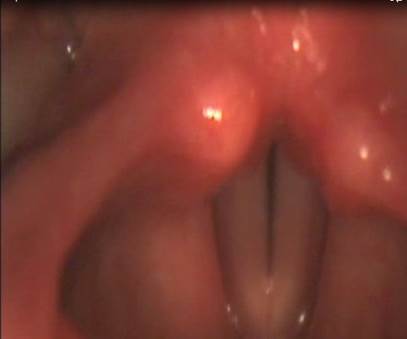
Рис. 3. Гортань и глотка после лечения. Полное смыкание голосовых складок
На контрольной рентгенографии придаточных пазух носа была выявлена нормальная воздушность околоносовых пазух, что говорит об отсутствии воспалительных явлений в гайморовых пазухах и полости носа.
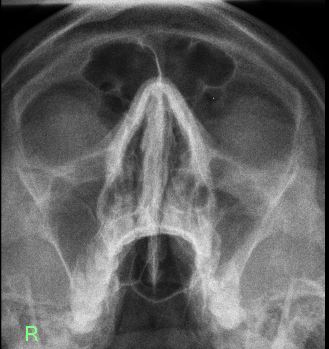
Рис. 4. Рентгенография придаточных пазух носа после лечения.
Заключение. Таким образом, воспалительные заболевания полости носа и околоносовых пазух являются одной из частых причин развития хронического фаринголарингита со стойкой дисфонией. Одонтогенные гаймориты выделяются среди них как длительно протекающие и не поддающиеся консервативному лечению, кроме того они способствуют возникновению хронических воспалительных заболеваний глотки и гортани со стойким нарушением звучности голоса. Тактика ведения таких пациентов эффективна только при комплексной диагностике и лечении данной патологии, и при взаимодействии ЛОР-врача и стоматолога. Своевременное выявление и хирургическое лечение одонтогенного гайморита с санацией полости рта приводит к положительному результату лечения данной категории больных.
Рецензенты:
Енин И.П., д.м.н., профессор кафедры оториноларингологии с курсом ПДО, ГБОУ ВПО «Ставропольский государственный медицинский университет» Минздрава России, г. Ставрополь,
Слетов А.А., д.м.н., профессор кафедры хирургической стоматологии ГБОУ ВПО «Ставропольский государственный медицинский университет» Минздрава России, г. Ставрополь.
Библиографическая ссылка
Кучерявый В.С., Кошель В.И., Сирак А.Г., Кучерявый В.С., Кошель В.И., Сирак А.Г. ДИАГНОСТИКА И ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ФАРИНГОЛАРИНГИТА НА ФОНЕ ОДОНТОГЕННОГО ГАЙМОРИТА // Современные проблемы науки и образования. 2014. № 6. ;URL: https://science-education.ru/en/article/view?id=15569 (дата обращения: 19.05.2026).



