В России ежегодно выполняется 7,5-8 тысяч энуклеаций, из которых 58% составляют лица молодого трудоспособного возраста [6]. Это обусловливает необходимость получения максимального косметического эффекта от данного хирургического вмешательства. Примерно в половине случаев энуклеация сопровождается развитием анофтальмического синдрома - комплекса косметических недостатков, вызванных отсутствием глазного яблока или заменяющего его орбитального имплантата. В этой связи особую актуальность приобретает проблема полноценной косметической реабилитации этой категории пациентов.
К настоящему времени известно много способов энуклеации и видов имплантатов для формирования опорно-двигательной культи [1, 2, 3, 4, 7].
Одним из первых предложен способ энуклеации, при котором сухожилия прямых мышц после отсечения их от глазного яблока и помещения имплантата в орбитальную полость, сшивают между собой перед имплантатом [5].
В другом способе энуклеации выделение прямых и косых мышц осуществляют вместе с поверхностными лоскутами склеры по ходу расположения мышц до заднего полюса. После удаления глазного яблока отсепарованные поверхностные лоскуты склеры сшивают друг с другом [8].
Также известна интрасклеральная энуклеация, в ходе которой края склеры рассепаровывают на протяжении 2/3 глазного яблока без вскрытия последнего. Глаз удаляют, оставляя склеральное кольцо с прикрепленными к нему мышцами для формирования орбитальной культи. При этом имплантат фиксируется в склеральном кольце [9].
Однако, несмотря на разнообразие способов энуклеации глазного яблока, до сих пор офтальмохирурги разрабатывают новые и совершенствуют уже существующие методы, устраняя такие недостатки, как избыточное натяжение и некроз мышц культи, соскальзывание нитей при подшивании глазодвигательных мышц, смещение имплантата, продолжительное время операции, а также невозможность проведения операции при субатрофии и рубцовых изменениях глазного яблока.
Все вышеизложенное послужило основанием для разработки нового технически простого и менее продолжительного по времени способа энуклеации глазного яблока с оптимальными условиями для формирования орбитальной культи.
Цель работы: оценить клиническую эффективность применения нового способа энуклеации глазного яблока без подшивания глазодвигательных мышц при формировании опорно-двигательной культи.
Материалы и методы: клинические исследования проведены на базе офтальмологической клиники ГБОУ ВПО СибГМУ Минздрава РФ (г. Томск).
За период с 2011 по 2014 гг. прооперировано 14 пациентов с последствиями травм глаза и орбиты. Возраст пациентов варьировал от 26 до 69 лет (средний возраст - 46, 2 года). Распределение по полу: мужчины - 10 чел (71,4 %), женщины - 4 чел (28,6%).
Всем пациентам проведена энуклеация глазного яблока с помощью нового способа, суть которого заключается в следующем: после общепринятой обработки операционного поля и установки векорасширителя конъюктиву склеры вскрывали на 9 часах и отсепаровывали от лимба на всем протяжении. Далее коньюктиву и теноновую оболочку отсепаровывали от склеры до места прикрепления глазодвигательных мышц. Каждую мышцу захватывали мышечным крючком у сухожилия и пересекали вблизи склеры. При этом сначала пересекали прямые мышцы, затем косые. Глазное яблоко мобилизовали от окружающих тканей, после чего производили невротомию, удаляли глазное яблоко и осуществляли гемостаз. В теноновую сумку помещали биоматериал «Аллоплант» (БМА) производства ФГУ ФЦГиПХ г. Уфа. Теноновую оболочку ушивали кисетным кетгутовым швом. Накладывали непрерывный капроновый шов на конъюктиву. Парабульбарно выполняли инъекцию антибиотика. В конъюктивальную полость помещали порошок альбуцида. Накладывали давящую повязку на 1 сутки. Через сутки после операции выполнялось протезирование орбитальной полости с помощью стандартного глазного протеза. Сроки наблюдения за пациентами - до 2-х лет.
Результаты и обсуждение: первую перевязку производили на следующий день. Ранний и поздний послеоперационный периоды протекали без осложнений.
В раннем послеоперационном периоде наблюдались умеренный отек и гиперемия конъюктивы век и глазного яблока, которые постепенно уменьшались к 12±2,1 суткам. Патологического отделяемого в конъюнктивальной полости не отмечалось (рис.1). Наблюдалась незначительная асимметрия глазных щелей. Болевой синдром у пациентов практически отсутствовал.
При осмотре орбитальная культя имела стабильное положение и достаточный объем. Поверхность культи была гладкая, розового цвета, конъюктива над ней сохраняла здоровую окраску. Патологическое отделяемое в конъюктивальной полости отсутствовало. Глазной протез располагался правильно. Веки смыкались полностью. Расхождения швов с обнажением «Аллопланта» не было выявлено ни в одном случае в течение всего периода наблюдения.
Суммарная подвижность опорно-двигательной культи у пациентов в среднем составила 162,6±7,8° (80%), подвижность глазного протеза 138,8±8,4° (50-60%), что свидетельствует о достижении хорошего косметического результата оперативного лечения (рис. 2).
В течение 6 месяцев пациентам выполняли ступенчатое протезирование, затем изготавливали индивидуальный протез.
Необходимо отметить, что при предложенном способе энуклеации удаление глазного яблока производится целиком, без нарушения его целостности, полностью исключая возможность сохранения в культе пигментных клеток - как одного из триггерных факторов развития симпатического воспаления. Кроме того, при данном способе энуклеации исключается возможность некроза глазодвигательных мышц, т.к. на них не накладывают швы. При этом у пациентов отсутствуют субъективные и объективные признаки раздражения от швов. У пациентов наблюдается хорошая подвижность орбитальной культи, поскольку глазодвигательные мышцы остаются расположенными в своем сухожильном ложе в теноновом мешке.
Операция по предложенной методике выполняется за существенно меньший интервал времени по сравнению с другими способами энуклеации. Кроме того, глазное яблоко удаляется полностью, что дает возможность провести его тщательное гистологическое исследование.
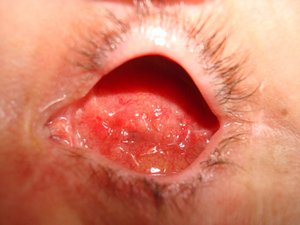
Рис. 1. Орбитальная культя в первые сутки после операции.
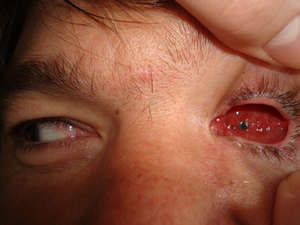
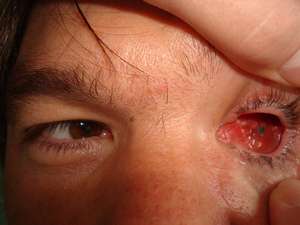
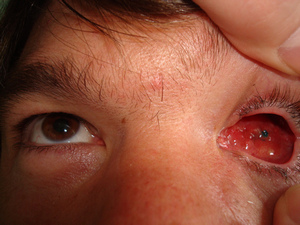
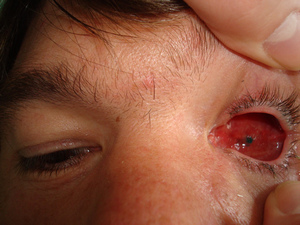
Рис. 2. Подвижность опорно-двигательной культи в раннем послеоперационном периоде.
Выводы: применение нового способа энуклеации позволяет существенно сократить срок проведения операции, а также обеспечивает хорошую подвижность и ротационные движения опорной культи благодаря сохранению нормального анатомо-топографического расположения глазодвигательных мышц, что значительно повышает эффективность медико-социальной реабилитации пациентов данной категории.
Рецензенты:
Кривошеина О.И., д.м.н., профессор кафедры офтальмологии ГБОУ ВПО «Сибирский государственный медицинский университет» Минздрава России, г. Томск;
Шилова О.Г., д.м.н., доцент, профессор кафедры офтальмологии ГБОУ ВПО «Сибирский государственный медицинский университет» Минздрава России, г. Томск.
Библиографическая ссылка
Горбунова Е.А., Запускалов И.В. КЛИНИЧЕСКАЯ ЭФФЕКТИВНОСТЬ НОВОГО МЕТОДА ЭНУКЛЕАЦИИ ГЛАЗНОГО ЯБЛОКА // Современные проблемы науки и образования. 2014. № 5. ;URL: https://science-education.ru/en/article/view?id=15152 (дата обращения: 16.04.2026).



