Изучение особенностей ХСН на фоне системных неинфекционных воспалительных патологий, в частности РА, является актуальной задачей. Актуальность вызвана, в первую очередь, широким распространением данных патологий. Однако указать точное значение данной ассоциации затруднительно ввиду отсутствия крупных исследований в этой области. По данным различных источников, частота встречаемости ассоциации ХСН и РА колеблется от 22,6 до 58% случаев [1; 2]. Чаще данная коморбидная ассоциация встречается среди женщин. Актуальность заявленной темы исследования обосновывается наличием целого ряда коморбидных патогенетических взаимодействий. Наличие хронического системного воспалительного процесса приводит к прогрессированию атеросклероза, дестабилизации течения ГБ, а также увеличению риска нежелательных сердечно-сосудистых событий [3]. В частности, для РА характерно увеличение случаев всех типов проявлений атеросклероза по сравнению с контролем, независимо от классических причин его развития [4; 5]. К сожалению, пациенты с ХСН, имеющие сохраненную и промежуточную фракцию выброса левого желудочка и РА, часто «ускользают» из поля внимания терапевтов и кардиологов ввиду необходимости обращения данной группы пациентов именно к ревматологу на фоне выраженного болевого синдрома, скованности в суставах и нарушения выполнения повседневных задач. Поэтому обращение к кардиологу или терапевту такого пациента происходит уже непосредственно в момент декомпенсирования течения сердечной недостаточности и утяжеления функционального класса сердечной недостаточности (ФК). Таким образом, одним из современных направлений в данной области является поиск и внедрение методов ранней диагностики риска декомпенсации ХСН на фоне РА. Специалисты считают необходимым использование биохимических маркеров. Одним из активно обсуждаемых является пентракин-3 [6]. Данный маркерявляетсякомпонентом неспецифического иммунитета и продуцируется в местах воспаления макрофагами, гладкомышечными клетками, адипоцитами и эндотелиальными клетками, вслед за стимуляцией интерлейкина-1 и фактора некроза опухоли - альфа. Пентракин-3являетсяболее чувствительным биомаркером сосудистого воспаления, чем, например,С-реактивныйбелок.Пентраксин-3 исследовался как потенциальный маркер индикации некоторых сердечно-сосудистых заболеваний, включая ХСН, стабильную и нестабильную ишемическую болезнь сердца, инфаркт миокарда, внезапную остановку сердца, гипертоническую болезнь [7; 8]. Результаты проспективных исследованийдемонстрируютположительную связь между пентраксином-3, риском, прогнозом и смертностью от кардиоваскулярных патологий [9; 10].
Цель исследования – изучить возможные ассоциации пентраксина-3 с потенциальными факторами декомпенсации хронической сердечной недостаточности у пациентов с ревматоидным артритом.
Материалы и методы исследования
Для проведения исследования было обследованы женщины, последовательно проходивших амбулаторное наблюдение в ОГАУЗ Иркутская городская клиническая больница № 1, поликлиника № 1 в период с марта по декабрь 2019 года.
Критерии включения в исследование:
1. Женщины в возрасте 50-70 лет.
2. ФВ ЛЖ более 40% (по Симпсону); уровень NT-proBNP> 125 пг/мл.
3. ФК ХСН по NYHA I-II.
4. ХСН, развившаяся в результате стабильной ишемической болезни сердца и / или артериальной гипертензии.
5. Наличие ревматоидного артрита, диагностированного по современным диагностическим критериям.
6. Высокая комплаентность пациента, подтвержденная анкетированием.
Критерии исключения.
1. Возраст менее 50 и более 70 лет.
2. ФВ ЛЖ менее 40% (по Симпсону).
3. ФК ХСН по NYHA III-IV.
4. СКФ <30 мл/мин.
5. Нарушения сердечного ритма.
6. Сахарный диабет.
7. Хронические болезни нижних дыхательных путей.
8. Онкологические и другие тяжелые заболевания.
В результате оценки соответствия критериям включения и исключения сформированы две группы: 1-я группа ‒ 134 пациентки с ХСН на фоне РА, и 2-я группа ‒ 122 пациентки с ХСН без РА. Большинство пациенток, включенных в исследование (85%), имели промежуточную фракцию выброса левого желудочка (ФВЛЖ). Возраст обследуемых больных составил 60,6±4,7 и 59,3±5,6 года соответственно (р=0,8).
Сформированы две группы: 1-я группа ‒ 134 пациентки с ХСН, развившейся на фоне стабильной ишемической болезни сердца (сИБС) и артериальной гипертензии с РА, 2-я группа – 122 пациентки с ХСН на фоне сИБС и артериальной гипертензии без РА. Диагноз ХСН был установлен на основании симптомов, данных эхокардиографии и уровня предсердного натрийуретического пептида (NT-proBNP) [11]. Продолжительность ХСН в сравниваемых группах составила 6±2,7 и 6,6±3,5 года соответственно (р=0,912).
Объем лечения в отношении ХСН проанализирован в таблице 1.
Таблица 1
Характеристика лекарственных препаратов, принимаемых больными 1-й и 2-й групп
|
Препарат |
ХСН с РА (n=134) |
ХСН без РА (n=122) |
p= |
||
|
n |
% |
n |
% |
||
|
Диуретики (антагонисты альдостерона) |
25 |
19,1 |
26 |
21,3 |
0,814 |
|
Бета-блокаторы |
127 |
95,4 |
115 |
94,5 |
0,715 |
|
Ингибиторы АПФ / AРА |
130 |
97,3 |
117 |
96,7 |
0,887 |
|
Дезагреганты (ацетилсалициловая кислота/аналоги) |
111 |
83,2 |
98 |
81,1 |
0,913 |
|
Статины |
126 |
94,4 |
108 |
89,1 |
0,423 |
|
Нитраты |
4 |
3,1 |
2 |
3,1 |
0,061 |
Примечание: р – достоверность различий между группами.
Оценка приверженности (комплаентности) пациентов к принимаемой терапии проводилась с помощью шкалы ММAS-8. Высококомплаентными считаются пациенты, набравшие по опроснику 8 баллов, среднеприверженными – 6-7 баллов, плохо приверженные – менее 6 баллов [12]. Пациенты, имевшие плохую приверженность к терапии, были исключены из исследования.
Оценка наличия факторов декомпенсации сердечной недостаточности между обследуемыми группами проводилась на основании данных, приведенных в рекомендациях общества специалистов по сердечно-сосудистой недостаточности (2018), включающих такие симптомы и показатели, как:
· пожилой возраст (60-74, лет);
· нарастание симптомов ХСН;
· появление или прогрессирование имеющегося нарушения ритма;
· прием лекарственных препаратов, ухудшающих течение ХСН (НПВП);
· достижение целевых уровней САД ≤ 140 и ДАД ≤ 90 мм рт. ст.;
· СКФ <90 мл/мин/1,73 м2;
· ФВЛЖ ≤ 49%;
· дислипидемия [13].
Диагноз РА установлен на основании наличия суставного синдрома и также рентгенологических признаков РА. Рентгенологическая стадия РА включенных в исследование пациентов - I-III по Штейнброкеру. Оценивались уровни ревматоидного фактора (РФ), антител к циклическому цитруллинированному пептиду (АЦЦП). Суммарные параметры выраженности воспалительного процесса оценивались с помощью индекса DAS28, где <2,6 – ремиссия РА, 2,6-3,2 – низкая активность РА, 3,2-5,1 – умеренная активность РА> 5,1 – высокая степень активности РА [14]. У пациентов с РА базисным противовоспалительным препаратом для лечения РА являлся метотрексат. Доля пациентов, принимавших метотрексат в группе с ХСН И РА, составила 101 пациент (75,2%). Использовалась фолиевая кислота в средней дозировке 5 мг в неделю. Пациенты, не принимавшие метотрексат по причине развития побочных эффектов и/или индивидуальной непереносимости – 33 пациента (24,8%), принимали лефлуномид в дозировке 20 мг в сутки. Дополнительно применялись НПВП (энтерально, парентерально, местно). Пациенты с РА, не имевшие базисной противовоспалительной терапии и/или принимавшие глюкокортикоидную терапию, были исключены из исследования.
Проводился сравнительный анализ общеклинических гематологических показателей, среднесуточных значений артериального давления (АД), уровней скорости клубочковой фильтрации (СКФ), показателей липидограммы и пентраксина-3. Также проведен сравнительный анализ факторов декомпенсации ХСН и их взаимосвязи с уровнем пентраксина-3.
Все пациенты, принявшие участие в исследовании, подписали индивидуальное соглашение, основанное на этических принципах. Пациенты, отказавшиеся подписывать соглашение, были исключены из исследования.
Статистическая обработка полученных данных выполнена с помощью программы Statistica 10.0. Тест на нормальность полученных данных выполнялся по методике Колмогорова – Смирнова. Показатели, соответствующие нормальному (Гауссово) распределению, представлены как среднее (М) и стандартная девиация (SD). Уровень статистической значимости между обследуемыми пациентами проанализирован с помощью t-критерия Стьюдента для независимых выборок. Параметры и показатели, не соответствующие нормальному (Гауссову), отображены в работе как медиана (Ме) с указанием первого (Q1) и третьего (Q3) квартиля. Уровень статистической значимости между изучаемыми группами в случае ненормального распределения оценен с помощью признака Манна – Уитни. Оценка достоверности отличий относительных величин производилась с помощью z-критерия в программе BioStat (AnalystSoft). Для установления наличия и силы взаимосвязи и ее характеристики двух и более признаков использовался метод логистического регрессионного анализа с оценкой таких параметров, как r – коэффициент корреляции, beta – сила корреляции [15]. Проверка статистической гипотезы и оценка уровня критической значимости определялась как р <0,05.
Результаты исследования и их обсуждение
Сравнительный анализ клинико-лабораторных параметров представлен в таблице 2.
Таблица 2
Сравнительный анализ клинико-лабораторных параметров
|
Параметры |
Группы |
р= |
|
|
ХСН с РА (n=134) |
ХСН без РА (n=122) |
||
|
СОЭ (мм/час), M±SD |
34,7±14,8 |
9,1±3,3 |
0,001 |
|
Глюкоза (ммоль/л), M±SD |
5,1±0,7 |
6±1,2 |
0,311 |
|
Общий белок (г/л), M±SD |
69,6±11,1 |
67,6±6,1 |
0,061 |
|
ОХ, ммоль/л, M±SD |
5,6±2,2 |
4,4±0,9 |
0,041 |
|
ТГ, ммоль/л, M±SD |
4,04±0,01 |
1,5±0,7 |
0,001 |
|
ХС-ЛПНП, ммоль/л, M±SD |
3,4±1,1 |
2,5±0,8 |
0,044 |
|
ХС-ЛПВП, ммоль/л, M±SD |
2,4±0,1 |
1,3±0,2 |
0,033 |
|
Креатинин (мкмоль/л), M±SD |
72,5±21,1 |
88,3±18,5 |
0,001 |
|
СКФ (мл/мин/1,73 м2), M±SD |
73,1±14,2 |
80,6±14,5 |
0,001 |
|
САД, мм рт. ст., Me (Q1; Q3) |
144 (115–169) |
135 (114–145) |
0,044 |
|
ДАД, мм рт. ст., Me (Q1; Q3) |
68 (69–89) |
80 (71–90) |
0,029 |
|
СРБ, мг/л |
56,1±14,4 |
2,1±0,3 |
0,001 |
Примечания: СОЭ – скорость оседания эритроцитов, СРБ – С-реактивный белок, ОХ – общий холестерин, ТГ – триглицериды, ХС ‒ ЛПНП – холестерин ‒ липопротеиды низкой плотности, ХС – ЛПВП – холестерин ‒ липопротеиды высокой плотности, КА – коэффициент атерогенности, СКФ – скорость оседания эритроцитов, САД – систолическое артериальное давление, ДАД – диастолическое артериальное давление.
В 1-й группе выявлено статистически значимое преобладание уровня СОЭ в 3,8 раза по отношению ко 2-й группе (р=0,001), уровня СРБ в 26,7 раза (р=0,001), что указывает на активность воспалительного процесса, обусловленным наличием РА. Также в 1-й группе обнаружено статистически значимое повышение среднесуточного уровня САД на 4 мм рт. ст. по отношению к рекомендуемым значениям и статистически значимая разница между уровнем САД во 2-й группе (р=0,044) и ДАД (р=0,001). Обнаружены статистически значимые различия в уровнях СКФ и параметрах липидограммы.
Серологическая характеристика РА у больных 1-й группы представлена в таблице 3. Медиана составила DAS28 5,1 (3;6). Медиана АЦЦП в группе ХСН и РА составила 172,9 (0;250,1) Ед/мл; РФ - 31,1 (0;192,2) МЕд/мл. Средняя дозировка метотрексата в неделю составила 12,5 мг/сутки.
Таблица 3
Серологическая характеристика ревматоидного артрита
|
Параметр |
ХСН и РА (n=134) |
||
|
Позитивный (1A) |
Негативный (1Б) |
p= |
|
|
АЦЦП, Ед/мл, Me (Q1; Q3) |
81 (60%) |
25 (40%) |
0,013 |
|
РФ, МЕд/мл, Me (Q1;Q3) |
68 (51%) |
35 (49%) |
0,027 |
Примечание: АЦЦП - антитела к циклическому цитруллинированному пептиду, РФ – ревматоидный фактор.
Сравнительный анализ уровня пентраксина-3 между обследуемыми группами пациентов представлен на рисунке 1.
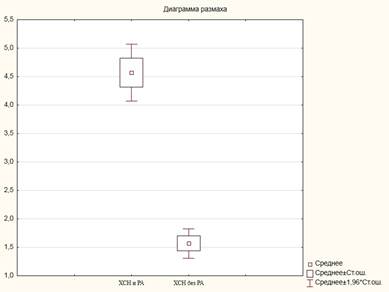
Рис. 1. Сравнительный анализ пентраксина-3, нг/мл
Анализ выявил статистически значимые различия: в 1-й группе уровень пентраксина был выше в 3 раза по сравнению с пациентами 2-й группы и составил 4,5±1,9 пг/мл и 1,5±0,4 пг/мл соответственно (р=0,0001).
На следующем этапе работы в обеих группах проанализирована частота выявления факторов риска, которые, по данным современных клинических рекомендаций, могут привести к декомпенсации течения сердечной недостаточности. Результаты представлены в таблице 4.
Таблица 4
Анализ частоты встречаемости факторов декомпенсации ХСН
|
Факторы риска декомпенсации ХСН |
ХСН с РА (n=134) |
ХСН без РА (n=122) |
р= |
||
|
n |
% |
n |
% |
||
|
Пожилой возраст (60-74, лет) |
34 |
25,1 |
21 |
17,8 |
0,044 |
|
Прием лекарственных препаратов, ухудшающих течение ХСН (НПВП) |
127 |
95,4 |
0 |
0 |
<0,001 |
|
Достижение целевых уровней САД ≤ 140 и ДАД ≤ 90 мм рт. ст. |
56 |
42,9 |
111 |
90,7 |
0,021 |
|
СКФ <90 мл/мин/1,73 м2 |
33 |
32,8 |
14 |
11,9 |
0,034 |
|
ФВЛЖ ≤ 49% |
115 |
86,4 |
105 |
86,5 |
0,058 |
|
Дислипидемия |
69 |
51,4 |
34 |
28,6 |
0,047 |
Примечания: НПВП – нестероидные противовоспалительные препараты, САД – систолическое артериальное давление, ДАД – диастолическое артериальное давление, СКФ – скорость клубочковой фильтрации, ФВЛЖ – фракция выброса левого желудочка, СД – сахарный диабет.
В группе ХСН и РА выявлено статистически значимое преобладание встречаемости таких факторов риска, как пожилой возраст, прием НПВП, дислипидемия, а также пациентов с недостигнутыми целевыми уровнями АД по отношению к пациентам без РА. В группе ХСН и РА обнаружено статистически значимо меньший уровень СКФ по отношению к пациентам без РА.
На заключительном этапе работы проведен логистический регрессионный анализ с ранее выявленными факторами риска декомпенсации ХСН с уровнем пентраксина-3 в группе с РА (табл. 5).
Таблица 5
Логистический регрессионный анализ факторов риска декомпенсации ХСН с уровнем пентраксина-3 в группе ХСН и РА
|
Зависимая переменная |
n |
r |
Beta |
p-уровень Beta |
Стандартная ошибка оценки модели |
|
Пожилой возраст |
|||||
|
Пентраксин-3, нг/мл |
34 |
0,2 |
0,16 |
0,067 |
0,4 |
|
|
Прием НПВП |
||||
|
Пентраксин-3, нг/мл |
127 |
0,2 |
0,21 |
0,078 |
0,7 |
|
|
САД ≥140 и ДАД ≥ 90 мм рт. ст. |
||||
|
Пентраксин-3, нг/мл |
56 |
0,3 |
0,45 |
0,04 |
0,09 |
|
|
СКФ мл/мин/1,73 м2 |
||||
|
Пентраксин-3, нг/мл |
33 |
0,4 |
0,23 |
0,001 |
0,07 |
|
|
Дислипидемия |
||||
|
Пентраксин-3, нг/мл |
69 |
0,1 |
0,14 |
0,008 |
0,2 |
Примечания: НПВП – нестероидные противовоспалительные препараты, АД – артериальное давление, СКФ – скорость клубочковой фильтрации, n – количество наблюдений, r – коэффициент корреляции, beta – сила корреляции.
Таким образом, получены результаты, демонстрирующие ассоциации таких факторов риска, как прием НПВП, недостигнутые целевые значения САД и ДАД, снижение СКФ <90 мл/мин/1,73 м2 и нарушение липидного обмена. Коэффициенты r и beta указывают на наличие слабых и умеренных статистически значимых ассоциаций между исследуемыми параметрами.
Так как вышеуказанные факторы у определенной доли пациентов с ХСН и РА встречались одновременно (51,4%), проведен анализ таких ассоциаций с пентраксином-3, с целью определения среднего значения пентраксина-3 в регрессионной модели. Результат представлен на рисунке 2.
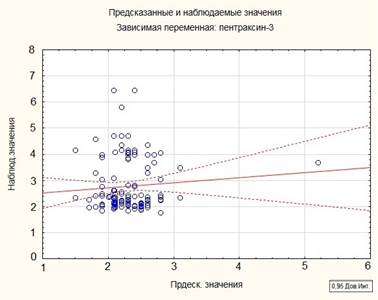
Рис. 2. Оценка взаимосвязи факторов риска и пентраксина-3
Между обследуемыми значениями выявлена статистически значимая ассоциация (r=0,31; r2=0,2; beta=0,004; стандартная ошибка оценки модели=0,008; р=0,03). Медиана уровня пентраксина-3 в данной модели составила 2,5±0,8 нг/мл.
Проведенное исследование продемонстрировало преобладание у пациентов с ХСН и РА таких факторов риска декомпенсации сердечной недостаточности, как пожилой возраст, прием НПВП, дислипидемия, недостигнутые целевые уровни АД и снижение уровня СКФ по отношению к пациентам без РА. Полученные результаты могут быть объяснены влиянием хронического системного воспалительного процесса, фармакологическим эффектом метотрексата, нарушением функции почек, в свою очередь вызванным как регулярным приемом нестероидных противовоспалительных препаратов, так и влиянием хронического воспаления. Эти результаты согласуются с данными других авторов [16; 17]. Стоит отметить, что перед началом исследования пациенты, имеющие низкую приверженность к терапии в обеих группах, были исключены.
У пациенток с ХСН и РА выявлены статистически значимо худшие показатели липидограммы в отличие от пациенток без РА. На сегодняшний день в литературных источниках присутствует достаточное количество исследований по изучению течения атеросклероза у пациентов с РА. По мнению исследователей, выраженные симптомы атеросклероза наблюдаются у трети больных с РА. Более чем в половине случаев с помощью дополнительных инструментальных исследований выявляются такие признаки, как нарушение эластичности сосудов разного калибра, прогрессирование жесткости артерий, накопление кальция в коронарных артериях и формирование атеросклеротических бляшек [18; 19]. Учитывая, что в проведенных исследованиях речь идет о разных сердечно-сосудистых заболеваниях, полученные данные у пациентов с ХСН с сохраненной и промежуточной фракцией выброса левого желудочка дополняют их.
Отдельного внимания, по нашему мнению, заслуживает пентраксин-3. В проведенном исследовании выявлена статистически значимая ассоциация пентраксина-3 с такими факторами риска, как дислипидемия, уровни АД и СКФ. Однако важно понимать, какое значение пентраксина-3 может быть использовано для указания его как диагностически значимого. В проведенных ранее исследованиях диагностический уровень пентраксина-3, при котором наблюдается развитие острых событий у больных с сердечно-сосудистой патологией, составляет ≥ 3,64 нг/мл [20-22]. Соответственно, в 1-й группе уровень пентраксина-3 повышен на 19,1% по отношению к значению обнаруженных в других исследованиях. Медиана пентраксина-3 в проведенном нами логистическом регрессионном анализе составила 2,5 нг/мл. Одновременно сочетание таких факторов риска, как недостигнутые целевые значения АД, дислипидемия и уровень СКФ, наблюдалось у 58,4% больных. Мы полагаем, что сочетание нескольких потенциальных факторов риска декомпенсации сердечной недостаточности у пациентов с РА, а также повышенные значения пентраксина-3 в соответствии с описанной моделью должны служить поводом для коррекции как противовоспалительной терапии РА, так и терапии ХСН, а также причин, ее вызвавших (в данном случае ИБС и ГБ), с целью улучшения прогноза больных.
Заключение
Пациентки с ХСН и РА в 58,4% случаев имеют статистически значимо повышенное число встречаемости таких факторов декомпенсации сердечной недостаточности, как пожилой возраст, прием НПВП, дислипидемия, недостигнутых целевых уровней АД и снижения уровня СКФ по сравнению с пациентками без РА. В данной группе, по результатам логистического регрессионного анализа, обнаружена статистически значимая ассоциация пентраксина-3 с вышеперечисленными факторами. Среднее значение пентраксина-3 в данной модели составило 2,5 нг/мл, что в 1,4 раза меньше значения пентраксина-3, указывающего на риск декомпенсации ХСН, по данным других исследований.
Библиографическая ссылка
Анкудинов А.С., Калягин А.Н., Варавко Ю.О. РЕЗУЛЬТАТЫ ЛОГИСТИЧЕСКОГО РЕГРЕССИОННОГО АНАЛИЗА ПЕНТРАКСИНА-3 С ПОТЕНЦИАЛЬНЫМИ ФАКТОРАМИ ДЕКОМПЕНСАЦИИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ У ПАЦИЕНТОВ С РЕВМАТОИДНЫМ АРТРИТОМ // Современные проблемы науки и образования. 2021. № 5. ;URL: https://science-education.ru/ru/article/view?id=31085 (дата обращения: 02.04.2026).
DOI: https://doi.org/10.17513/spno.31085



