Успех операции во многом зависит от глубоких знаний хирургической анатомии области, в которой проводится оперативное вмешательство, и, конечно, опыта хирурга. Поэтому результат операции на трахее зависит от места, где сформирован трахеотрахеальный анастомоз. Так, кровоснабжение органа в основном осуществляется из капиллярной сети мембранозной части, которая в верхне- и среднегруднoм отделах слабо развита. Данные анатомически «слабые места» могут увеличивать риск послеоперационных осложнений при наложении анастомозов в этих зонах [1].
Большей своей частью трахея представлена хрящевой тканью, питание которой осуществляется с помощью надхрящницы посредством диффузии. Таким образом, при травме надхрящницы происходит гибель хряща с дальнейшим его замещением соединительной тканью [2].
Учитывая приведенные анатомические факты, можно сделать вывод, что трахея - хирургически сложный орган [3]. В связи с этим детальное гистологическое исследование области трахеотрахеальных анастомозов, особенно в условиях натяжения, позволит улучшить результаты наложения шва, что является актуальной проблемой современной торакальной хирургии [4].
Материалы и методы
В эксперименте были изучены три способа формирования трахеотрахеальных анастомозов: непрерывный шов, шов М.И. Давыдова и собственная методика [5].
Исследование представлено хроническим экспериментом, выполненным на 54 беспородных собаках. Для приближения эксперимента к клинической ситуации (повторные операции при стенозе трахеи) исследование проведено в несколько этапов (таблица).
Исследования выполнялись в соответствии со всеми правилами, протоколами и этическими нормами, принятыми при работе с экспериментальными животными (Страсбург, Франция, 1986, Приказ МЗ РФ № 267 от 19.06.2003).
На следующем этапе оценивали степень стеноза просвета трахеи в зоне наложения трахеотрахеального анастомоза по классификации Freitag L. atel. (2007), где I ст. – 25%, II ст. – 26-50%, III ст. – 51-75%, IV ст. – 76-90%, V ст. – 91-100%.
Гистологическому исследованию подверглись участки трахеи из зоны анастомоза размером 1,5х1,5 см. Из указанных блоков изготавливали гистологические срезы и окрашивали гематоксилином и эозином и по Ван Гизону.
При микроскопировании под 200- и 400-кратным увеличением изучаемых препаратов проводили гистологическое и морфометрическое исследование, которое заключалось в оценке состояния хрящевой ткани, надхрящницы, окружающей их рыхлой волокнистой соединительной ткани и подсчете клеточного состава в области анастомоза.
Для объективизации оценки происходящих в тканях процессов использовали клеточный индекс, т.е. соотношение клеток–резидентов (макрофаги, фибробласты, фиброциты) к клеткам–нерезидентам (нейтрофилы, лимфоциты, эозинофилы).
Полагали, что значение клеточного индекса < 1 свидетельствует об экссудативной фазе воспалительного процесса, а значение индекса > 1 – о пролиферативной.
Распределение экспериментальных животных по сериям, срокам и объему резекции трахеи в условиях хронического эксперимента
Для статистической обработки полученных результатов определяли значения среднего арифметического и среднего квадратичного отклонений, после чего проводили вычисление доверительного интервала при заданном значении р ≤ 0,05.
Результаты и их обсуждение
Проведение эксперимента «без натяжения» показало, что методика наложения трахеотрахеального анастомоза при ушивании органа без его резекции не имеет принципиального значения, т.к. в данных исследованиях стенозирование просвета трахеи не наблюдалось.
В эксперименте при резекции 4 колец трахеи в 3 серии экспериментов на 7 и 30 сутки площадь стеноза была в 5 и 2,5 раза меньше соответственно по сравнению с другими сериями.
В эксперименте при резекции 8 колец трахеи в 3 серии экспериментов площадь стеноза в 2,5 и 2 раза меньше по сравнению с 1 и 2 сериями соответственно.
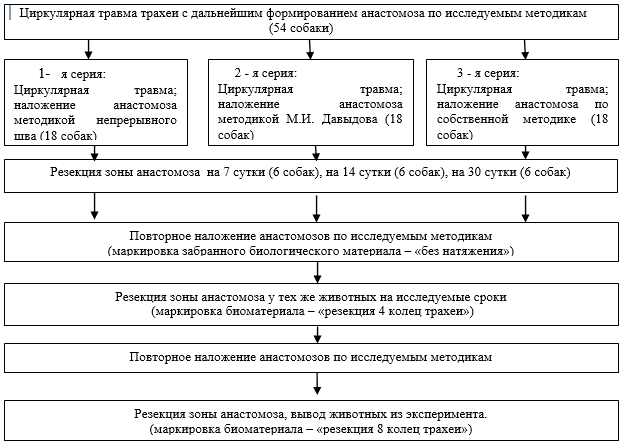
При гистологическом исследовании в экспериментах «без натяжения» при изучении 1 и 2 серии наблюдались воспалительные явления на протяжении всех сроков эксперимента, а на поздних сроках вплоть до некроза (рис. 1).
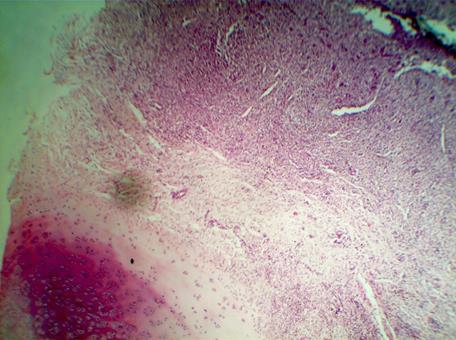
Рис. 1. Микрофотография зоны анастомоза 1 серии на 30 день. Воспалительно-клеточный инфильтрат с очагами некроза. Окраска гематоксилином и эозином. Ув. х200
При изучении 3 серии наблюдалась закономерная смена стадий асептического воспаления. К 30 суткам отмечалось образование плотного соединительнотканного рубца.
Анализ морфометрической картины показал, что в условиях «без натяжения» на ранних сроках во всех сериях отмечалась экссудативная фаза воспалительного процесса.
На 14 сутки в 1 и 2 сериях клеточный компонент преобладает на волокнистым, что говорит о продолжающемся воспалении. Однако в 3 серии - значения круглоклеточных форменных элементов и фиброцитов сравнялись, что говорит о репаративных процессах.
На 30 сутки в 1 и 2 сериях морфометрическая картина практически не изменилась по сравнению с 14 сутками, а в 3 серии наблюдалось формирование соединительнотканного рубца (более 50% клеток представлены фибробластами).
Таким образом, в группе «без натяжения» только в 3 серии экспериментов к 30 суткам наблюдался сформированный соединительнотканный рубец. В то время как в 1 и 2 сериях на этом сроке отмечается только начало репаративного процесса.
Морфологическая картина участков трахеи в зоне анастомоза после «резекции 4 колец трахеи» значительно отличалась. В 1 серии деструктивные изменения были выражены непосредственно в зоне надхрящницы. Во 2 и 3 сериях наблюдались изменения слизистой и подслизистой основы трахеи. Хрящевая ткань без выраженных структурных изменений. Воспалительных изменений нет (рис. 2). В зоне анастомоза наблюдается формирование соединительнотканной капсулы.
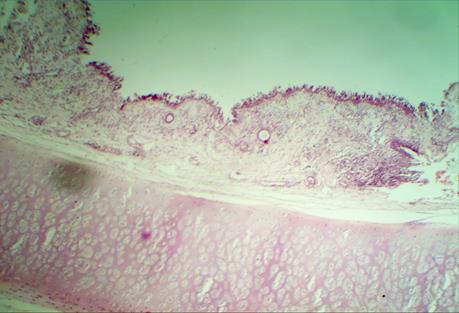
Рис. 2. Микрофотография зоны анастомоза 3 серии на 30 день. Метаплазия реснитчатого эпителия трахеи. Явление гиперфункционального «слущивания».
Окраска гематоксилином и эозином. Ув. х200
На 7 сутки после «резекции 4 колец трахеи» в зоне анастомоза во всех сериях наблюдался активный воспалительный процесс. Количество клеток лейкоцитарного ряда около 75%, фибробластического - 20-30%.
На 14 сутки морфометрическая картина не изменилась по сравнению с 7 сутками.
К 30 суткам во 2 и 3 сериях отмечена тенденция к смене фаз регенераторного процесса. Так, лейкоцитарный ряд представлен 50% клеток, а фибробластический – около 40%. В то время как в 1 серии морфометрическая картина не изменилась по сравнению с предыдущим сроком.
Таким образом, при «резекции 4 колец трахеи» мы наблюдаем длительно текущий воспалительный процесс, который начинает купироваться к 30 суткам только во 2 и 3 серии экспериментов.
В группе экспериментов «резекция 8 колец трахеи» в 1 серии наблюдалось прорезывание нитками шовного материала в области анастомоза, развитие септического воспаления, которое не купировалось к поздним срокам. Выраженные участки некроза надхрящницы с переходом на хрящ (рис. 3).
Рис. 3. Микрофотография зоны анастомоза 1 серии на 30 день. Деструкция надхрящницы и хряща. Окраска гематоксилином и эозином. Ув. х200
Во 2 серии к 14 суткам отмечали процесс перехода от фазы экссудации к пролиферации, но к 30 суткам значимых изменений показателей не выявлено. Отмечается вакуолизация хондроцитов, сморщивание ядер, нарушение зональности хрящевой ткани. Непосредственно под надхрящницей визуализируются изогенные группы (рис. 4). В зоне, прилегающей к надхрящнице, наблюдается значительная инфильтрация на фоне улучшения кровоснабжения, что подтверждается увеличением числа кровеносных сосудов на площадь среза.
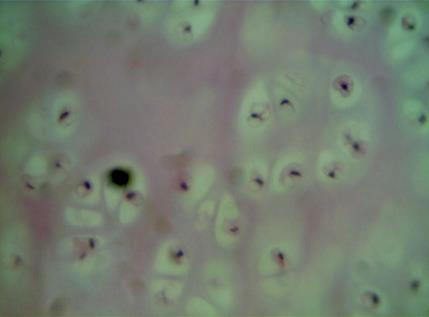
Рис. 4. Микрофотография зоны анастомоза 2 серии на 30 день. Изменения изогенных групп хряща, сморщивание ядер хондроцитов. Окраска гематоксилином и эозином. Ув. х400
В 3 серии экспериментов наблюдались некротические изменения слизистого слоя, очаговое уплощение эпителия, кратерообразное расширение желез подслизистой основы. Кровенаполнение и стаз кровеносных сосудов. Формирование незрелого соединительнотканного рубца, что приводило к постоянной перестройке соединительнотканной капсулы вокруг анастомоза (рис. 5).
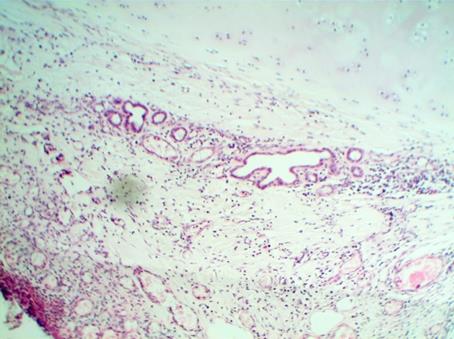
Рис. 5. Микрофотография слизистой и подслизистой основы в зоне анастомоза 3 серии на 30 день. Окраска гематоксилином и эозином. Ув. х200
При морфометрическом исследовании на 7 сутки при «резекции 8 колец трахеи» во всех исследуемых сериях мы наблюдали похожую морфометрическую картину, что и на этот же срок при «резекции 4 колец трахеи».
На 14 и 30 сутки во 2 и 3 сериях при «резекции 8 колец трахеи» наблюдалась тенденция к переходу от фазы экссудации к фазе пролиферации (клеточный индекс стремился к единице). На эти сроки в 1 серии отмечалась значительная воспалительная реакция (клеточный индекс значительно меньше единицы).
Таким образом, при «резекции 8 колец трахеи» во всех исследуемых сериях практически на всех сроках отмечался воспалительный процесс в зоне трахеотрахеального анастомоза. Однако только во 2 и 3 сериях отмечалась тенденция по купированию воспалительных явлений.
Выводы
1 Формирование трахеотрахеального анастомоза при резекции более 4 колец трахеи сопряжено с высокими послеоперационными рисками.
2 Использование непрерывной методики при формировании трахеотрахеального анастомоза в условиях натяжения нежелательно.
3 Предложенная методика наложения шва трахеи учитывает анатомо-гистологические особенности органа, что способствует лучшему протеканию регенераторных процессов в зоне анастомоза.



