В настоящее время накоплены обширные и весомые доказательства связи гипофункции щитовидной железы и патологии сердца.
Субклинический гипотиреоз – клинический синдром, при котором определяется нормальный уровень тиреоидных гормонов в сочетании с умеренно повышенным уровнем тиреотропного гормона гипофиза (ТТГ). Женщины в 10 раз чаще страдают СГ, чем мужчины [3, 4]. Субклинический гипотиреоз встречается у 15,8 % женщин и у 6,7 % мужчин с ишемической болезнью сердца [5, 7,9].
СГ чаще всего развивается вследствие аутоиммунного тиреоидита (АИТ), отличается большей по сравнению с манифестным гипотиреозом распространенностью [1] и расценивается как проявление начальной тиреоидной недостаточности. Но даже начальная тиреоидная дисфункция может сопровождаться развитием негативных метаболических и функциональных эффектов, в том числе кардиоваскулярных [2]. В настоящее время накоплено достаточно данных в пользу того, что сердце и сосуды могут рассматриваться как потенциальные органы-мишени при СГ [6, 7, 10].
Цель исследования. Оценить особенности показателей гемодинамики и геометрические параметры по данным эхокардиографии (ЭхоКГ) у пациентов с субклиническим гипотиреозом и ишемической болезнью сердца до и после терапии левотироксином. Лабораторными методами исследования оценить динамику показателей липидограммы до и после лечения.
Материал и методы исследования
В исследование были включены 43 пациента с субклиническим гипотиреозом и верифицированным диагнозом ИБС: 36 (83,7 %) женщин и 7 (16,3 %) мужчин. Аутоиммунный тиреоидит был у 30 пациентов (69,8 %), узловой зоб у 5 (11,6 %), у 4 (9,3 %) гипоплазия щитовидной железы и у 4 (9,3 %) больных СГ – неизмененная структура щитовидной железы (ЩЖ) при ультразвуковом исследовании. Все больные СГ были разделены по уровню ТТГ на две группы: 1-я – 27 пациентов с субклиническим гипотиреозом с уровнем ТТГ 4-10 мЕд/л, 2-я – 16 больных с уровнем тиреотропного гормона гипофиза более 10 мЕд/л.
Критерии включения: стабильная стенокардия I, II, III функционального класса (ФК), перенесенный в прошлом инфаркт миокарда. Критерии исключения: сопутствующие онкологические заболевания в стадии раковой интоксикации; гематологические заболевания в активной стадии; сахарный диабет; тяжелая почечная, печеночная, дыхательная недостаточности; нарушение ритма сердца – пароксизмальная и хроническая формы фибрилляции предсердий (ФП); неконтролируемая артериальная гипертензия; стенокардия напряжения IV ФК.
С целью верификации диагноза СГ, помимо сбора анамнеза, оценки объективного статуса, использовались лабораторные и инструментальные методы: определение концентрации тиреотропного гормона, свободного тироксина (св. Т4) и антител к тиреопероксидазе (АТ-ТПО) в сыворотке крови. Использовали набор реактивов «Architect», Германия. Также проводили ультразвуковое исследование ЩЖ. Результаты клинико-лабораторных исследований представлены в табл. 1. Показатели липидограммы приведены на рис. 1.
Таблица 1.
Общая характеристика больных ИБС с сочетанием СГ
|
Показатели |
Группа 1 n=27 |
Группа 2 n=16 |
|
Женщины, абс. (%) |
24 (88,9) |
12 (75) |
|
Мужчины, абс. (%) |
3 (11,1) |
4 (25) |
|
Средний возраст, лет |
60,44±6,6 |
59,75±9,18 |
|
Индекс массы тела (ИМТ), кг/м2 |
30,64±5,83 |
28,75±4,46 |
|
ТТГ, мЕд/л |
6,51±1,51 |
17,82±7,01 |
|
Св. Т4, пмоль/л |
1±0,16 |
0,98±0,27 |
|
Общий холестерин (ХС), ммоль/л |
6,11±1,11 |
6,35±1,86 |
|
Холестерин липопротеинов низкой плотности (ХС ЛПНП), ммоль/л |
3,62±1,08 |
3,96±1,53 |
|
Холестерин липопротеинов высокой плотности (ХС ЛПВП),ммоль/л |
1,52±0,4 |
1,46±0,46 |
|
Триглицериды, ммоль/л |
1,68±0,83 |
1,47±1,26 |
|
Коэффициент атерогенности |
3,29±1,51 |
3,63±1,71 |
Примечание: значения приведены в М±m и абс.(%). Все различия между группами недостоверны, кроме уровня ТТГ (p<0,01).
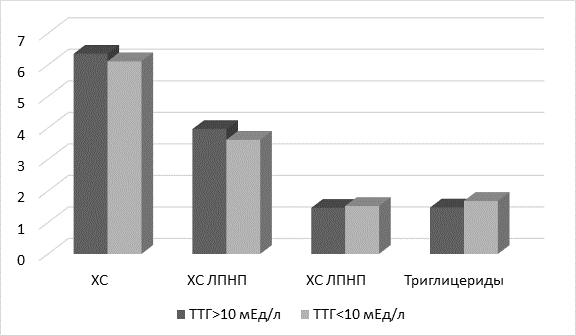
Рис. 1. Показатели липидного профиля крови у пациентов с субклиническим гипотиреозом
В группе пациентов с уровнем ТТГ<10 мЕд/л выявлена достоверная отрицательная корреляционная связь средней силы между уровнем ТТГ и ХС ЛПВП (r=-0,41, p-0,04). Других корреляционных связей между показателями липидограммы и уровнем ТТГ и Т4 св. не выявлено.
Всем больным выполняли ультразвуковое исследование сердца на аппарате ультразвукового диагностического сканера GeneralElectric — GE Vivid 7 Pro (США) с датчиком 4V2с 2-4 МГц с регистрацией результатов на магнито-оптических дисках в соответствии со стандартной методикой, рекомендованной Ассоциацией американских кардиологов (1987). Изучались структурные параметры сердца: переднезадний размер левого предсердия (ЛП, см), полости правого предсердия (ПП, см), полости правого желудочка в конце диастолы (ПЖ, см), конечный систолический размер левого желудочка (КСР ЛЖ, см), конечный диастолический размер левого желудочка (КДР ЛЖ, см), толщина задней стенки левого желудочка в диастолу (ТЗСЛЖд, см), толщина межжелудочковой перегородки в диастолу (ТМЖПд, см), конечный систолический объем левого желудочка (КСО, мл) и конечный диастолический объем левого желудочка (КДО, мл), фракция выброса левого желудочка (ФВ ЛЖ, %), ударный объем (УО, мл). Массу миокарда левого желудочка (ММЛЖ) рассчитывали по кубической формуле, рекомендованной Американским обществом эхокардиографии (American Society of Echocardiography – ASE), первоначально предложенной B.L. Troy и соавторами и модифицированной R.B. Devereux [8] и соавторами.
ММЛЖ (в граммах) = 0,8*(1,04*(ТМЖПД + КДР + ТЗСЛЖД)3–КДР3)+0,6;
где КДР – конечный диастолический размер, ТЗСЛЖ – толщина задней стенки левого желудочка, ТМЖП – толщина межжелудочковой перегородки, выраженные в сантиметрах.
Также рассчитывали индекс массы миокарда левого желудочка (ИММЛЖ, г/м2) как отношение ММЛЖ к площади поверхности тела. Гипертрофию миокарда левого желудочка (ГЛЖ) диагностировали при ИММЛЖ 134 г/м2 и более у мужчин и 110 г/м2 и более у женщин. Относительную толщину стенки (ОТС) левого желудочка рассчитывали по формуле: ОТС = 2 х ЗСЛЖ/КДР Нормальной геометрией считали ОТС<0,45 при нормальном ИММЛЖ, концентрическое ремоделирование диагностировали при ОТС>0,45 и нормальном ИММЛЖ, концентрическую ГЛЖ – при ОТС>0,45 и увеличенном ИММЛЖ, эксцентрическую ГЛЖ – при ОТС<0,45 и увеличенном ИММЛЖ. Для оценки диастолической функции левого желудочка рассчитывали следующие показатели трансмитрального кровотока: максимальную скорость раннего диастолического наполнения (пик Е), максимальную скорость наполнения левого желудочка во время систолы предсердий (пик А), отношение этих скоростей – E/A и время изоволюметрического расслабления (ВИР, с). Признаками нарушения диастолической функции считали увеличение ВИР более 100 мс, уменьшение отношения данных скоростей Е/А менее 1,0.
Эхокардиографические показатели пациентов с ИБС и СГ представлены в табл. 2.
Таблица 2
Эхокардиографическая характеристика больных ИБС в сочетании СГ
|
Показатели |
Группа 1 n=27 |
Группа 2 n=16 |
|
ПЖ, см |
2,82±0,34 |
2,96±0,25 |
|
ПП, см |
3,45±0,44 |
3,57±0,3 |
|
ЛП, см |
3,58±0,39 |
3,68±0,42 |
|
КДР ЛЖ, см |
4,54±0,35 |
4,62±0,31 |
|
КСР ЛЖ, см |
2,75±0,35 |
2,86±0,36 |
|
КСО ЛЖ, мл |
28,46±7,91 |
31,97 ± 10,21 |
|
КДО ЛЖ, мл |
94,81 ± 16,62 |
98,94 ± 14,75 |
|
УО ЛЖ, мл |
66,4±11,58 |
66,97 ±11 |
|
ФВ ЛЖ, % |
69,92±4,98 |
68,74±5,24 |
|
ТМЖПД, см |
1,2±0,19 |
1,3±0,17 |
|
ТЗСЛЖД, см |
1,17±0,21 |
1,27±0,16 |
|
ММЛЖ, г |
203,37±53,45 |
231,73±45,02 |
|
ИММЛЖ, г/м2 |
111,21±24,97 |
125,98±20,19 |
|
ОТС |
0,52±0,09 |
0,55±0,08 |
|
Нормальная геометрия |
7 (25,9) |
4 (25) |
|
Концентрическая ГЛЖ |
14 (51,9) |
10 (62,5) |
|
Концентрическое ремоделирование |
6 (22,2) |
2 (12,5) |
|
Е/А |
1,17±0,25 |
1,03±0,29 |
|
Диастолическая дисфункция левого желудочка 1 типа (ДДЛЖ 1 типа) |
6 (22,2) |
9 (56,3) |
Примечание: значения приведены в М±m и абс.(%). Все различия между группами недостоверны.
Достоверной корреляционной связи между сократительной способностью левого желудочка, размерами полостей правого и левого желудочков, объемов левого желудочка и уровнем ТТГ и св. Т4 не обнаружено.
При сравнении показателей в группе пациентов с субклиническим гипотиреозом с уровнем ТТГ 4-10 мЕд/л и в группе больных с уровнем тиреотропного гормона гипофиза более 10 мЕд/л также не выявлены достоверные различия по данным эхокардиографии.
Признаки диастолической дисфункции левого желудочка с уменьшением Е/А были выявлены у 6 (22,2 %) больных с уровнем ТТГ 4-10 мЕд/л и у 9 (56,3%) больных с уровнем ТТГ более 10 мЕд/л. При корреляционном анализе не было выявлено достоверной связи между ДДЛЖ 1 типа и уровнем ТТГ.
В группе пациентов с уровнем ТТГ более 10 мЕд/л 10 (62,5 %) больных имели концентрическую гипертрофию левого желудочка и 2 (12,5 %) пациента – концентрическое ремоделирование ЛЖ, а в группе пациентов с уровнем тиреотропного гормона 4-10 мЕд/л 14 (51,9 %) больных имели концентрическую ГЛЖ и 6 (22,2%) – концентрическое ремоделирование соответственно. Типы ремоделирования ЛЖ у больных ИБС и СГ представлены на рис. 2.
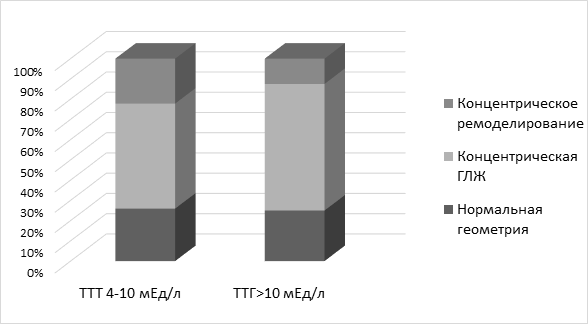
Рис. 2. Распределение типов геометрических моделей сердца у больных ИБС с сочетанием с субклиническим гипотиреозом
При корреляционном анализе не было выявлено достоверной связи между выраженностью концентрической гипертрофии левого желудочка и уровнем ТТГ, возрастом и полом.
Систематизация материала была выполнена с применением программного пакета электронных таблиц Microsoft EXCEL, статистические расчеты с применением пакета программ «Statictica 8.0». Для оценки межгрупповых различий использован критерий Манна – Уитни (U), для оценки качественных различий – критерий c2 Пирсона. Анализ взаимосвязей переменных проводился методом ранговой корреляции Спирмена (rs). Различия считали статистически значимые при p<0,05. Для оценки динамики показателей на фоне лечения использован метод анализа по Вилкоксону (W).
На первом этапе были обследованы 43 пациента с субклиническим гипотиреозом. Все пациенты получали гормонозаместительную терапию левотироксином (средняя доза составила 69,48±36,83 мкг). Цель терапии – нормализация уровня тиреотропного гормона до 4 мЕд/л. Стандартизация медикаментозной терапии ИБС проведена согласно рекомендациям Европейского общества кардиологов (ЕОК), Американской ассоциации кардиологов (ААК) и Всероссийского научного общества кардиологов (ВНОК).
У 39 больных завершен второй этап обследования. Четыре пациента выбыли из дальнейшего обследования: два в связи выездом за пределы Сургута, у одной пациентки субклинический гипотиреоз перешел в субклинический гипертиреоз, у другой была верифицирована пароксизмальная фибрилляция предсердий.
Также были выделены две группы больных: 1-я – 24 пациента с субклиническим гипотиреозом с исходным уровнем ТТГ 4-10 мЕд/л, 2-я – 15 больных с исходным уровнем тиреотропного гормона гипофиза более 10 мЕд/л.
Всем пациентам назначался аторвастатин (средняя доза составила 19,07±4,79 мг).
Результаты и их обсуждение
У больных субклиническим гипотиреозом на фоне заместительной терапии левотироксином в сочетании с назначением статинов достоверно снизились уровни общего холестерина на 9,3 % (p-0,02), ХС ЛПНП – на 12,7 % (p-0,04), коэффициента атерогенности – на 13,6 % (p<0,01), тиреотропного гормона – на 55,1 % (p<0,001). Показатели липидограммы после лечения приведены в таблице 3 и рис. 3.
Таблица 3
Динамика показателей липидного спектра крови и уровня тиреотропного гормона до и после лечения пациентов с субклиническим гипотиреозом
|
Показатель |
До лечения |
После лечения |
|
ОХС, ммоль/л |
6,13±1,43 |
5,56±1,17* |
|
ХС ЛПВП, ммоль/л |
1,5±0,44 |
1,5±0,39 |
|
ХС ЛПНП,ммоль/л |
3,62±1,22 |
3,16±1,02* |
|
Коэффициент атерогенности |
3,38±1,52 |
2,92±1,24** |
|
Триглицериды, ммоль/л |
1,64±1,04 |
1,58±0,69 |
|
ТТГ, мЕд/л |
10,96±7,27 |
4,92±4,1** |
Примечание: значения приведены в М±m и абс.(%). *р<0,05, ** р<0,01 – значимость различий по сравнению с показателями до и после лечения по критерию W.
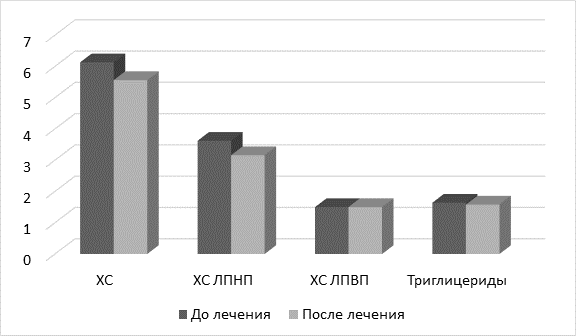
Рис. 3. Показатели липидограммы до и после лечения у пациентов с субклиническим гипотиреозом
В группе пациентов с исходным уровнем ТТГ≥10мЕд/л несмотря на проводимое лечение не наблюдалось статистически значимого снижения показателей липидного обмена, что свидетельствует о сохранении высокого риска прогрессирования атеросклероза.
У больных субклиническим гипотиреозом с исходным уровнем ТТГ<10мЕд/л на фоне проводимого лечения при достижении уровня тиреотропного гормона менее 4 мЕд/л достоверно понизились уровни общего холестерина на 12,3 % (p-0,01), коэффициента атерогенности – на 15 % (p-0,01), тиреотропного гормона – на 62,2 % (p<0,001). Данные результаты могут свидетельствовать о том, что снижение уровня атерогенных липидов более эффективно в группе пациентов с исходной уровнем тиреотропного гормона менее 10 мЕд/л с достигнутым эутиреозом по сравнению с другими исследуемыми группами.
Анализ ремоделирования левого желудочка по A. Ganau показал, что исходно на первом месте по встречаемости у пациентов с субклинической формой гипотиреоза – концентрическая гипертрофия левого желудочка. Вариант ремоделирования – эксцентрическая гипертрофия левого желудочка до лечения не встречался. После лечения достоверных различий в геометрии сердца, кроме появления эксцентрической гипертрофии, не выявлены. Показатели геометрии сердца у больных субклиническим гипотиреозом и ишемической болезнью сердца приведены в таблице 4 и рис. 4.
Таблица 4
Динамика показателей геометрии сердца у пациентов с субклиническим гипотиреозом до и после лечения
|
Показатель |
До лечения |
После лечения |
|
ТМЖПД, см |
1,23±0,19 |
1,22±0,22 |
|
ТЗСЛЖД, см |
1,2±0,2 |
1,17±0,19 |
|
ММЛЖ, г |
213,23±52,02 |
222,9±57,53 |
|
ИММЛЖ, г/м2 |
116,64±24,67 |
121,63±26,56 |
|
ОТС |
0,52±0,09 |
0,5±0,09 |
|
Нормальная геометрия |
11 (28,2) |
9 (23,1) |
|
Концентрическая гипертрофия левого желудочка |
21 (53,8) |
16 (41) |
|
Концентрическое ремоделирование |
7 (17,9) |
7 (17,9) |
|
Эксцентрическая гипертрофия левого желудочка |
0 (0) |
7 (17,9)* |
Примечание: значения приведены в М±m и абс.(%).р – достоверность различий по критерию χ2, критерию W,*р<0,05, ** р<0,01.
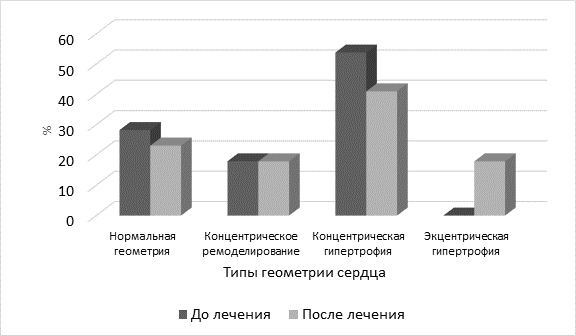
Рис. 4. Варианты геометрии сердца у пациентов с субклиническим гипотиреозом
В группе пациентов с исходным уровнем тиреотропного гормона более 10мЕд/л и достигнутым ТТГ менее 4мЕд/л выявлено уменьшение толщины задней стенки левого желудочка (относительной гипертрофии миокарда) на 11,2% (p>0,01). Достоверных различий в показателях геометрии сердца до и после лечения в группе пациентов с исходным уровнем ТТГ менее 10мЕд/л выявлено не было.
На фоне заместительной терапии левотироксином достоверно изменились размеры правого и левых предсердий, объемов левого желудочка и показателей систолической функции левого желудочка. Полость правого предсердия увеличилась на 6,9 % (p<0,01), левого предсердия – на 5,5 % (p-0,01). Конечно-диастолический размер увеличился на 3,7 % (p-0,02), конечно-систолический размер на 6 % (p-0,01). Конечно-диастолический объем увеличился на 10,1 % (p<0,01), конечно-систолический объем на 16,5 % (p<0,01). Фракция выброса левого желудочка после заместительной гормонотерапии уменьшилась на 2,2 % (p-0,02). Различий Е/А (показателя, характеризующего диастолическую функцию сердца) и изменений локальной сократимости (зоны гипокинеза) до и после лечения выявлены не были. Показатели эхокардиографии сердца у пациентов с субклиническим гипотиреозом до и после лечения приведены в таблице 5.
Таблица 5
Показатели эхокардиографии у пациентов с субклиническим гипотиреозом
|
Показатель |
До лечения |
После лечения |
|
ПП, см |
3,5±0,4 |
3,74±0,45** |
|
ПЖ, см |
2,88±0,3 |
2,7±0,39 |
|
ЛП, см |
3,61±0,41 |
3,81±0,38* |
|
КДР ЛЖ, см |
4,58±0,34 |
4,75±0,44* |
|
КСР ЛЖ, см |
2,81±0,36 |
2,98±0,37* |
|
КДО ЛЖ, мл |
97,19±16,14 |
107,04±23,64* |
|
КСО ЛЖ, мл |
30,22±9,1 |
35,2±11,08** |
|
УО ЛЖ, мл |
67,01±11,45 |
71,45±15,11* |
|
ФВ ЛЖ, % |
69,31±5,1 |
67,12±4,78* |
|
Е/А |
1,1±0,28 |
1,14±0,35 |
|
Зоны гипокинеза |
3 (7,7) |
6 (15,4) |
Примечание: значения приведены в М±m и абс.(%).р – достоверность различий по критерию χ2, критерию W.*р<0,05, ** р<0,01.
В группе пациентов с субклиническим гипотиреозом с исходным уровнем ТТГ≥10мЕд/л достоверных различий эхокардиографических показателей при достижении ТГГ>4 мЕд/л и ТТГ≤4 мЕд/л выявлено не было, кроме увеличения на 7,4 % (p-0,04) размера правого предсердия в группе с достигнутым уровнем ТТГ более 4 мЕд/л. В группе больных с исходным уровнем ТТГ<10мЕд/л на фоне заместительной терапии левотироксином достоверно изменились размеры правого и левых предсердий, объемов левого желудочка и показателей систолической функции левого желудочка при достижении ТТГ≤4 мЕд/л. Полость правого предсердия увеличилась на 6,9 % (p-0,04), левого предсердия – на 4,7 % (p-0,04). Конечно-систолический размер увеличился на 9,7 % (p-0,01), конечно-систолический объем на 29,1 % (p-0,01). Фракция выброса (рис. 5) левого желудочка после заместительной гормонотерапии уменьшилась на 3,8 % (p-0,01). Возможно, эти изменения связаны с тем, что 36 % пациентов с исходным уровнем ТТГ<10мЕд/л не получали и АПФ, и БРА в связи с диагностированной стенокардией напряжения I ФК или в силу развития побочных действий препаратов (гипотензия, аллергические реакции). Несомненно, данные изменения нуждаются в дальнейшем исследовании.
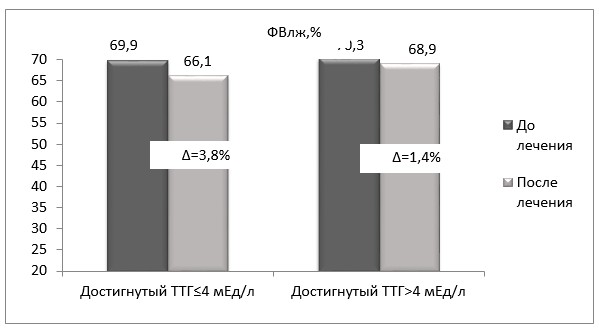
Рис. 5. Динамика фракции выброса в группе пациентов с исходным уровнем ТТГ<10мЕд/л
Выводы
1. При проведении корреляционного анализа выявлена достоверная отрицательная корреляционная связь средней силы между уровнем ТТГ и ХС ЛПВП (r=-0,31, p-0,04). Других корреляционных связей между показателями липидного спектра крови и уровнем ТТГ, Т4 св. не было. Достоверной корреляционной связи между сократительной способностью ЛЖ, размерами полостей правого и левого предсердий, объемов левого желудочка, ДДЛЖ 1 типа и уровнем ТТГ, св. Т4 не обнаружено.
2. ГЛЖ концентрического типа была выявлена в группе пациентов с уровнем ТТГ более 10 мЕд/л у 10 (62,5 %) больных, в группе с уровнем тиреотропного гормона 4-10 мЕд/л у 14 (51,9 %) больных. При корреляционном анализе не было выявлено достоверной связи между выраженностью концентрической гипертрофии левого желудочка и уровнем ТТГ.
3. Признаки диастолической дисфункции левого желудочка с уменьшением Е/А были выявлены у 6 (22,2 %) больных с уровнем ТТГ 4-10 мЕд/л и у 9 (56,3 %) больных с уровнем ТТГ более 10 мЕд/л. При корреляционном анализе не было выявлено достоверной связи между ДДЛЖ 1 типа и уровнем ТТГ.
4. У больных субклиническим гипотиреозом и ИБС с исходным уровнем ТТГ<10мЕд/л на фоне проводимого лечения при достижении эутиреоза достоверно понизились уровни общего холестерина на 12,3 % (p-0,01), коэффициента атерогенности на 15 % (p-0,01), тиреотропного гормона – на 62,2 % (p<0,01). Данные результаты могут свидетельствовать о том, что снижение уровня атерогенных липидов более эффективно в группе пациентов с исходным уровнем тиреотропного гормона менее 10 мЕд/л с достигнутым эутиреозом по сравнению с другими исследуемыми группами.
5. После лечения достоверных различий в геометрии сердца, кроме появления эксцентрической гипертрофии ЛЖ, не выявлены. В группе пациентов с исходным уровнем тиреотропного гормона более 10мЕд/л и достигнутым ТТГ менее 4мЕд/л выявлено уменьшение толщины задней стенки левого желудочка (относительной гипертрофии миокарда) на 11,2 % (p<0,01). Достоверных различий в показателях геометрии сердца до и после лечения в группе пациентов с исходным уровнем менее 10мЕд/л выявлено не было.
6. У пациентов с субклиническом гипотиреозом и ИБС с исходным уровнем ТТГ≥10мЕд/л достоверных различий эхокардиографических показателей при достижении, как и ТГГ>4 мЕд/л, так и ТТГ≤4 мЕд/л выявлено не было, кроме увеличения на 7,4 % (p-0,02) размера правого предсердия в группе с достигнутым уровнем ТТГ более 4 мЕд/л. В группе пациентов с исходным уровнем ТТГ<10мЕд/л на фоне заместительной терапии левотироксином достоверно изменились размеры правого и левых предсердий, объемов левого желудочка и показателей систолической функции левого желудочка при достижении ТТГ≤4 мЕд/л. Полость правого предсердия увеличилась на 6,9 % (p-0,04), левого предсердия – на 4,7 % (p-0,04). Конечно-систолический размер увеличился на 9,7 % (p-0,01), конечно-систолический объем на 29,1 % (p-0,01). Фракция выброса левого желудочка после заместительной гормонотерапии уменьшилась на 3,8 % (p-0,01).
7. Различия Е/А и изменений локальной сократимости (зоны гипокинеза) до и после лечения выявлены не были.
Рецензенты:
Рагозин О.Н., д.м.н., профессор кафедры госпитальной терапии БУ ВО ХМАО-ЮГРЫ «Ханты-Мансийская государственная медицинская академия», г. Ханты-Мансийск.
Чумакова Г.А., д.м.н., профессор кафедры госпитальной и поликлинической терапии БУ ВО «Алтайский государственный медицинский университет», г. Барнаул.



