Проблема преждевременных родов (ПР) по-прежнему остается актуальной в современном акушерстве и имеет значительный социально-экономический аспект. ПР являются причиной половины случаев неонатальной и младенческой смертности (500000 смертей в год). Проблема ПР актуальна, широко обсуждается на страницах ведущих специализированных медицинских изданий. Несмотря на успехи в области изучения факторов риска и механизмов, инициирующих ПР, остается масса вопросов, поскольку частота данной патологии не снижается. По данным ВОЗ, частота ПР в мире в последние годы составляет 5-10% и не имеет тенденции к снижению, несмотря на внедрение новых методов диагностики, профилактики и лечения данного осложнения беременности. В большинстве развитых стран за последние 50 лет отмечается рост частоты ПР, прежде всего, в результате применения новых репродуктивных технологий [6].
Прогнозирование и профилактика ПР основаны на понимании этиопатогенеза и факторов риска данного осложнения беременности [12]. Факторы риска делятся на анамнестические и сопутствующие данной беременности. Анамнестические: 1) одни и более ПР в анамнезе (риск ПР увеличивается в 2,5 раза); 2) 2 и более выскабливаний полости матки (хронический эндометрит); 3) конизация либо ампутация шейки матки. Относящиеся к данной беременности: курение; низкий социально-экономический уровень жизни; низкий индекс массы тела (ИМТ); ожирение; стрессовая ситуация на работе и/или в семье; хронический стресс, депрессия; возраст 18 или 35 лет; интервал между беременностями менее 6 мес.; многоплодная беременность; многоводие или маловодие; индуцированная беременность; тяжелая экстрагенитальная патология – декомпенсация; инфекция мочевыводящих путей (в т.ч. бессимптомная бактериурия); пародонтит; цервико-вагинальная инфекция; маточные кровотечения в 1 и 2-м триместрах беременности; предлежание плаценты; ПОНРП; хирургические вмешательства (операции на органах брюшной полости); травмы; мужской пол плода; предраковые состояния шейки матки [12].
Прогнозирование ПР представляет собой важную в практическом отношении проблему. Существуют две причины неудачных попыток снижения частоты ПР. Первая связана с отсутствием эффективной скрининговой программы по выявлению женщин группы высокого риска. Вторая причина обусловлена недостатком эффективных методов профилактики и лечения для предотвращения этого осложнения беременности.
Профилактика ПР направлена в первую очередь на выявление группы риска по развитию патологии. Существует две группы беременных женщин с возможностью спонтанных родов до 34 недель. Первую группу составляют женщины с поздним самопроизвольным выкидышем или спонтанными ПР в анамнезе (всего 15% от всех случаев ПР и 3% от общей популяции беременных женщин). У этих пациенток риск рецидивов обратно пропорционален сроку беременности, в котором произошло прерывание предыдущей беременности. Большинство ПР (85% от всех случаев ПР и 97% от общей популяции беременных) приходится на группу женщин, которые либо первобеременны, либо имеют срочные роды в анамнезе. Таким образом, для снижения общей частоты ПР основные усилия должны быть сосредоточены на выявление группы высокого риска среди первобеременных или женщин, имеющих срочные роды в анамнезе.
Проведен метаанализ зарубежных и отечественных литературных данных с целью изучения роли различных факторов и маркеров в развитии ПР у беременных женщин. Существуют различные способы прогнозирования ПР.
Большинством исследователей доказано, что укорочение ШМ является наиболее достоверным предиктором ПР. В соответствии с рекомендациями FMF ультразвуковая оценка ШМ проводится трансвагинальным методом в группе пациенток с ПР в анамнезе, привычным невынашиванием беременности, аномалиями строения матки каждые две недели в период с 14 по 24 недели гестации. У беременных без ОАГА измерения должны проводиться на сроке 20-24 недели гестации. Для расчета индивидуального риска развития ПР учитывается длина цервикального канала в 22-24 недели, которая в норме имеет среднее значение 36 мм. Риск спонтанных ПР обратно пропорционален длине ШМ и экспоненциально возрастает, когда длина цервикального канала менее 15 мм. Длина 15 мм и менее встречается у 1% женщин, включающих в себя около 30% тех беременных, у которых роды наступят до 34 недель [8].
По результатам 13 исследований, охвативших 2258 женщин, трансвагинальная ультразвуковая оценка ШМ позволяет прогнозировать ПР до 35 нед. у беременных группы высокого риска при бессимптомно протекающей беременности (Crane et al. (2008). ОППР (отношение правдоподобия положительного результата) скрининга ПР до 35 недель при пороговом значении длины ШМ <25 мм на сроке до 20 нед. – 4,3; на сроке 20-24 нед. – 2,78; после 24 нед. – 4,01 у беременных без указания на ПР в анамнезе. У беременных с ОАГА и аномалиями матки ОППР скрининга ПР до 35 недель при длине ШМ <25 мм на сроке до 20 нед. – 11,3; на сроке 20-24 нед. – 2,86 [1; 4]. К подобным результатам пришли Honest et al. (2003). По данным 33 исследований, охвативших 31577 женщин, авторы сделали вывод о том, что не только длина ШМ < 25 мм, но и воронкообразная дилатация являются прогностическими маркерами ПР до 34 недель. ОППР комбинированного скрининга, основанного на длине и форме ШМ – 6,29, что позволяет выявлять женщин группы высокого риска при бессимптомно протекающей беременности [7].
По данным Sotiriadis et al. (2010) Ч, С, ОППР (отношение правдоподобия положительного результата), ОПОР (отношение правдоподобия отрицательного результата) скрининга ПР в ближайшие 7 дней после выявления укорочения ШМ <15 мм – 59,9%; 90,5%; 5,7; 0,51; Ч, С, ОППР, ОПОР скрининга ПР до 34 недель – 71%; 89,8%; 5,19; 0,38. Данный скрининг демонстрирует высокие показатели AUC, что говорит об эффективности предсказательной способности модели скрининга в ближайшие 7 дней [13].
По результатам исследований Domin et al. (2010), охвативших 26792 женщины во II триместре беременности, наиболее эффективная профилактика ПР основана на трансвагинальной ультразвуковой оценке ШМ с последующей хирургической коррекцией ИЦН путем наложения кругового шва на ШМ и применении вагинального пессария с прогестероном [5]. По данным Owen et al. (2001), для скрининга ПР необходимо оценивать длину ШМ, воронкообразное расширение и динамическое укорочение. Критерием высокого риска ПР следует считать длину ШМ менее 25 мм. Ч, С, ПЦОР скрининга составили – 19, 98, 75% [9].
По мнению J. Visintine и соавторов, в группе пациенток с привычным невынашиванием беременности критерием высокого риска ПР следует считать длину ШМ < 25 мм. Ч (чувствительность), С (специфичность), ПЦПР (прогностическая ценность положительного результата), ПЦОР (прогностическая ценность отрицательного результата) скрининга ПР составили соответственно 50, 84, 47, 86% [16].
Был также предложен скрининг ПР, основанный на оценке длины и объема ШМ на сроке беременности 20-24 нед. По данным Park et al. (2011), относительный риск ПР при длине ШМ <28 мм – 0,94 (р=0,002), при объеме ШМ <20 см3 – 0,26 (р=045), что позволяет рассматривать данные критерии в качестве эффективных эхографических маркеров ПР. Ч теста – 57,1% [11].
Согласно результатам 21 проведенного исследования (Lim et al., 2011; Grimes-Dennis et al., 2007), которые охватили 2757 женщин на разных сроках гестации, укорочение ШМ ниже порогового значения является предиктором ПР. Ч скрининга ПР до 34 недель при длине ШМ <20 мм составляет 30%, С – 94%, при длине ШМ <25 мм – Ч и С составили соответственно - 36% и 94%, при длине ШМ <30 мм – 41% и 87%, при длине ШМ <35 мм – 78% и 66% соответственно. ROC-кривая, по данным авторов, демонстрировала высокую эффективность предсказательной способности данной модели скрининга ПР [8].
Vayssiere С. и соавторы (2002) рекомендуют оценивать длину и форму ШМ, а именно учитывать случаи, при которых ШМ изогнутая или воронкообразно дилатирована. Воронкообразная дилатация ШМ - эхографический критерий, отражающий процесс укорочения ШМ, который впоследствии и приводит к ПР. Практически все женщины с укороченной ШМ имеют воронкообразную дилатацию внутреннего зева. По данным Vayssiere С. и соавторов, оценка длины и формы ШМ на сроке 22-24 нед. позволяет с большей вероятностью прогнозировать ПР. По данным исследований, охвативших 251 наблюдение, Ч скрининга ПР при укорочении ШМ менее 30 мм на сроке менее 24 недель – 46%, С – 89%; на сроке менее 27 недель - 27%, 90% соответственно. При воронкообразной дилатации ШМ на сроке <24 недель Ч и С составили 54% и 89%, на сроке <27 недель - 33% и 91% соответственно. При укорочении ШМ менее 25 мм и воронкообразной дилатации ШМ – Ч и С на сроке <24 нед. - 86% и 78%; на сроке <27 нед. 54% и 82% соответственно [15].
Оценка длины ШМ в I триместре некоторыми авторами рассматривается в качестве предиктора ПР (Maslovitz S., Souka A.). По данным A.P.Souka и соавторов, укорочение ШМ на сроке 10-14 нед. беременности может являться предиктором ПР у женщин с ОАГА (ПР, привычное невынашивание беременности) и операциями на ШМ в анамнезе. При укорочении ШМ менее 25 мм срок родов в среднем составил 33,5 нед., вес новорожденных – 1889 г (р<0,05) со средней оценкой по шкале Апгар менее 5 баллов. Ч, С, ПЦПР и ПЦОР скрининга ПР в I триместре составляет 75, 90, 83 и 81% соответственно [14].
По мнению других авторов (I. Ozdemir, J.U. Hibbard, G. Conoscenti, V. Berghella et al.), длина ШМ на сроке 10-14 нед. беременности не является эффективным эхографическим маркером ПР. По результатам исследования I. Ozdemir, J.U. Hibbard различия в длине ШМ на сроке 10-14 нед. в группе пациенток, беременность которых завершилась срочными родами, и в группе женщин с ПР не были достоверными (40,9 мм и 38,6 мм, в группах соответственно), тогда как на сроке 20-24 нед. во второй группе пациенток отмечалось достоверно значимое укорочение ШМ – 37,8 мм и 28,4 мм, в группах соответственно (р<0,001) [10]. По данным J. Airoldi, V. Berghella и соавторов у беременных с различными аномалиями матки укорочение ШМ 13-кратно увеличивает риск ПР (Ч теста – 71%, С – 91%) [2].
Разработана комбинированная модель скрининга ПР, при которой индивидуальный риск ПР может быть предсказан комбинацией данных анамнеза беременной женщины и данных эхографической оценки длины ШМ. По данным E. Celik, M. To и соавторов, Ч комбинированного скрининга ПР у 5% скрининг-положительных пациенток составляет 70% для ПР до 28 недель, 45% в сроке 28-30 недель, 40% в 31-33 недели и 15% в 34-37 недель гестации. Соответствующая выявляемость ПР у 10% скрининг-положительных пациенток составляет 80, 60, 55 и 30% (рис. 1) [3].
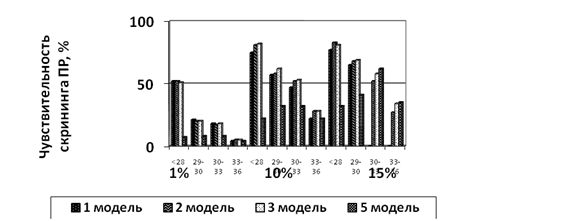
Рис. 1 Чувствительность различных моделей скрининга ПР (Celic et al., 2008).
На основании результатов проведенных клинических исследований с помощью логистической регрессии и ROC-анализа предложены модели скрининга ПР и проведена сравнительная характеристика качества моделей. 1 модель скрининга основана на оценке длины ШМ; 2 модель скрининга учитывает длину ШМ и анамнез беременной (наличие ПР, привычного невынашивания беременности и т.д.); 3 модель скрининга основана на оценке длины ШМ, акушерского анамнеза и факторов риска ПР; 4 модель в отличие от 3 учитывает статистически значимые факторы риска, сопутствующие данной беременности (инвазивные процедуры и др.); 5 модель построена только с учетом акушерского анамнеза и факторов риска ПР. Факторы риска ПР включали такие характеристики, как возраст, раса, индекс массы тела, курение.
При оценке ROC-кривых, расположение их относительно друг друга указывает на их сравнительную эффективность. ROC-кривая, соответствующая 2 модели скрининга ПР, расположена выше, что свидетельствует о большей предсказательной способности модели по сравнению с 1, 3, 4, 5 моделями (рис. 2).
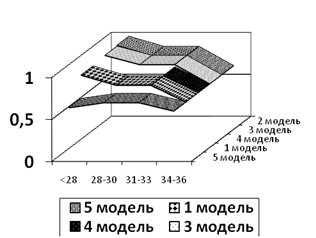
Рис. 2 Сравнительная оценка ROC-кривых при различных вариантах моделей скрининга ПР.
На рисунке представлена сравнительная оценка AUC (Area Under Curve) при различных вариантах моделей скрининга ПР (рис. 3). Показатель AUC, соответствующий 2 модели скрининга ПР, демонстрирует наилучшую прогностическую силу данной модели по сравнению с 1, 3, 4, 5 моделями. Таким образом, по мнению авторов, скрининг, основанный на оценке длины ШМ и анамнеза беременной, наиболее эффективен. Это быстрый и экономичный тест, применимый для массового обследования с целью выявления группы высокого риска ПР.
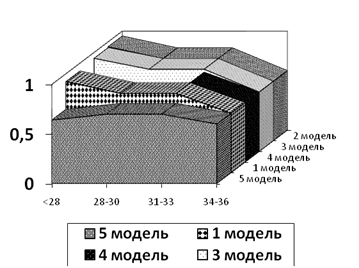
Рис. 3 Сравнительная оценка AUC (Area Under Curve) при различных вариантах моделей скрининга ПР.
Таким образом, учитывая не снижающуюся частоту ПР во всем мире и обусловленную ПР высокую частоту перинатальной и младенческой заболеваемости и смертности, проблема скрининга ПР действительно актуальна. Эхографическая оценка ШМ, анамнез, ФНТ позволяют выявить беременных группы высокого риска для проведения профилактических мероприятий в этой группе пациенток.
Рецензенты:
Богдасаров Азат Юрьевич, д.м.н., профессор, ГОУ ВПО «Ульяновский государственный университет», главный врач МУЗ «Городская клиническая больница», г. Ульяновск.
Кан Н.И., д.м.н., профессор, зав. кафедрой последипломного образования и семейной медицины факультета последипломного, дополнительного и высшего сестринского образования Института медицины, экологии и физической культуры ГОУ ВПО «Ульяновский государственный университет», г. Ульяновск.
Библиографическая ссылка
Маланина Е.Н., Давидян Л.Ю., Касымова Д.Р., Хаитова Д.Т. ВОЗМОЖНОСТИ ТРАНСВАГИНАЛЬНОЙ УЛЬТРАЗВУКОВОЙ ОЦЕНКИ ШЕЙКИ МАТКИ В ПРОГНОЗЕ ПРЕЖДЕВРЕМЕННЫХ РОДОВ // Современные проблемы науки и образования. 2013. № 3. ;URL: https://science-education.ru/ru/article/view?id=8827 (дата обращения: 09.04.2026).



