Введение
За последние 10 лет заболевания органов пищеварения среди детей и подростков возросли в 1,9 раза. Обращает на себя внимание различная распространенность гастродуоденальной патологии в различных регионах России (15–48 %). При наличии тенденции к снижению частоты гастродуоденитов (ГД) и язвенной болезни луковицы двенадцатиперстной кишки (ЯБДК), а также стабилизации частоты гастритов и дуоденитов отмечается увеличение частоты встречаемости патологии пищевода у детей [1, 2, 3, 4]. Язвенная болезнь (ЯБ) не охватывает все случаи гастродуоденальных язв (СГДЯ). Язвы желудка и двенадцатиперстной кишки нередко могут образовываться в ответ на экстремальные воздействия или быть патогенетически связанными с другими заболеваниями. Заслуга четкого разграничения ЯБ как самостоятельного заболевания и СГДЯ принадлежит Василенко В. Х. (1972). Первое описание СГДЯ принадлежит Swan J. (1823), который обнаружил дефекты слизистой оболочки желудка у детей, умерших от распространенных ожогов [5, 6, 7, 8, 9]. Несмотря на успехи в изучении ЯБ, это заболевание продолжает оставаться актуальной проблемой медицины. ЯБ не щадит детей и подростков, имеет тенденцию к “омоложению”. Так, в настоящее время известно, что у 40–60 % взрослых больных истоки заболевания находятся в детском возрасте [10]. Актуальность исследования обусловлена ростом частоты встречаемости эрозивных и язвенных поражений верхних отделов пищеварительного тракта (ЭЯП ВОПТ) у детей, в том числе и СГДЯ различного генеза.
Целью исследования было выявление частоты распространенности ЭЯП ВОПТ этиологических факторов и клинических проявлений данной патологии у детей Республики Северная Осетия – Алания.
Материал и методы исследования
В исследование вошли 1330 детей и подростков в возрасте от 3 дней до 17 лет с острыми и пептическими эрозивно-язвенными поражениями верхних отделов пищеварительного тракта, обследованных и получавших лечение в Детской республиканской больнице г. Владикавказа в период с 01.01.2005 г. по 31.12.2009 г.
Обследование детей с деструктивными поражениями ВОПТ включало общеклинические методы, предусмотренные медико-экономическими стандартами (сбор анамнеза, клиническое обследование, лабораторные исследования крови, мочи, кала), инструментальное исследование: фиброэзофагогастродуоденоскопия (ФЭГДС) с биопсией слизистой оболочки и последующим гистологическим исследованием, ультразвуковое исследование (УЗИ) органов брюшной полости, почек, рентгенологическое исследование органов брюшной полости, ЭКГ, Эхо КГ, диагностика H. pylori (быстрым уреазным, гистологическим и дыхательным уреазным методом), хромо Рн-метрия с использованием конго-красного. ФЭГДС выполнялась всем пациентам по стандартной методике на аппарате фирмы “Olympus” GIF XP-20, “Pentax” FG-24V.
Статистическую обработку полученных результатов проводили с использованием методов параметрической и непараметрической статистики. Методы дескриптивной (описательной) статистики включали в себя оценку среднего арифметического (M), средней ошибки среднего значения (m), частоты встречаемости симптомов (признаков с дискретными значениями). Для оценки межгрупповых различий применяли t-критерий Стьюдента, а при сравнении частотных величин - точный метод Фишера (ТМФ).
Результаты исследования
За период с 01.01.2005 г. по 31.12.2009 г. у 1330 детей и подростков было проведено 1646 исследований (ФЭГДС), в ходе которых у них верифицировали ЭЯП ВОПТ. Частота обнаружения эрозий и язв слизистых оболочек ВОПТ тракта была неоднородной: в 2005 году – 239 (14,5 %) случая, в 2006 году – 275 (16,7 %), в 2007 – 366 (22,3 %), в 2008 году – 357 (21,7 %); в 2009 году – 409 (24,8 %) случаях.
Анализ частоты встречаемости впервые выявленных деструктивных поражений и рецидивов заболевания представлен на рисунке 1.
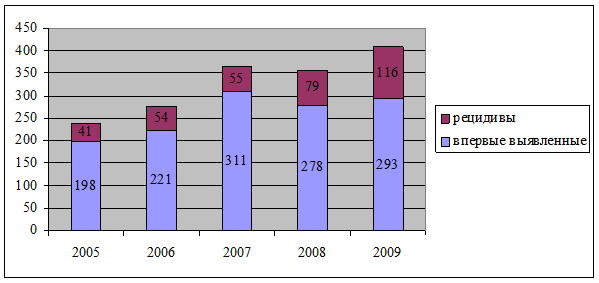
Рис. 1. Частота впервые выявленных и рецидивов заболевания
Таким образом, за 5 летний период (2005 – 2009) частота ЭЯП ВОПТ у детей и подростков РСО-Алания увеличилась с 14,5 % до 24,8 %. Обращает на себя внимание и тот факт, что ежегодно увеличивалось количество детей как с впервые выявленными эрозиями и язвами, так и с рецидивирующим течением заболевания.
В настоящем исследовании ЭЯП ВОПТ выявлялись у детей от 3 дней до 17 лет, средний возраст составил 13,3±3,5 (m=0,09). Обследованные дети были распределены в зависимости от возраста на 5 групп: I-ая группа – от 3 дней до 3 лет, II-ая группа – от 4 до 6 лет, III-я группа – от 7 до 11 лет, IV-ая группа – от 12 до 15 лет, V-ая группа – от 16 до 17 лет. Количественный состав групп исследования представлен на рисунке 2.
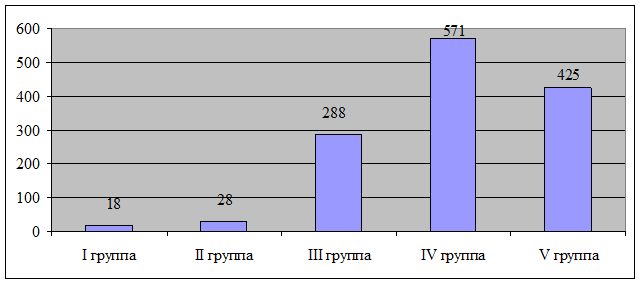
Рис. 2. Количественный состав групп исследования
Таким образом, ЭЯП ВОПТ значительно чаще выявлялись у детей в возрасте от 12 до 17 лет (75,0 %).
По половому признаку обследованные пациенты распределились следующим образом: девочек было 629 (47,3 %), мальчиков – 701 (52,7 %).
Анализ гендерных различий ЭЯП ВОПТ у детей в зависимости от возраста представлен в таблице 1.
Таблица 1. Распределение детей по половому признаку в группах исследования.
|
Группы исследования |
Пол |
Абсолютное количество, чел. |
Относительное количество, %. |
Всего (n=1330) |
|
I-ая группа (n=18) |
мальчики |
10 |
55,5 % |
18 (1,3 %) |
|
девочки |
8 |
44,5 % |
||
|
II-ая группа (n=28) |
мальчики |
15 |
53,6 % |
28 (2,1 %) |
|
девочки |
13 |
46,4 % |
||
|
III-я группа (n=288) |
мальчики |
157 |
54,5 % |
288 (21,6 %) |
|
девочки |
131 |
45,5 % |
||
|
IV-ая группа (n=571) |
мальчики |
298 |
52,2 % |
571 (43,0 %) |
|
девочки |
273 |
47,8 % |
||
|
V-ая группа (n=425) |
мальчики |
221 |
52,0 % |
425 (32,0 %) |
|
девочки |
204 |
48,0 % |
Сравнительный анализ групп исследования достоверных различий по половому признаку не обнаружил (p>0,05).
На основании этиологических факторов и данных ЭФГДС ЭЯП ВОПТ были распределены в две группы: острые и пептические. Частота встречаемости острых и пептических ЭЯП ВОПТ у пациентов групп исследования представлена в таблице 2.
Таблица 2. Частота встречаемости ЭЯП ВОПТ в группах исследований
|
Группы |
ЭЯП ВОПТ |
Абс. кол-во, чел. |
Отн. кол-во, %. |
Всего (n=1330) |
|
I-ая группа (n=18) |
острые |
17 |
94,5 % |
18 (1,3 %) |
|
пептические |
1 |
5,5 % |
||
|
II-ая группа (n=28) |
острые |
11 |
39,3 % |
28 (2,1 %) |
|
пептические |
17 |
60,7 % |
||
|
III-я группа (n=288) |
острые |
19 |
6,6 % |
288 (21,6 %) |
|
пептические |
269 |
93,4 % |
||
|
IV-ая группа (n=571) |
острые |
22 |
3,9 % |
571 (43,0 %) |
|
пептические |
549 |
96,1 % |
||
|
V-ая группа (n=425) |
острые |
14 |
3,3 % |
425 (32,0 %) |
|
пептические |
411 |
96,7 % |
Таким образом, острые эрозии и язвы достоверно чаще встречались у пациентов I-ой и II-ой групп (p<0,01), в то время как пептические язвы достоверно чаще диагностировались у пациентов III-ей, IV-ой и V-ой групп (p<0,01).
Определение H.pylori проводилось 1320 (99,2 %) из 1330 детей, вошедших в исследование, 10 (0,8 %) детей не были обследованы в силу возраста (8 детей из I-ой группы) и ряда других обстоятельств (по одному ребенку из III-ей и IV-ой групп). Обращает на себя внимание тот факт, что обследование на H.p. не было проведено у 52,9 % детей I-ой группы с острыми ЭЯП ВОПТ. Положительные результаты на носительство H.p. были получены у (89,1 %) обследованных детей. Частота обследования и выявления H.pylori у детей групп исследования представлена в таблице 3.
Таблица 3. Частота обследования и выявления H.pylori у пациентов групп исследования
|
Группа |
ЭЯП ВОПТ |
Обследованы на H. pylori |
Обнаружена H. pylori |
|
Группа I (n=18) |
Острые (n=17) |
9 (52,9 %) |
3 (33,3 %) |
|
Пептические (n=1) |
1 (100,0 %) |
1 (100,0 %) |
|
|
Группа II (n=28) |
Острые (n=11) |
11 (100,0 %) |
6 (54,5 %) |
|
Пептические (n=17) |
17 (100,0 %) |
14 (82,3 %) |
|
|
Группа III (n=288) |
Острые (n=19) |
19 (100,0 %) |
14 (73,7 %) |
|
Пептические (n=269) |
268 (99,6 %) |
246 (91,8 %) |
|
|
Группа IV (n=571) |
Острые (n=22) |
21 (95,4 %) |
17 (80,9 %) |
|
Пептические (n=549) |
549 (100,0 %) |
499 (90,9 %) |
|
|
Группа V (n=425) |
Острые (14) |
14 (100,0 %) |
13 (92,8 %) |
|
Пептические (n=411) |
411 (100, 0%) |
363 (88,3 %) |
Сравнительный анализ частоты инфицированности H.pylori между пациентами с острыми и пептическими ЭЯП ВОПТ в группах исследования определил ее высокую частоту выявляемости, при этом достоверных различий между пациентами с острыми и пептическими поражениями обнаружено не было. Полученные результаты свидетельствуют о высокой инфицированности H.pylori детского населения РСО-Алания, что, согласно литературным данным, может быть не только этиологическим фактором развития язвенной болезни желудка и двенадцатиперстной кишки, но и способствовать формированию острых язв при наличии других этиопатогенетических факторов.
Эрозивные и язвенные поражения верхних отделов пищеварительного тракта у 101 (7,6 %) пациента осложнились желудочно-кишечным кровотечением: в I-ой группе – у 12 из 18 пациентов (66,7 %), во II-ой – у 11 из 28 пациентов (39,3 %), в III-ей группе – у 20 из 288 детей (6,9 %), в IV-ой – у 32 из 571 пациента (5,6 %), в V-ой группе – у 26 из 425 больных (6,1 %). Сравнительный анализ частоты желудочно-кишечных кровотечений в группах исследования выявил, что у детей младшего возраста (I-я и II-я группы) они достоверно чаще являются осложнением ЭЯП ВОПТ, чем у детей старшего возраста (III-я, IV-я, V-я группы) (p<0,01).
Из 1330 обследованных детей лечение в условиях стационара получали 1050 (78,9 %) детей, из них в экстренном порядке госпитализировали 334 (31,8 %) ребенка, а в плановом – 716 (68,2 %) детей. В поликлинической сети обследовались и лечились 280 (21,1 %) детей.
Анализ частоты амбулаторного и стационарного лечения у детей групп исследования представлен в таблице 4.
Таблица 4. Частота амбулаторного и стационарного лечения в группах исследования
|
Группа |
Амбулаторное лечение |
Стационарное лечение |
Экстренная госпитализация |
Плановая госпитализация |
|
I-ая группа (n=18) |
0 (0,0 %) |
18 (100,0 %) |
16 (88,9 %) |
2 (11,1 %) |
|
II-ая группа (n=28) |
3 (10,7 %) |
25 (89,3 %) |
18 (72,0 %) |
7 (28,0 %) |
|
III-ая группа (n=288) |
72 (25,0 %) |
216 (75,0 %) |
78 (36,3 %) |
137 (63,7 %) |
|
IV-ая группа (n=571) |
119 (20,8 %) |
452 (79,2 %) |
134 (29,6 %) |
318 (70,4 %) |
|
V-ая группа (n=425) |
86 (20,2 %) |
339 (79,8 %) |
88 (25,9 %) |
252 (74,1 %) |
Сравнительный анализ частоты стационарного лечения у пациентов с ЭЯП ВОПТ выявил, что дети I-ой группы достоверно чаще получали стационарное лечение по сравнению с пациентами остальных групп, 100,0 % против 89,3 %, 75,0 %, 79,2 % и 79,8 %, соответственно (p<0,01).
Длительность стационарного лечения у детей в I-ой группе варьировала от 3 до 30 дней и в среднем составила 13,6±7,9 (m=1,9), во II-ой группе – от 3 до 19 дней, средняя длительность составила 11,1±4,9 (m=0,99), в III-ей группе – от 2 до 31 дня, средняя длительность – 13,1±5,4 (m=0,37), в IV-ой группе – от 2 до 39 дней, средняя длительность – 13,8±5,5 (m=0,26), в V-ой группе – от 1 до 29 дней, средняя длительность – 12,9±4,7 (m=0,26). Таким образом, анализ длительности стационарного лечения в группах исследования выявил достоверные различия только у пациентов II-ой и IV-ой групп, а также IV-ой и V-ой групп. Пациенты IV-ой группы находились в стационаре достоверно дольше, чем пациенты II-ой группы, 13,8±5,5 против 11,1±4,9 дней, соответственно (p=0,01) и пациенты V-ой группы (p=0,01).
Заключение
За 5-летний период (2005–2009) частота ЭЯП ВОПТ у детей и подростков РСО-Алания увеличилась с 14,5 % до 24,8 %. Обращает на себя внимание тот факт, что имело место увеличение количества детей как с впервые выявленными эрозиями и язвами, так и с рецидивным течением заболевания.
Среди детей с ЭЯП ВОПТ превалировали дети в возрасте от 12 до 17 лет (75,0 %). Несмотря на то, что как в общей популяции обследованных детей, так и в группах исследования отмечалось несколько большее количество мальчиков по сравнению с девочками, однако достоверных гендерных различий обнаружено не было.
Изучение частоты встречаемости острых и пептических поражений верхних отделов пищеварительного тракта выявило, что среди детей в возрасте от 3 дней до 6 лет чаще диагностировали острые эрозии и язвы, в то время как у детей от 7 до 17 лет достоверно чаще обнаруживались пептические поражения.
Носительство H.pylori было обнаружено у 89,1 %, из 99,2 % детей, обследованных на H.pylori, что свидетельствует о высокой инфицированности H.pylori детского населения РСО-Алания.
ЭЯП ВОПТ в 7,6 % случаях осложнялись желудочно-кишечными кровотечениями, при этом у детей раннего возраста и дошкольного возраста данное осложнение встречалось чаще, чем у детей старших возрастов.
Только 21,1 % детей с ЭЯП ВОПТ получали амбулаторное лечение. У 78,89 % детей общее состояние, тяжесть клинических проявлений заболевания и наличие его осложнений требовали госпитализации в плановом (68,2 %) и в экстренном (31,8 %) порядке. При этом все дети в возрасте от 3 дней до 3 лет получали стационарное лечение, а в возрасте от 4 до 6 лет – 89,3 % детей. Дети старших возрастных групп госпитализировались несколько реже – в 75,0 % (7–11 лет), 79,2 % (12–15 лет), в 79,8 % (15–16 лет).
Таким образом, привлечение внимания к проблеме роста частоты встречаемости данной патологии в детском возрасте позволит усовершенствовать систему оказания медицинской помощи детям Республики Северная Осетия-Алания как в амбулаторной сети, так и в условиях стационара.
Рецензенты:
Лазарев Владимир Валентинович, д.м.н., доцент, заведующий кафедрой детских инфекционных болезней с пропедевтикой детских болезней ГБОУ ВПО СОГМА Минздравсоцразвития России. Детская республиканская клиническая больница, МЗ РСО-А, г. Владикавказ.
Касохов Тимофей Борисович, д.м.н., профессор, заведующий кафедрой педиатрии ФПДО ГБОУ ВПО СОГМА Минздравсоцразвития России, Детская республиканская клиническая больница, МЗ РСО-А, г. Владикавказ.
Библиографическая ссылка
Караева В.Ю., Бораева Т.Т., Цветкова Л.Н., Филин В.А. ЭРОЗИВНЫЕ И ЯЗВЕННЫЕ ПОРАЖЕНИЯ ВЕРХНИХ ОТДЕЛОВ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА У ДЕТЕЙ РЕСПУБЛИКИ СЕВЕРНАЯ ОСЕТИЯ-АЛАНИЯ // Современные проблемы науки и образования. 2013. № 1. ;URL: https://science-education.ru/ru/article/view?id=8457 (дата обращения: 09.06.2026).



