Введение. Шизофрения является хроническим заболеванием, которая типично манифестирует в юношеском и в молодом возрасте. На лечение этого заболевания расходуется существенная доля бюджета здравоохранения. Антипсихотические препараты являются основным классом лекарств, используемых в лечении любой шизофрении и часто выписываются в контексте психосоциальных вмешательств. В то время как течение и исходы меняются заметно между разными индивидуумами, шизофрения обычно приводит к ухудшению профессионального и социального функционирования у этих индивидуумов и представляет огромное бремя для их семьи и окружения [1]. Это прежде всего затраты на обеспечение помощи больным. Косвенные затраты охватывают потерю трудоспособности в результате ухудшения состояния, инвалидизации и преждевременной смертности и т.д. [2].
Эпидемиологические и социально-экономические показатели шизофрении. Инцидентность шизофрении широко варьирует между странами. По данным систематического обзора из 33 стран средняя инцидентность составляет 15,2 на 100 000 и 10-90% квантилей, охватывающую пятикратный диапазон (7.7, 43.0). Шизофрения чаще развивается у мужчин, чем у женщин (среднее соотношение риска 1,4; 10-90% квантилей 0,9; 2,4), имеет большую вероятность развития у мигрантов, чем у коренных жителей (среднее соотношение риска 4,6; 10-90% квантилей 1,0; 12,8) и имеет большую вероятность развития у лиц, живущих в городах, чем у тех, кто живет в смешанных местах. Данные из 46 стран указывают на то, что средняя распространенность (соотношение лиц с расстройством на определенный момент времени или в течение определенного времени) на 1000 лиц варьировали от 4,0 до 7,2 в зависимости от используемого типа оценочных показателей. В докладе ВОЗ указывается точечная распространенность 4 на 1000 лиц. Хотя у больше 80% пациентов шизофренией родители не имеют этого заболевания, риск развития шизофрении выше у тех, чьи родители имели это заболевание. Риск для ребенка в течение всей продолжительности жизни у одного из родителей, у которого это заболевание имелось, составляет 13% и для ребенка, у обоих родителей которого была шизофрения составляет 35-40% [1].
Шизофрения налагает большое экономическое бремя (прямые и косвенные затраты) к обществу, вследствие ее распространенности, раннего начала, хронического течения, влияния на HR-QOL (КЖ-ССЗ - качество жизни, связанного с состоянием здоровья), частую повторную госпитализацию. Вследствие вариабельности рассмотренных затрат, используемой методологии и фактических различий между странами по использованию услуг, имеется широкая вариабельность по оценкам «стоимости болезни». В исследовании EPSILON, проведенном в 5 европейских странах, откорректированная средняя ежегодная стоимость услуг на 1 пациента значительно отличались между местами, в пределах от 1444 евро до 7460 евро. Суммарные годовые затраты (прямые и косвенные) только для одной Англии на лечение шизофрении были оценены в 2,6 миллиарда евро. Оценки затрат в США (2002) - 62,7 миллиардов долларов США, от 22, 7 миллиардов долларов США на прямые затраты здравоохранения (7,0 млрд. $ для амбулаторных больных, 5,0 млрд. $ CША на лекарства, 2,8 млрд.$ CША на стационарное лечение и 8,0 млрд. $ CША на длительное наблюдение (лечение). Прямые немедицинские затраты составили 9,3 млрд. $ CША. Косвенные затраты на шизофрению составили около 50% от суммарных затрат (32,4 млрд. $ CША ) и самый большой вклад в эти затраты внесла безработность (21, 6 млрд $ CША [3].
Показано, что прямые затраты на лечение шизофрении в Великобритании составляют 1,6%, в Нидерландах и Франции - 2%, в США - 2,5%, в Германии - 1,3% общего бюджета, выделенного на здравоохранение [4]. Затраты на лечение шизофрении в Российской Федерации могут достигать 40% бюджета, выделенного на лечение психических заболеваний при 15% доле таких больных в общем контингенте, охваченном психиатрической помощью [5]. Не менее 90% прямых затрат при этом приходится на наиболее ресурсоемкую больничную службу за счет высокого уровня регоспитализации и длительности больничного лечения. При этом каждая десятая госпитализация связана с социальными причинами в связи с неразвитостью внебольничных служб реабилитации и поддержки, 30% госпитализаций клинически не обоснованы (как и в общей медицине) и могут быть заменены альтернативными формами внебольничной помощи. Часто госпитализируемые пациенты (около 10% от получающих лечение) обходятся психиатрическим службам в 10 раз дороже; на них приходится треть бюджета всех больных шизофренией на участке психоневрологического диспансера. При этом на лекарственное обеспечение при использовании типичных нейролептиков в качестве препаратов первого выбора приходится до 25% медицинских затрат, а доля больных, получающих современные атипичные антипсихотики, не превышает 10%. Проводимая нерациональная лекарственная терапия удорожает лечение без прироста её безопасности и эффективности [5].
Непрямые затраты, связанные с шизофренией, могут превышать прямые расходы в 9 раз, что характерно практически для всех психических расстройств, за исключением геронтологических заболеваний [5].
Всесторонняя оценка новых схем лечения должна включать не только затраты на лечение болезни, но также и затраты на лечение побочных эффектов и сопутствующих заболеваний, связанных с новыми препаратами. Основными затратоопределяющими факторами при шизофрении являются рецидив и повторная госпитализация. В сравнительном исследовании, проведенном в Великобритании, среднее значение на услуги для пациентов с рецидивом выявлены как более чем в 4 раза превышающие таковые в группе без рецидива (против 1899 евро; P < 0,005; год затрат 1998-1999. Австралийский обзор также выявил, что расходы на психиатрическую больницу доминировали в затратах, связанных с шизофренией в сравнении с 46% суммарных расходов. Две экспертные комиссии, Национальный институт по клиническому мастерству и Трибуна шизофрении Нидерландов в последнее время рекомендовали, чтобы лечение шизофрении должно концентрироваться на увеличении комплаентности, a также на снижении побочных эффектов [3].
Пожизненный характер шизофрении требует долгосрочной стратегии менеджмента, которая включает сочетание фармакологических, психосоциальных и психотерапевтических вмешательств, адресованных на клинические, эмоциальные и социальные нужды всех пациентов [6]. В настоящее время большинство клиницистов признают, что выбор терапии должен быть основан на реальных клинических свидетельствах и быть наглядно затратоэффективным. Это делает необходимым использование экономического моделирования для анализа сравнительной затратоэффективности различных вариантов эффективности менеджмента пациентов. Широко признано, что экономические модели, разработанные в контексте лечения и использования ресурсов в пределах одной страны, неспособны соответствовать потребности в информации по фармакоэкономике принимающих решение лиц в других странах. Поэтому экономические модели должны разрабатываться приспособленными к специфическим особенностям системы здравоохранения каждой страны. Перспектива, применяемая в экономических оценках и в моделировании, имеет значительную практическую ценность. Организация системы здравоохранения имеет основное влияние на то, как размещаются ресурсы и кто несет ответственность за финансирование служб психического здоровья и лечение. Модель затратоэффективности сравнивает затраты и последствия альтернативных лечений, чтобы определить, какое лечение достигает указанной цели исхода по наименьшей стоимости. Сегодня в наличии аналитиков по фармакоэкономике имеются более гибкие модели экономических оценок (в отличие от модели Маркова, который фиксирован к длине цикла и позволяющий проводить только один переход за один цикл), такие как Симуляция дискретных событий (DES) и модели анализа (принятия) решений.
Благодаря прогрессу в фармакологических, психосоциальных и психотерапевтических разработках в лечении шизофрении, мрачная концептуализация шизофрении как хронического дегенеративного заболевания с неизменно плохим исходом все больше и больше подвергается сомнению. Эта измененная точка зрения делает необходимым разработку нового и четко приспособленного к практике определения достижимых результатов лечения у пациентов с диагнозом шизофрении [6].
Шизофрения относится к первой десятке ведущих причин инвалидности в мире. Так, в Отчете ВОЗ о состоянии здоровья населения в мире шизофрения входит в восьмерку заболеваний с самым высоким показателем инвалидизации за год жизни в возрастной группе
15-44 года [4]. Более 60% больных шизофренией трудоспособного возраста являются инвалидами, в РФ эта цифра может достигать 265 тыс. чел. [5].
Сопутствующие соматические заболевания (сердечно-сосудистые, диабет II типа и т.д.), а также суицидальные тенденции (риск суицида составляет 9-13%) значительно сокращают продолжительность жизни больных шизофренией, которая в среднем на 10 лет меньше, чем в популяции [5].
Таким образом, шизофрения налагает большое экономическое бремя (прямые и косвенные затраты) к обществу вследствие ее распространенности, рaннего начала, хронического течения, влияния на качество жизни и частую потребность в госпитализации. Кроме того, шизофрения крайне неблагоприятно влияет как на показатели здравоохранения, вызывая рост смертности и инвалидизации пациентов, так и на социальные индикаторы, приводя к повышению частоты суицидальных явлений, проявлений насилия и агрессивности, вплоть до совершения преступных действий [7]. В связи с вышеизложенным, научно продуманная рациональная и фармакоэкономически обоснованная лекарственная терапия шизофрении позволит решить актуальную проблему снижения прямых и непрямых затрат на лечение данного заболевания и тем самым улучшить социальные параметры и показатели охраны психического здоровья населения РК.
Современное состояние рациональной психофармакотерапии шизофрении. Не вызывает сомнения, что успехи, достигнутые в настоящее время в области фармакотерапии шизофрении, определяются развитием фундаментальной нейро- и психофармакологии. Именно благодаря изучению глубинных механизмов, лежащих в основе возникновения данного заболевания, в очень короткий промежуток времени стало возможным появление в клинической практике атипичных антипсихотиков нового поколения, таких как рисперидон (1993 г.), оланзапин, сертиндол (1996 г.), кветиапин (1997 г.). Со времени введения атипичных антипсихотических средств фармакологическое лечение шизофрении претерпело большой сдвиг. Ввиду их хорошей эффективности и благоприятного профиля переносимости, атипичные антипсихотические средства сейчас показаны в качестве препаратов выбора для лиц со свежедиагностированной шизофренией. Эта позиция подтверждается несколькими международными консенсусными руководствами по лечению, такими как руководства Американской психиатрической ассоциации, Национального института по клиническому мастерству и Национального института психического здоровья.
Необходимо отметить, что спектр атипичных антипсихотических средств в ближайшее время может существенно расшириться, о чем свидетельствует не только появление таких препаратов, как зипразидон и арипипразол, но и нахождение на продвинутых стадиях клинических испытаний большого количества препаратов данного класса. Критической точкой клинического менеджмента является надлежащий выбор антипсихотика. Антипсихотический препарат формирует краеугольный камень лечения острого, фазы стабилизации и стабильной фазы шизофрении.
Типичные антипсихотические лекарства обычно не рекомендуются в качестве препаратов первой линии; однако их использование рекомендуется у пациентов, в прошлом успешно леченых этими препаратами без существенных побочных эффектов, у пациентов с предпочтением этого препарата и у пациентов нечувствительных к действию атипичных антипсихотиков. Традиционные антипсихотики, обладают антагонистическим действием в отношении дофаминовых D2-рецепторов и являются наиболее эффективными препаратами при лечении психотических симптомов, однако их прием ассоциирован с выраженными неврологическими побочными эффектами, такими как экстрапирамидные расстройства, поздняя дискинезия, а также нейроэндокринными, антихолинергическими и антиадренергическими нарушениями.
Атипичные антипсихотические препараты отличаются от типичных по степени связывания с рецепторами и по клиническим параметрам. Их терапевтические эффекты могут быть отнесены к центральному антагонизму как серотониновых, так и дофаминовых рецепторов и к их относительно низкому сродству к рецепторам Д2. Каждый из препаратов имеет различное сродство к адренергическим, холинергическим и гистаминергическим рецепторам.
Клозапин был первым разработанным атипичным антипсихотическим средством, но в настоящее время ограничен в применении у пациентов с резистентной к лечению шизофренией (США) или у невосприимчивых на типичные препараты или плохо переносящих их (Великобритания) [1]. Несмотря на большую эффективность клозапина по сравнению с типичными лекарствами и на низкий риск развития экстрапирамидных нарушений, его клиническое значение ограничено потенциально угрожающим жизни агранулоцитозом, требующим гематологического контроля (дорогостоящий и неудобный мониторинг).
Несмотря на то, что население развитых стран в течение многих лет лечилось пероральными формами по поводу большинства заболеваний, практически каждый пациент по сей день сталкивается с трудностями в точном соблюдении предписанного режима терапии. Так, в исследованиях комплаенса при терапии хронических заболеваний степень соблюдения рекомендованного режима лечения составляет лишь 25% для больных сахарным диабетом, 67% для больных ревматоидным артритом и 53% для пациентов с АГ [8]. Большинство больных шизофренией занимают среднюю позицию - пропускают прием препарата или проводят «лекарственные выходные» различной длительности (частичный нонкомплайенс). Парциальное соблюдение режима терапии является серьезной проблемой, особенно при шизофрении.
В 2005 г. в Казахстане с целью количественной оценки соблюдения режима терапии пациентами, получающими пероральные антипсихотические препараты, среди психиатров большинства областей страны было проведено анкетирование (было роздано 1399 анкет). Исследование показало, что преобладающая доля пациентов с психическими нарушениями, находящиеся на амбулаторном лечении, имеют предпосылки и нарушают регулярность режима лечения. Сравнение полученных данных с европейскими позволяет сделать вывод о наличии сходных проблем в соблюдении режима терапии больными шизофренией [9].
Ряд авторов отмечают, что 20-60% больных шизофренией не придерживаются предписанной им схемы лечения нейролептиками [10-13]. Высокая частота обострений, госпитализаций и суицидального поведения связана с отсутствием терапии шизофрении. Отмечено, что пролонгированные инъекционные препараты улучшат приверженность пациентов к лечению и имеют безусловно значительные преимущества. Имеется большая база данных, подтверждающая тот факт, что высокая комплаентность к лечению может позволить значительно снизить частоту рецидивов шизофрении [14]. Имеются убедительные доказательства того, что нейролептики-депо улучшают соблюдение режима и схемы лечения и снижают частоту рецидивов и госпитализаций [15-19].
Существующие рекомендации по лечению больных шизофренией, например, «Стандарты оказания помощи больным шизофренией» опубликованные Московским научно-исследовательским институтом психиатрии Росздрава (2006 г.) [5], Американской ассоциацией психиатров [20], Группой изучения исходов у больных шизофренией (PORT) [21] и Техасским проектом изучения алгоритмов назначения лекарственных средств (TMAP) [22] настоятельно рекомендуют практическим врачам рассматривать назначение препаратов депо формы пациентам, не соблюдающих схему лечения препаратами для приема внутрь.
Тем не менее, применение атипичных антипсихотиков, в том числе и форм пролонгированного действия, ограничено их относительно высокой стоимостью по сравнению с традиционными препаратами. В ходе многочисленных зарубежных исследований фармакоэкономической эффективности атипичных антипсихотиков, основанных на результатах проспективных, рандомизированных и контролируемых клинических исследований, показано, что применение данного класса препаратов является экономически эффективным не только за счет снижения частоты рецидивов и повторных госпитализаций пациентов с шизофренией, но и вследствие улучшения социального функционирования таких больных [5].
В настоящем исследовании представлена сравнительная фармакоэкономическая оценка использования атипичных антипсихотических средств с целью обозначения конкретных лекарств, эффективных как в клиническом, так и в экономическом аспекте при лечении больных шизофренией.
Методы исследования. Фармакоэкономические модели, которые сравнивают пролонгированный рисперидон с другими стратегиями лечения сейчас применяются по всему миру (США, Канада, Германия, Нидерланды, Франция, Бельгия, Австралия, Новая Зеландия, Португалия, Италия). Эти модели используют DES (Симуляция дискретных событий), или вариации анализа решений. DES- моделирование было использовано для исследования комплаентности к лекарству и оценки затратоэффективности вмешательств при шизофрении в Великобритании. В этой модели сценарий основного случая (когда пациенты начинают лечение с традиционного препарата, переключаются на атипичные средства в случае неудовлетворительного результата и переключаются на клозапин в случае вторичного неудовлетворительного результата) был в сравнении со сценарием, в котором сделано допущение, что пациенты на 20% более комплаентны в каждом месте во время лечения относительно базового случая. На протяжении 5-летнего временного горизонта симулировалось влияние переменных на конечные целевые результаты. Модель выявила, что 20% повышение комплаентности приведет к профилактике 0,55 психотических эпизодов и сэкономит 16 147 евро на пациента на протяжении периода в 5 лет. Применяя DES методологию, канадские, немецкие, датские, португальские, итальянские модели изучили выгоды и затраты трех стратегий лечения, начиная или с пролонгированного рисперидона, традиционного депо, или с перорального атипичного препарата. В таблице 1 представлено сравнение ключевых параметров, используемых в различных моделях.
Таблица 1
Ключевые параметры, используемые в различных моделях
|
Германская |
Датская |
Канадская |
Португальская |
Итальянская |
|
|
Временной интервал |
5 лет |
||||
|
Модель |
Симуляция |
||||
|
Выборка |
Проживающие в сообществе или в приютах; анализ подгрупп по тяжести заболевания и некомплаентности |
Проживающие в сообществе, некомплаентные |
Проживающие в сообществе или находящиеся в стационаре, некомплаентнтные |
Проживающие в сообществе; анализ подгрупп высокого риска, некомплаентнтных |
Проживающие в сообществе; свежедиагностированные |
|
Перспектива |
Основные плательщики с третьей стороны |
Плательщики с третьей стороны |
Канадская аудитория плательщиков |
Португальская национальная система здравоохранения |
Итальянская национальная система здравоохранения |
|
Измерения исходов |
Количество и длительность психотических эпизодов, QALY, кумулятивное количество рецидивов, кумулятивные расходы |
Количество и длительность психотических эпизодов, кумулятивные баллы ШОПиНС, кумулятивные расходы |
Количество и длительность психотических эпизодов, кумулятивное количество рецидивов, среднее ШОПиНС во время и между рецидивами, кумулятивные расходы |
Количество и длительность психотических эпизодов, кумулятивные баллы ШОПиНС, кумулятивные расходы |
Количество и длительность психотических эпизодов, кумулятивные баллы ШОПиНС, кумулятивные расходы |
ШОПиНС - шкала оценки позитивных и негативных симптомов для шизофрении; QALY - годы жизни с урегулированным качеством
В таблице 2 представлены стратегии лечения при DES-моделировании для пролонгированного рисперидона.
Таблица 2
Стратегии лечения, использованные в моделях симуляции дискретных событий затратоэффективности для пролонгированного рисперидона
|
Сценарий 1 |
Сценарий 2 |
Сценарий 3 |
|
|
Германская и датская модели Препарат 1 линии Первое переключение Второе переключение |
Галоперидол депо Оланзапин Клозапин |
Пролонгир. Рисперидон Оланзапин Клозапин |
Оланзапин Перор. Рисперидон Клозапин |
|
Канадская модель Препарат 1 линии Первое переключение Второе переключение |
Галоперидол депо Оланзапин Клозапин |
Пролонгир. Рисперидон Оланзапин Клозапин |
Перор. Рисперидон Оланзапин Клозапин |
|
Португальская модель Препарат 1 линии Первое переключение Второе переключение |
Галоперидол депо Оланзапин Перор. рисперидон |
Пролонгир. Рисперидон Оланзапин Галоперидол |
Перор. Рисперидон Оланзапин Галоперидол |
|
Итальянская модель Препарат 1 линии Первое переключение Второе переключение |
Оланзапин Перор. Рисперидон Клозапин |
Пролонгир. Рисперидон Оланзапин Клозапин |
Германская и канадская модели включали анализы подгрупп высокого риска некомплаентных пациентов. В немецкой модели пролонгированного рисперидона предупреждено
0,23 и 0,49 рецидивов и сэкономлено 2017 евро и 6096 евро на пациента (год затрат - 2004) в сравнении с традиционными депо и пероральными атипичными антипсихотическими средствами, соответственно. Использование канадской модели предупредило 0,28 и 0,54 рецидивов и экономия составила 6908 и 13 130 канадских долларов (2003 г.).
В исследовании рассмотрены группы пациентов больных хронической шизофренией, ранее перенесших рецидив, потребовавший госпитализации. Сравниваемыми препаратами были рисперидон для приема внутрь (Рисполепт®), зипрасидон (Зелдокс®, фирмы Пфайзер) и рисперидон ПДИ (Рисполепт® КонстаTM, фирмы Янссен-Силаг), оланзапин для приема внутрь (Зипрекса®, фирмы Эли Лилли), кветиапин для приема внутрь (Сероквель, фирмы АстраЗенека), Данные литературы свидетельствуют о значительно более высокой клинической эффективности атипичных антипсихотиков по отношению к типичным препаратам (см. таблицу 2). В связи с этим из препаратов сравнения был исключен галоперидол и другие типичные антипсихотики.
Первым шагом в исследовании явилось построение так называемого «дерева» решений или модели принятия решений. На рис.1 показана схема модели принятия решений. Для клинико-экономического анализа использовались значения клинических параметров (показатели комплаентности, эффективности, переносимости, частота рецидивов и неблагоприятных событий, а также сопутствующая терапия). Эти данные получены из результатов опубликованных рандомизированных клинических исследований [23, 24]. Также учитывались результаты проведенных эпидемиологических и фармакоэкономических исследований [2, 9, 25-33].
Длительность цикла терапии в модели лечения хронической шизофрении составила 12 месяцев. В данной модели целевой аудиторией являлись казахстанские плательщики системы здравоохранения. В экономическую оценку были включены все прямые медицинские затраты на лечение шизофрении.
Данные были проанализированы, затем на основании усредненных розничных цен в аптеках г. Алматы по состоянию на 01.06.2007 г., прейскурантов на оказываемые медицинские услуги ряда учреждений здравоохранения г. Алматы [34, 35] рассчитывалась средняя стоимость затрат на лечение шизофрении.
Клинико-экономический анализ проведен с максимальным учетом всех возможных прямых расходов на лечение. Приведены данные, рассчитанные на основании результатов привычной реальной клинической практики, так и присутствуют модельные расчеты.
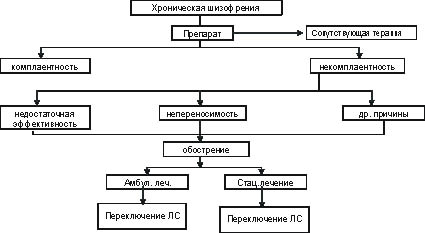
Рис. 1. Модель анализа решений для экономической оценки антипсихотиков в лечении больных хронической шизофренией
Клинико-экономический анализ
В табл. 3 перечислены основные показатели комплаентности в течение 12 месяцев лечения атипичными антипсихотиками [23, 24, 30].
Таблица 3
Показатели соблюдения и несоблюдения режима лечения
|
МНН
(Торговое |
Параметр |
Продолжительность |
Источник данных |
|
|
Комплаентны, % |
Некомплаентны, % |
|||
|
Оланзапин |
36 |
64 |
9,2 |
[24] |
|
Кветиапин |
18 |
82 |
4,6 |
[24] |
|
Рисперидон |
21 |
79 |
4,8 |
[24] |
|
Зипрасидон |
26 |
74 |
3,5 |
[24] |
|
Рисперидон ПДИ |
74 |
26 |
11,6 |
[23] |
Данные о продолжительности рецидивов, требовавших госпитализацию, получали из казахстанских публикаций эпидемиологических исследований (данные Республиканского научно-практического центра психиатрии, психотерапии и наркологии, кафедры психиатрии, психотерапии и наркологии АГИУВ, кафедры психиатрии, психотерапии и наркологии КазНМУ им. С.Д. Асфендиярова). По исследованиям была рассчитана средняя продолжительность пребывания в стационаре (таблица 4). Данные по рецидивам, не требовавшим госпитализации в доступной литературе не найдены, потому было использовано мнение клинических экспертов.
Таблица 4
Длительность рецидива (обострения)
|
Параметр |
Количество дней |
Источник данных |
|
Эпизоды, требующие госпитализации |
61,3 |
[26, 27, 28, 29] |
|
Эпизоды, не требующие госпитализации |
5,0 |
Группа клинических экспертов |
В таблице 5 приведены данные о вероятной частоте стационарного и амбулаторного лечения при обострении шизофрении.
Таблица 5
Частота госпитализации или амбулаторного лечения шизофрении в случае обострения
|
МНН (Торговое наименование) |
Госпитализация, % |
Амбулаторно, % |
Источник данных |
|
Оланзапин (Зипрекса®) |
11 |
89 |
[24] |
|
Кветиапин (Сероквель) |
20 |
80 |
[24] |
|
Рисперидон (Рисполепт®) |
15 |
85 |
[24] |
|
Зипрасидон (Зелдокс®) |
18 |
82 |
[24] |
|
Рисперидон ПДИ (Рисполепт® КонстаTM) |
4,9 |
95,1 |
[36] |
В таблице 6 представлена частота назначения сопутствующей терапии при применении рассматриваемых атипичных антипсихотиков.
Таблица 6
Характер и частота назначения сопутствующей (коррекционной) терапии при лечении шизофрении антипсихотиками
|
МНН (Торговое наименование) |
Сопутствующая терапия, % назначения |
Источник данных |
|
1 |
2 |
3 |
|
Оланзапин (Зипрекса®) |
Препараты лития -1% Противоэпилептические - 4% Антидепрессанты - 14% Снотворные, седативные - 3% Анксиолитики - 15% Антихолинергические - 8% Антидиабетические per os, инсулин - 2% Статины - 1% |
[24] |
|
Кветиапин (Сероквель) |
Препараты лития - 1% Противоэпилептические - 3% Антидепрессанты - 8% Снотворные, седативные - 4% Анксиолитики - 14% Антихолинергические - 3% Антидиабетические per os, инсулин - 2% Статины - 4% |
[24] |
|
Рисперидон (Рисполепт®) |
Препараты лития -1% Противоэпилептические - 4% Антидепрессанты - 16% Снотворные, седативные - 9% Анксиолитики - 10% Антихолинергические - 9% Антидиабетические per os, инсулин - 2% Статины - 3% |
[24] |
|
Зипрасидон (Зелдокс®) |
Препараты лития -1% Противоэпилептические - 3% Антидепрессанты - 12% Снотворные, седативные - 7% Анксиолитики - 9% Антихолинергические - 7% Антидиабетические per os, инсулин - 4% Статины - 4% |
[24] |
|
Рисперидон ПДИ (Рисполепт® КонстаTM) |
Препараты лития -1% Противоэпилептические - 4% Антидепрессанты - 16% Снотворные, седативные - 9% Анксиолитики - 10% Антихолинергические - 9% Антидиабетические per os, инсулин - 2% Статины - 3% |
В таблице 7 представлены усредненные фармакоэкономические расчеты, включающие обследования и консультации на одного пациента перед госпитализацией. Данные о стоимости пребывания в круглосуточном и дневном стационаре указаны в таблице 8.
Таблица 7
Стоимость обследований и консультаций перед госпитализацией в расчете на одного пациента [прейскуранты цен 34, 35, 37]
|
Обследования и консультации |
Стоимость, тенге |
|
Лабораторные методы |
7621, 40 |
|
Инструментальные методы |
3513,16 |
|
Консультации |
3533,07 |
|
Итого |
14667, 63 |
Таблица 8
Стоимость стационарного лечения [34]
|
Наименование программ |
Стоимость пребывания (1 день), тенге |
|
Лечение в круглосуточном стационаре с уходом |
1391, 37 |
|
Лечение в дневном стационаре |
541,58 |
Фармакоэкономические расчеты стоимости сравниваемых лекарственных средств для терапии шизофрении и перепаратов для коррекции побочных эффектов. На основании усредненных розничных цен в аптеках г. Алматы по состоянию на 01.06.2007 г. [38] была рассчитана средняя стоимость 1 мг препаратов (табл. 9).
Для расчета средней суточной стоимости лечения были использованы средние дозы препаратов, используемых в исследовании CATIE [24] и других [10, 30, 1]. Результаты расчета представлены в таблице 10.
Таблица 9
Средняя розничная стоимость сравниваемых антипсихотиков [34]
|
Наименование |
Ср. розничная цена, тенге |
Стоимость 1 мг, тенге |
|
Оланзапин (Зипрекса® тб п/о 10 мг бл №7x4) |
21079,00 |
75,30 |
|
Кветиапин (Сероквель тб п/о 200 мг бл №10x6) |
24137,99 |
2,03 |
|
Рисперидон (Рисполепт® тб п/о 4 мг бл №10x2) |
11986,43 |
149,84 |
|
Зипрасидон (Зелдокс® капс 60 мг бл №10x3) |
14754,99 |
8,23 |
|
Рисперидон ПДИ (Рисполепт® КонстаTM пор д/сусп в/м пролонг. 25 мг фл №1) |
25059,30 |
1002,38 |
|
Рисперидон ПДИ (Рисполепт® КонстаTM пор д/сусп в/м пролонг. 37,5 мг фл №1) |
36457,18 |
972,20 |
|
Рисперидон ПДИ (Рисполепт® КонстаTM пор д/сусп в/м пролонг. 50 мг фл №1) |
46170,38 |
923,39 |
Таблица 10
Средняя дозировка и цена сравниваемых антипсихотиков в сутки
|
МНН
(Торговое |
Средняя суточная доза, мг |
Средняя стоимость в сутки, тенге |
Допущения [Источник данных] |
|
1 |
2 |
3 |
4 |
|
Оланзапин (Зипрекса®) |
20,1 |
1513,60 |
Назначается 1 раз в день в средней дозе 10-15 мг/сут (низкие дозы - 5-10 мг/сут, высокие - 15-20 мг/сут) [24]. |
|
Кветиапин (Сероквель) |
543,4 |
1105,25 |
Назначается 2 раза в день в средней дозе 300-600 мг/сут (низкие дозы - 100-300 мг/сут, высокие - 600-800 мг/сут) [24]. |
|
1 |
2 |
3 |
4 |
|
Рисперидон (Рисполепт®) |
3,9 |
584,43 |
Назначается 1 раз в день [24]. |
|
Зипрасидон (Зелдокс®) |
112,8 |
928,40 |
Назначается 2 раза в день [24]. |
|
Рисперидон ПДИ (Рисполепт® Конста) |
31,86 (за ½ мес.) или 1,05 в сут.*** |
31489,26 (в мес.)* или 1035,16 в сут.*** |
Назначают с 14-дневным интервалом. Допущение: 60% пациентов получают в дозе 25 мг, 25% в дозе 37,5 мг и 15% в дозе 50 мг в сутки** [10, 30, 31]. |
* - к стоимости каждой инъекций ПДИ была добавлена стоимость введения препарата, равная 206,89 тенге х 2 раза в мес. = 413,78 тенге [34]. Эта стоимость инъекции является дополнительной издержкой назначения инъекции больным шизофренией, получающим лекарственные формы ПДИ; ** - мнение экспертов; *** - при 30,42 суток в месяце.
Как правило, проведение антипсихотической терапии сопровождается определенными побочными эффектами, требующими адекватной коррекции. Была также рассчитана стоимость лечения этими дополнительными препаратами. Было смоделирована ситуация, что коррекционная терапия назначалась как комплаентным, так и некомплаентым больным на весь временной период анализа - 12 мес. При этом были предположения и варианты использования разных препаратов под торговыми наименованиями в минимальных дозах.
На основании усредненных розничных цен в аптеках г. Алматы по состоянию на 01.06.2007 г. [34] была рассчитана средняя стоимость 1 мг препаратов для сопутствующей терапии и стоимость лечения в сутки. Результаты анализа представлены в таблице 11.
В случае непереносимости, недостаточной эффективности или вследствие других причин производится замена используемого атипичного антипсихотика на другой препарат, при этом терапия антипсихотиком предыдущей линии отменяется. Нами сделано допущение о том, что препаратом замены будет клозапин (Азалептин таб. 100 мг фл. №50, Россия, фирма Органика) в среднесуточной дозе 0,2 гр. стоимостью 199 руб. за 1 уп., 0,04 руб. за 1 мг или 7,96 руб. за среднесуточную дозу [34].
Таблица 11
Стоимость сопутствующей терапии [24, 34]
|
Группа препаратов |
Допущения относительно |
Средняя стоимость 1 уп., тенге |
Средняя |
Средняя стоимость |
|
1 |
2 |
3 |
4 |
5 |
|
Препараты лития |
Седалит таб. 300 мг блистер №10x5, Россия, Фармстандарт-Окт. (ср. сут доза 600 мг) |
341 |
0,0227 |
13,62 |
|
Противоэпилептические средства |
Депакин хроно 500 мг. таб. п/о флакон №30, Франция, Санофи Винтроп (ср. сут доза 1 г) |
1958 |
0,09 |
94,60 |
|
Антидепрессанты |
Амитриптилин таб. п/о 25мг №50, Россия, АЛСИ Фарма |
104 |
0,0832 |
12,48 |
|
Снотворные, |
Имован таб. 7,5мг блистер №5x4, Франция, Рон-Пуленк Рорер (3,75 мг в сут.) |
1230 |
8,18 |
30,69 |
|
Анксиолитики |
Клоназепам таб. 0,5мг блистер №30, Польша, Тархом.ФЗ |
218 |
14,47 |
14,47 |
|
Антихолинергические |
Акинетон таб. 2 мг блистер №100, Германия, Кнолль |
1064 |
5,29 |
31,78 |
|
Пероральные антидиабетические препараты, инсулин |
Актрапид НМ пенфил/амп. 100МЕ/мл 3мл №5, Дания, Ново Нордиск |
5440 |
- |
181,30 |
|
Манинил таб. 5мг флакон №120, Германия, Берлин-Хеми (ср. доза 10 мг/сут.) |
416 |
0,70 |
7,09 |
|
|
Статины |
Симвагексал таб. п/о 20 мг |
1277 |
2,12 |
85,14 |
Схемы фармакоэкономического анализа сравниваемых препаратов. На рис. 2-6 представлены схемы экономического анализа атипичных антипсихотиков из расчета 12 мес. лечения для 100 больных. В табл. 12-16 показаны результаты исследования для каждого рассматриваемого препарата.
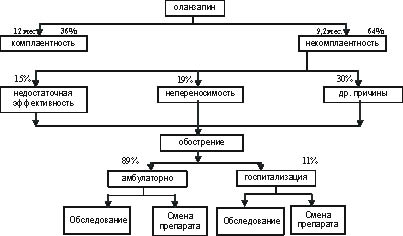
Рис. 2. Схема фармакоэкономического анализа: оланзапин
Таблица 12
Результаты клинико-экономического анализа оланзапина
|
Показатели |
Стоимость |
|
Стоимость лечения комплаентных пациентов |
19 888 704,00 тенге |
|
Стоимость сопутствующей терапии в год |
581 174,86 тенге |
|
Стоимость лечения некомплаентных пациентов |
27 110 537,62 тенге |
|
Стоимость лечения после замены оланзапина на клозапин |
205 244,44 тенге |
|
Стоимость обследований перед госпитализацией и самой госпитализации |
754 647,09 тенге |
|
Стоимость обследований перед амбулаторным лечением и наблюдение в дневном стационаре |
989 711,91 тенге |
|
СУММА на 100 больных (12 мес. терапии) |
49 530 019,99 тенге |
|
Эффективность (комплаентность), % |
36 |
|
Показатель «стоимость-эффективность» |
1 375 833, 87 тенге |
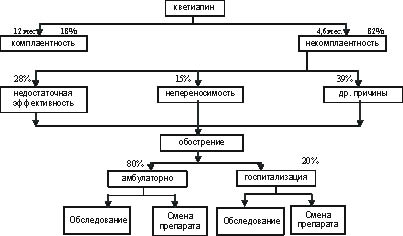
Рис. 3. Схема фармакоэкономического анализа кветиапина
Таблица 13
Результаты клинико-экономического анализа кветиапина
|
Показатель |
Стоимость |
|
Стоимость лечения комплаентных пациентов |
7 261 552,28 тенге |
|
Стоимость сопутствующей терапии в год |
560 440,19 тенге |
|
Стоимость лечения некомплаентных пациентов |
12 682 211,56 тенге |
|
Стоимость смены кветиапина на клозапин |
694 990,67 тенге |
|
Стоимость обследований перед госпитализацией и самой госпитализации |
1 757 984,76 тенге |
|
Стоимость обследований перед амбулаторным лечением и наблюдение в дневном стационаре |
1 139 836,77 тенге |
|
СУММА на 100 больных (12 мес. терапии) |
24 097 016, 26 тенге |
|
Эффективность (комплаентность), % |
18 |
|
Показатель «стоимость-эффективность» |
1 338 723,10 тенге |
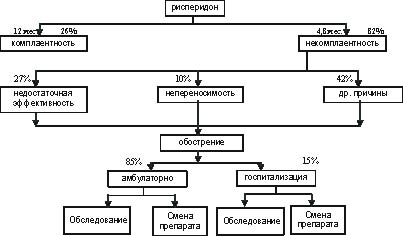
Рис. 4. Схема фармакоэкономического анализа рисперидона для приема внутрь
Таблица 14
Результаты клинико-экономического анализа рисперидона для приема внутрь
|
Показатель |
Стоимость |
|
Стоимость лечения комплаентных пациентов |
5 546 324,21 тенге |
|
Стоимость сопутствующей терапии в год |
704 857,74 тенге |
|
Стоимость лечения некомплаентных пациентов |
6 314 968,79 тенге |
|
Стоимость смены рисперидона на клозапин |
610 235,74 тенге |
|
Стоимость обследований перед госпитализацией и самой госпитализации |
1 189 855,52 тенге |
|
Стоимость обследований перед амбулаторным лечением и наблюдение в дневном стационаре |
1 092 922,73 тенге |
|
СУММА на 100 больных (12 мес. терапии) |
15 459 164,76 тенге |
|
Эффективность (комплаентность), % |
26 |
|
Показатель «стоимость-эффективность» |
594 583,27 тенге |
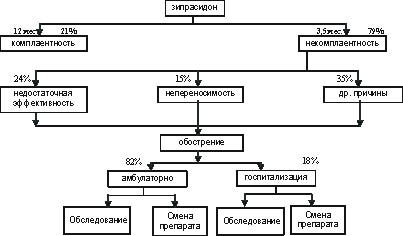
Рис. 5. Схема фармакоэкономического анализа зипрасидона
Таблица 15
Результаты клинико-экономического анализа зипрасидона
|
Показатель |
Стоимость |
|
Стоимость лечения комплаентных пациентов |
5 546 324,21 тенге |
|
Стоимость сопутствующей терапии в год |
704 857,74 тенге |
|
Стоимость лечения некомплаентных пациентов |
6 314 968,79 тенге |
|
Стоимость смены рисперидона на клозапин |
610 235,74 тенге |
|
Стоимость обследований перед госпитализацией и самой госпитализации |
1 189 855,52 тенге |
|
Стоимость обследований перед амбулаторным лечением и наблюдение в дневном стационаре |
1 092 922,73 тенге |
|
СУММА на 100 больных (12 мес. терапии) |
15 459 164,76 тенге |
|
Эффективность (комплаентность), % |
26 |
|
Показатель «стоимость-эффективность» |
594 583,27 тенге |
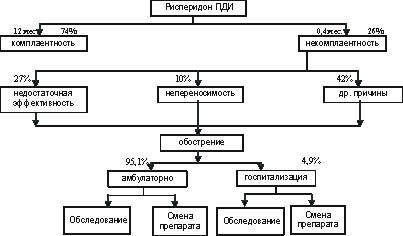
Рис. 6. Схема фармакоэкономического анализа рисперидона ПДИ
Таблица 16
Результаты клинико-экономического анализа рисперидона ПДИ
|
Показатель |
Стоимость |
|
Стоимость лечения комплаентных пациентов |
27 959 685,10 тенге |
|
Стоимость сопутствующей терапии в год |
704 857,74 тенге |
|
Стоимость лечения некомплаентных пациентов |
327 491,67 тенге |
|
Стоимость смены рисперидона на клозапин |
345 433,74 тенге |
|
Стоимость обследований перед госпитализацией и самой госпитализации |
136 565,41 тенге |
|
Стоимость обследований перед амбулаторным лечением и наблюдение в дневном стационаре |
429 628,12 тенге |
|
СУММА на 100 больных (12 мес. терапии) |
29 903 661,75 тенге |
|
Эффективность (комплаентность), % |
74 |
|
Показатель «стоимость-эффективность» |
404 103,52 тенге |
Результаты
В табл. 17 представлены обобщенные результаты разработанных моделей лечения шизофрении, по данным исследования CATIE [24] и др. [23, 37], рассчитанные для 100 пациентов и 12-месячного периода проведения терапии.
Проведенный анализ показывает, что Рисполепт® КонстаTM представляет собой наиболее фармакоэкономически эффективный вариант лечения больных шизофренией, ранее перенесших рецидивы, требовавшие госпитализации.
Таблица 17
Результаты сравнительного фармакоэкономического анализа атипичных антипсихотиков
|
Показатель |
ОЛА |
КВЕ |
ЗИП |
РИС per os |
РИС ПДИ |
|
1 |
2 |
3 |
4 |
5 |
6 |
|
Стоимость лечения |
19 888 704,00тенге |
7 261 552,28тенге |
7 116 219,72тенге |
5 546 324,21тенге |
27 959 685,10тенге |
|
Стоимость сопутствующей |
581 174,86 тенге |
560 440,19 тенге |
769 806,79тенге |
704 857,74тенге |
704 857,74тенге |
|
Стоимость лечения |
27 110 537,62тенге |
12 682 211,56тенге |
7 808 930,11тенге |
6 314 968,79тенге |
327 491,67тенге |
|
Стоимость смены |
205 244,44 тенге |
694 990,67 тенге |
769 094,02тенге |
610 235,74тенге |
345 433,74тенге |
|
Стоимость обследований перед госпитализацией и самой |
754 647,09 тенге |
1 757 984,76тенге |
1 524 301,43тенге |
1 189 855,52тенге |
136 565,41 |
|
Стоимость обследований перед амбулаторным лечением |
989 711,91 тенге |
1 139 836,77тенге |
1 125 588,78тенге |
1 092 922,73тенге |
429 628,12тенге |
|
СУММА на 100 больных |
49 530 019,99тенге |
24 097 016,26тенге |
19 113 940,87тенге |
15 459 164,76тенге |
29 903 661,75тенге |
|
Эффективность |
36 |
18 |
21 |
26 |
74 |
|
Показатель «стоимость-эффективность» |
1 375 833,87тенге |
1 338 723,10тенге |
910 187,65тенге |
594 583,27тенге |
404 103,52тенге |
Примечание. ОЛА - оланзапин; КВЕ - кветиапин; РИС per os - рисперидон per os; ЗИП - зипрасидон; РИС ПДИ - рисперидон пролонгированного действия в инъекциях.
Обсуждение
Моделирование медицинских исходов при шизофрении представляет особую проблему по причине сложности заболевания, его широкого диапазона влияния на утилизацию ресурсов здравоохранения и относительной недостаточности согласующихся клинических данных по важным параметрам. В данной работе показано, что обе модели фармакоэкономического анализа вполне приемлемы для оценки проводимой терапии, ее последствий и прогнозирования ситуации. В разделе «Методы исследования» приводились сравнительные данные при использовании различных моделей, в том числе DES - моделирования. Данные литературы указывают на то, что применение этой методики последовательно показывает более высокую терапевтическую эффективность и затратоэффективность пролонгированного рисперидона, чем депо-антипсихотика (галоперидол) или перорального атипичного препарата. Мы в своей работе использовали более традиционную методологию - анализ решений и также пришли к тем же результатам. В проведенном анализе одним из основных предположений (допущений) было повышение приверженности больного к лечению. Пролонгированный рисперидон является новой формой атипичного антипсихотика, которая сочетает в себе фармакологические преимущества атипичных препаратов с преимуществами его пути введения. Вероятность улучшения комплаентности в сравнении с существующими режимами лечения подразумевает, что более высокая первоначальная стоимость может быть возмещена снижением частоты рецидивов. Повышение комплаентности к пролонгированному рисперидону может привести к увеличению клинических выгод и таким образом изменить соотношение затратоэффективности.
По мнению ведущих клинических экспертов, шизофрения как заболевание связана со многими рисками, включая высокую смертность, рецидивы, степень несоблюдения режима терапии. Потому необходимо изменить парадигму лечения шизофрении сегодня и оценить удобство пролонгированных инъекционных антипсихотиков для каждого пациента, страдающего этим заболеванием. Выделены группы больных, которым наиболее показаны пролонгированные инъекционные атипичные препараты: пациенты с недавно начавшейся шизофренией, требующие длительной терапии; пациенты. Не соблюдающие режим терапии; пациенты с зависимостью от психоактивных веществ (ПАВ); пациенты с агрессивностью и импульсивностью; пациенты, страдающие от побочных эффектов других антипсихотиков.
В общей структуре затрат на лечение больных шизофренией преобладающая роль принадлежит так называемым непрямым, или косвенным, затратам, связанным со снижением трудоспособности, инвалидизацией и преждевременной смертью пациентов трудоспособного возраста. Шизофрения крайне неблагоприятно влияет не только на показатели здравоохранения, но и на социальные индикаторы, приводя к повышению частоты суицидальных явлений, проявлений насилия и агрессивности, вплоть до совершения преступных действий. Поэтому обоснованный выбор клинически и экономически эффективной рациональной лекарственной терапии данного заболевания позволит не только снизить прямые затраты на лечение шизофрении, но и улучшить значения индикаторных социальных показателей и показателей здравоохранения.
Несмотря на относительно высокую стоимость атипичные антипсихотики нашли достаточно широкое применение во всем мире. Благодаря значительным фармакологическим, фармакокинетическим преимуществам, достоинствам по безопасности и переносимости, эти препараты позволяют предотвратить как серьезные медицинские, так и социальные проблемы. В Казахстане применение препаратов данной группы ограничено в силу относительной дороговизны лекарств и недостаточно глубокого понимания истинной клинической ценности, потребности в них психиатрических больных. В современных условиях развития психиатрической службы в стране требуются новые кардинальные инновационные подходы по оптимизации выделения и распределения лимитированных государственных ресурсов на оказание психиатрической помощи.
В этой связи проведение научно обоснованных клинических и фармакоэкономических исследований в области использования эффективных и безопасных лекарственных средств наиболее своевременно и актуально. В данной работе показано, что среди атипичных антипсихотиков наименьшее соотношение «стоимость/эффективность» на 1 больного в год характерно для препарата Рисполепт® Конста. Это подтверждает все имеющиеся на текущий день отзывы на препарат. Применение данного препарата позволит существенно снизить количество обследований, частоты госпитализаций, затрат на амбулаторное лечение и является важной ступенью в лечении шизофрении.
СПИСОК ЛИТЕРАТУРЫ
- Monique P. Curran, Gillian M. Keating. Adis International Inc. Йардли, Пенсильвания, США. Определение роли пролонгированного инъекционного рисперидона. 2006 г.
- Нурмагамбетова С.А. Конста: новые перспективы достижения ремиссии при шизофрении. Материалы Республиканской научно-практической конференции 3-4 мая 2007 г. с. 30-39.
- Алан Хейкокс. Фармакоэкономика пролонгированного рисперидона: результаты и валидность моделей затратоэффективности. Отделение фармакологии, унивеситет Ливерпуля, Великобритания. 2006 г.
- Rossler W., Salize H.J., van Os J., Riecher-Rossler A. Бремя шизофрении и психотических расстройств в странах Евросоюза (расширенный реферат) // Психиатрия и фармакотерапия. Том 11/N 2/2006
- Стандарты оказания помощи больным шизофренией. Московский НИИ психиатрии Росздрава. Под редакцией В.Н. Краснова, И.Я. Гуровича, С.Н. Мосолова, А.Б. Шмуклера, Москва, 2006 г.
- Марк Де Херт, Руд Ван Уинкл, Мартиен Уамперс и др. Университетский центр психиатрии католического Университета Лувана, Бельгия; Больница Закер Хилсайд, Нью-Йорк, США; Департамент Психиатрии и нейропсихологии, Нидерланды. Критерии ремиссии для шизофрении: оценка в большой натуралистической группе. 2007 г.
- Белоусов Ю.Б., Белоусов Д.Ю., Омельяновский В.В. и др. РГМУ, Российское общество клинических исследователей, ООО «Центр фармакоэкономических исследований». Фармакоэкономическая эффективность атипичных антипсихотиков у больных шизофренией. 2006 г.
- John M. Kane, MD, Albert Einstein College of Medicine, New York, Robert R. Conley. Рекомендации к использованию пролонгированных инъекционных атипичных антипсихотиков. Расширенный реферат обзора (материалы телеконференции). 2004 г.
- Нурмагамбетова С.А. Проблемы соблюдения режима терапии и пути их преодоления. Алматы, 2006 г. 43 с.
- Duncan JC, Rogers R. Medication compliance in patients with chronic schizophrenia: implications for the community management of mentally disordered offenders. J Forensic Sci 1998 Nov; 46 (3): 1133-7
- Leucht S, Barnes TRE, Kissling W, Engel RR, Correll C, Kane JM. Relapse prevention in schizophrenia with new-generation antipsychotics: a systematic review and exploratory meta-analysis of randomized, controlled trials. Am J Psychiatry 2003;160:1209-22.
- Scottish Schizophrenia Research Group. The Scottish First Episode Schizophrenia Study, II: treatment: pimozide versus flupenthixol. Br J Psychiatry 1987 Mar; 150: 334-8
- Young JL, Zonana HV, Shepler L. Medication noncompliance in schizophrenia: codification and update. Bull Am Acad Psychiatry Law 1986; 14 (2): 105-22
- Kissling W. Compliance, quality assurance and standards for relapse prevention in schizophrenia. Acta Psychiatr Scand 1997; 89 Suppl. 382: 16-24
- Davis JM, Chen N, Glick ID. A metaanalysis of the efficacy of second-generation antipsychotics. Arch Gen Psychiatry 2003; 60:553-64.
- Davis JM, Matalon L, Watanabe MD, et al. Depot antipsychotic drugs: place in therapy. Drugs 1994 May; 47 (5): 741-73
- Ereshefsky L, Saklad SR, Jann MW, et al. Future of depot neuroleptic therapy: pharmacokinetic and pharmacodynamic approaches. J Clin Psychiatry 1984 May; 45 (5 Pt 2): 50-9
- Weiden PJ, Olfson M. Cost of relapse in schizophrenia. Schizophr Bull 1995; 21 (3):419-29
- Yousef HA. A five-year follow-up study of chronic schizophrenics and other psychotics treated in the community: depot haloperidol decanoate versus other neuroleptics. Adv Ther 1989; 67: 186-95
- American Psychiatric Association. Practice guidelines for the treatment of patients with schizophrenia. Am J Psychiatry 1997 Apr; 154 Suppl. 4: 1-63
- Lehman AF, Steinwachs DM. Translating research into practice: the Schizophrenia Patient Outcomes Research Team (PORT) treatment recommendations. Schizophr Bull 1998; 24 (1):1-10
- Miller AL, Chiles JA, Chiles JK, et al. The Texas Medication Algorithm Project (TMAP) schizophrenia algorithms. J Clin Psychiatry 1999 Oct; 60 (10): 649-57
- Olivares JM, Rodriguez A, Povey M, Diels J, Jacobs A on behalf of the e-STAR study group. 6-month follow-up from the electronic- Schizophrenia Adherence Treatment Registry (e-STAR) of patients in Spain who were initiated to Risperidone Long-Acting Injection (RLAI). // 9th ISPOR European Congress, Copenhagen, Denmark, 28-31 October 2006. e-STAR Spain cohort, Draft 1, 09 June 06
- Lieberman J.A., Stroup T.S., McEvoy J.P., Swartz M.S., Rosenheck R.A., Perkins D.O., Keefe R.S.E., Davis S.M., Davis C.E., Lebowitz B.D., Severe J., Hsiao J.K. Эффективность антипсихотических препаратов у больных хронической шизофренией. Расширенный реферат с комментариями С.Н. Мосолова // Терапия психических расстройств, №1, 2006 г. http://www.psychiatry-therapy.ru/archive/n1-2006/n1-2006_160.html
- Бохан Н.А. Клинический менеджмент побочных эффектов в психиатрической практике. Материалы Республиканской научно-практической конференции 3-4 мая 2007 г.
- Даненова Ж.Н., Бойко Е.М., Куматаева Б.А. Опыт применения пролонгированного рисперидона конста у больных параноидной шизофренией. Материалы Республиканской научно-практической конференции 3-4 мая 2007 г.
- Хамитова А.И. Влияние психосоциальных факторов на соблюдение режима поддерживающей терапии при параноидной шизофрении. Материалы Республиканской научно-практической конференции 3-4 мая 2007 г.
- Измаилова Н.Т. Современные нейролептики и проблема комплаенса в клинической психиатрии (методические рекомендации). Алматы, 2006 г.
- Нурмагамбетова С.А., Асимов М.А., Хамитова А.И. Рисполепт Конста - новые перспективы в лечении шизофрении. Реферативный обзор. Алматы, 2006 г.
- Edwards N, Locklear J, Rupnow M, Diamond R, et al. Cost-effectiveness evaluation of long-acting risperidone. Poster presentation for Financing Mental and Addictive Disorders; Venice, Italy, Scuola Grande di San Giovanni Evangelista, March 18-20, 2005.
- Edwards N, Rupnow M, Pashos C, et al. Cost-effectiveness evaluation of long-acting risperidone. Pharmacoeconomics 2005: 23(3):299-314
- Зозуля Т.В. Эпидемиологическое исследование психически больных пожилого и старческого возраста и вопросы организации медико-социальной помощи // Автореферат диссертации на соискание ученой степени д.м.н., Москва, 1998 г.
- Рытик Э.Г. Разработка клинико-статистических групп для оценки деятельности психиатрических стационаров // Автореферат диссертации на соискание ученой степени д.м.н., Москва, 1993 г.
- Прейскурант на оказание медицинских услуг Республиканского научно-практического центра психиатрии, психотерапии и наркологии МЗ РК, Алматы, 2007 г.
- Прейскурант на оказание медицинских услуг городской психиатрической больницы, 2007 г.
- Fleishhacker WW, Eerdeckens M, Karcher K, et al. Treatment of schizophrenia with long-acting injectable risperidone: a 12-month open-label trial of the first long-acting second-generation antipsychotic. J Clin Psychiatry 2003 Oct; 64 (10):1250-7.
- Стандарты оказания помощи больным шизофренией. Республиканский научно-практический центр психиатрии, психотерапии и наркологии МЗ РК, Алматы, 2006 г.
- Прайс-листы на лекарственные средства (журналы «Фармация Казахстана» и «Фармацевтический бюллетень»). 2007 г.
Библиографическая ссылка
Рахимов К.Д., Акимбаева А.М., Зординова К.А., Гуламова Г.М. ДОКАЗАТЕЛЬНАЯ ФАРМАКОТЕРАПИЯ ШИЗОФРЕНИИ (КЛИНИКО-ЭКОНОМИЧЕСКИЕ АСПЕКТЫ) // Современные проблемы науки и образования. 2010. № 4. ;URL: https://science-education.ru/ru/article/view?id=4518 (дата обращения: 02.06.2026).



