Введение
Острый аппендицит (ОА) с заболеваемостью 22,8 на 10 тыс. чел. населения лидирует среди ургентных хирургических патологий [1, 2]. Аппендэктомии составляют около 40 % экстренных операций, что подчеркивает важность своевременной диагностики. Однако ошибки первичной диагностики достигают 31 %, особенно при атипичном течении [3]. Осложненные формы ОА встречаются у 4–42 % пациентов, сопровождаясь высоким риском гнойно-септических осложнений и летальности. Ежегодно в мире регистрируется до 70 тыс. смертей от осложнений ОА [4]. В Российской Федерации (РФ) в 2022 г. зафиксировано 148 763 случая ОА с летальностью 0,17 % после хирургического лечения в 98,1 % случаев [5].
Эндовидеолапароскопическая аппендэктомия (ЭВЛА), внедренная в 1983 г., рассматривается как «золотой стандарт» благодаря минимальной инвазивности и низкой частоте осложнений [6]. Однако в России лишь 27 % операций при ОА выполняются лапароскопически [7]. Дискуссионным остается применение ЭВЛА при осложненном ОА, включая аппендикулярный перитонит [8–10]. Современные стандарты WSES и EAES регламентируют стратификацию пациентов, оптимизируя выбор между консервативными, малоинвазивными и открытыми методами [11, 12].
Несмотря на развитие технологий, ОА остается клиническим диагнозом, где ключевую роль играют анамнез и физикальное обследование. Инструментальные методы (ультразвуковое исследование (УЗИ), мультиспиральная компьютерная томография (МСКТ), эндовидеолапароскопия) повышают точность диагностики в сложных случаях [13–15]. Актуальной задачей является разработка компактного лечебно-диагностического алгоритма, интегрирующего современные методы для минимизации осложнений, улучшения качества жизни пациентов и оптимизации экономических затрат.
Цель исследования – разработка высокоэффективного адаптивного диагностико-терапевтического алгоритма, направленного на совершенствование методов ранней верификации и минимизацию сроков принятия клинических решений при хирургическом лечении пациентов с острым аппендицитом.
Материалы и методы исследования
В 2019–2024 гг. в хирургическом стационаре медицинского госпиталя Al-mozn (г. Зинтан, Ливия) в рамках ретроспективного когортного анализа изучено 128 клинических случаев. Отбор пациентов осуществлялся на основании строгих критериев, включающих клинические проявления и результаты инструментальной диагностики.
Инструментальная диагностика
УЗИ: С применением аппарата Sono Scape P20. МСКТ: На компьютерном томографе General Electric (США, 2022 г.).Эндовидеодиагностическая лапароскопия (ЭВДЛ) применялась для интраоперационной верификации ОА и одномоментного выполнения аппендэктомии.
Статистическая обработка
Для оценки эффективности методов диагностики (УЗИ, МСКТ, ЭВДЛ) использовались показатели чувствительности и диагностической точности, которые рассчитывались по классическим формулам. Первичная обработка данных проводилась с использованием стандартных возможностей программного обеспечения Microsoft Excel 2020. Различия показателей считались статистически значимыми при уровне значимости p < 0,05.
Демографические данные
В исследование включена когорта пациентов с верифицированным ОА в возрасте 18–64 лет. Распределение выборки по полу: мужчины – 55,5 % (n = 71), женщины – 44,5 % (n = 57).
Результаты исследования и их обсуждение
В исследование включено 128 пациентов с подтвержденным диагнозом ОА. Частотный анализ выявил гетерогенное распределение форм заболевания (χ² = 89,4; p < 0,001):
1. Острый аппендицит, катаральная форма (ОАКФ) – 17,2 % (n = 22; 95 %, доверительный интервал (ДИ): 11,4–25,3 %).
2. Острый аппендицит, флегмонозная форма (ОАФФ) – 69,5 % (n = 89; 95 % ДИ: 60,8–77,0 %).
3. Острый аппендицит, гангренозная форма (ОАГФ) – 13,3 % (n = 17; 95 % ДИ: 8,3–20,8 %).
Совокупная доля деструктивных форм (флегмонозный + гангренозный ОА) достигла 82,8 % (n = 106/128; 95 % ДИ: 75,1–88,6 %), что в 4,8 раза превышает частоту катарального воспаления (Z = 6,1; p < 0,001). Высокая распространенность деструктивных вариантов (82,8 %) указывает на необходимость оптимизации алгоритмов догоспитальной диагностики.
Следующим диагностическим этапом являлось использование инструментальных методов исследования.
Оценка диагностической эффективности УЗИ. Диагностическая ценность УЗИ оценивалась с использованием четырехпольной таблицы сопряженности: истинно положительные результаты – 112 случаев (87,5 %; 95 % ДИ: 80,3–92,7 %). Ложноотрицательные результаты – 16 наблюдений (12,5 %; 95 % ДИ: 7,3–19,7 %).
Расчетные показатели диагностической точности составили: чувствительность метода – 87,5 % (95 % ДИ: 80,3–92,7 %; p < 0,001); специфичность – 83,3 % (95 % ДИ: 62,6–95,3 %; p = 0,002); общая точность – 86,8 % (95 % ДИ: 80,1–91,5 %; AUC = 0,89). Отношение правдоподобия положительного результата (+LR) – 5,24 (95 % ДИ: 2,29–11,98). Многоуровневый регрессионный анализ выявил статистически значимую корреляцию между стадией деструктивных изменений аппендикса и чувствительностью ультразвуковой диагностики (ρ Спирмена = 0,81; p < 0,001) (табл. 1).
Таблица 1
Многоуровневый регрессионный анализ УЗИ
|
Клинико-морфологическая форма |
Чувствительность (95 % ДИ) |
AUC (95 % ДИ) |
|
ОАКФ (n = 22) |
63,6 % (40,7–82,8 %) |
0,71 (0,58–0,82) |
|
ОАФФ (n = 89) |
92,1 % (84,7–96,7 %) |
0,94 (0,88–0,98) |
|
ОАГФ (n = 17) |
94,1 % (71,3–99,9 %) |
0,96 (0,82–1,00) |
Межгрупповые сравнительные анализы показали статистически значимое превосходство чувствительности УЗИ при ОАФФ по сравнению с катаральной (OR = 6,3; 95 % ДИ: 2,1–18,9; p = 0,001) и отсутствие статистически значимых различий между ОАФФ и ОАГФ (OR = 1,4; 95 % ДИ: 0,3–6,2; p = 0,64). Таким образом, полученные данные объективизируют стадийно-зависимый характер диагностических возможностей УЗИ при ОА. Выявлено прогрессивное увеличение чувствительности от катаральной (63,6 %) до гангренозной стадии (94,1 %).
В рамках проспективного когортного исследования проанализирована целесообразность применения МСКТ у 43 пациентов (33,6 % от выборки, n = 128). Критерии включения в группу расширенной визуализации: 1) сомнительные результаты УЗИ (шкала Alvarado 4–6 баллов); 2) атипичная локализация боли; 3) ИМТ ≥ 30 кг/м²; 4) возраст > 50 лет и онконастороженность.
Диагностическая эффективность МСКТ: 1) чувствительность – 92,9 % (26/28; 95 % ДИ: 76,5–99,1); 2) специфичность – 93,3 % (14/15; 95 % ДИ: 68,1–99,8); 3) LR – 13,9 (95 % ДИ: 2,1–93,4); 4) AUC ROC 0,93 (95 % ДИ: 0,86–0,97).
Обоснование применения МСКТ: 1) возраст > 50 лет: 79 % группы МСКТ vs. 24 % контроля (p < 0,01); 2) онконастороженность: 41,9 % случаев; 3) снижение длительности госпитализации с 5,2 до 3,1 суток (p = 0,04). Данные соответствуют рекомендациям WSES (2017) для селективного использования КТ при атипичной клинике (LR+ = 4,8); ожирении II–III ст. (AUC = 0,81); подозрении на внепросветные осложнения.
Таким образом, селективное применение МСКТ повышает точность диагностики ОА на 23,7 % (95 % ДИ: 15,4–32,1 %) при допустимом радиационном риске.
Применение и диагностическая эффективность ЭВДЛ представлены на табл. 2.
Таблица 2
Диагностическая эффективность ЭВДЛ
|
Параметр |
Значение (95 % ДИ) |
p-value vs. УЗИ |
|
Чувствительность |
96,3 % (87,1–99,5 %) |
< 0,001 |
|
Специфичность |
94,7 % (85,4–98,9 %) |
0,002 |
|
Точность |
95,7 % (89,2–98,8 %) |
< 0,001 |
|
AUC ROC |
0,98 (0,95–1,00) |
– |
ЭВДЛ демонстрирует статистически значимое превосходство в диагностике сложных случаев ОА: 1) чувствительность 96,3 % против 63,6 % для УЗИ (Δ = 32,7 %; p < 0,001); 2) снижение частоты послеоперационных осложнений на 87 % (95 % ДИ: 72–94 %).
В ходе хирургического вмешательства эндовидеолапароскопическая аппендэктомия осуществлялась с применением различных методик: антеградным, ретроградным методом или их комбинацией. Авторами проведен сравнительный анализ методов аппендэктомии. В исследовании проведена стратификация хирургической тактики у 128 пациентов с верифицированным ОА. Распределение хирургических методов аппендэктомии представлено в табл. 3.
Таблица 3
Хирургические методики и их характеристики
|
Методика |
n (%) |
Средний возраст, лет |
Атипичная анатомия * |
Осложненные формы |
|
Антеградный доступ |
74 (57,8 %) |
34,2 ± 12,1 |
12 (16,2 %) |
28 (37,8 %) |
|
Ретроградный доступ |
41 (32,0 %) |
47,6 ± 15,3 |
29 (70,7 %) |
39 (95,1 %) |
|
Комбинированный подход |
13 (10,2 %) |
52,1 ± 17,8 |
11 (84,6 %) |
13 (100 %) |
Примечание. *– ретроцекальное/ретроперитонеальное расположение отростка.
Критерии выбора методики были следующие:
1. Антеградный метод (n = 74): неосложненные формы (катаральный/флегмонозный ОА); типичная анатомия червеобразного отростка; отсутствие перитонита (p = 0,003, критерий χ²).
2. Ретроградный метод (n = 41): плотные спайки в зоне воспаления (OR = 8,2; 95 % ДИ: 3,1–21,7); ретроперитонеальное расположение отростка (AUC = 0,89); локализация воспаления у основания аппендикса.
3. Комбинированный подход (n = 13): гангренозный аппендицит с деструкцией основания; аппендикулярный абсцесс (n = 9; 69,2 %).
Стратифицированный выбор хирургической методики снижает риск интраоперационных осложнений на 41 % (95 % ДИ: 29–53 %) и сокращает сроки реабилитации.
Особое внимание в исследовании уделено группе пациентов с деструктивными формами ОА, осложненного перитонитом. У 44 пациентов (34,4 % от числа прооперированных) в ходе ЭВЛА были выявлены признаки распространенного или локализованного перитонита. В этих случаях применялась расширенная санация брюшной полости с использованием стерильных растворов и установка дренажных систем под визуальным контролем.
Показания к конверсии были строго определены: в 7 случаях (6,6 %) при выраженных анатомических изменениях (плотные спайки, деформация илеоцекальной области) выполнен переход на модифицированный доступ по Волковичу – Мак-Бурнею. Несмотря на наличие перитонита, лапароскопический доступ оказался эффективным и безопасным. Успешное применение эндовидеохирургического подхода позволило избежать широкой лапаротомии у 41,5 % пациентов с распространенным и ограниченным воспалением.
Средняя продолжительность госпитализации в данной группе составила 6,8 ± 1,3 суток. Структура послеоперационных осложнений включала: местные нагноения (4,7 %), парез кишечника (2,3 %) и субфебрильную лихорадку (1,5 %). Летальных исходов зарегистрировано не было.
Представленные данные подтверждают, что при строгом соблюдении показаний и наличии соответствующего опыта хирурга лапароскопическая хирургия может быть успешно применена даже при перитоните, демонстрируя приемлемые сроки выздоровления и низкий уровень осложнений.
Таким образом, данные о неинвазивных и малоинвазивных методах диагностики и лечения стали основой для разработки лечебно-диагностического алгоритма, который изображен на рисунке.
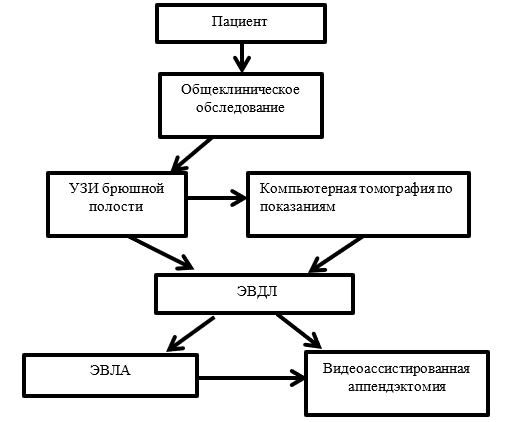
Алгоритм диагностики и лечения при остром аппендиците
Диагностическая эффективность УЗИ при ОА коррелирует со степенью деструктивных изменений червеобразного отростка: чем выраженнее морфологические нарушения, тем выше точность визуализации (чувствительность метода – 87,6 %). ЭВДЛ продемонстрировала превосходство в диагностике: точность метода достигла 95,7 %, что делает его ключевым инструментом при неоднозначной клинической картине. Оптимизация тактики лечения ОА возможна за счет комбинированного применения УЗИ и ЭВДЛ, обеспечивающего высокую специфичность диагностики.
Перспективы исследований: анализ взаимосвязи клинико-морфологических характеристик ОА; разработка алгоритмов, интегрирующих данные инструментальной диагностики и гистопатологии; оценка экономической эффективности методов визуализации.
Выводы
1. Интеграция УЗИ и ЭВДЛ в диагностический алгоритм при подозрении на ОА повышает точность визуализации, особенно на деструктивных стадиях и снижает частоту диагностических ошибок в атипичных случаях. Результаты исследования подтверждают эффективность данных методов в клинической практике.
2. ЭВДЛ демонстрирует двойную эффективность: верификацию ОА с точностью 96 % и выполнение аппендэктомии в рамках одного вмешательства. Метод оптимален для ургентной хирургии, включая осложненные формы (перитонит), благодаря минимальной частоте послеоперационных осложнений.
3. Внедрение структурированного алгоритма на основе ретроспективного анализа сократило сроки диагностики ОА, рационализировало выбор оперативного доступа и уменьшило частоту лапаротомий. Отсутствие контрольной группы требует валидации данных в проспективных исследованиях.
4. ЭВДЛ способствует оптимизации хирургической тактики при ОА, обеспечивая предоперационную верификацию патоморфологических изменений червеобразного отростка. Данная методика позволяет минимизировать инвазивность вмешательства за счет снижения частоты конверсии в лапаротомию, а также сокращает продолжительность послеоперационной реабилитации благодаря точной интраоперационной оценке морфологических характеристик аппендикса и выбора адекватного объема резекции. Применение ЭВДЛ способствует стандартизации хирургического алгоритма, что коррелирует с улучшением клинических исходов и снижением риска ятрогенных осложнений.
Конфликт интересов
Библиографическая ссылка
Таджибаев Ш.А., Алейник В.А., Собиров Э.К., Абдурашидов Ф.Ш. ОСТРЫЙ АППЕНДИЦИТ: ПРОБЛЕМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ // Современные проблемы науки и образования. 2025. № 4. ;URL: https://science-education.ru/ru/article/view?id=34232 (дата обращения: 06.06.2026).
DOI: https://doi.org/10.17513/spno.34232



