Введение
В настоящее время среди способов оперативного лечения пациентов с большими послеоперационными грыжами ведущее место занимает сепарационная протезирующая пластика [1–3]. Одним из наиболее востребованных ее вариантов является задняя сепарация (в англоязычной литературе – TAR, transversus abdominis muscle release) [1, 2, 4]. Этапы данного вмешательства подробно описаны в литературе [5]. Это высокоэффективная, но технически сложная операция, не лишенная опасностей и осложнений. Анализ последних представляет собой актуальную задачу современной хирургии [4, 6]. Проблема инфекции области хирургического вмешательства после протезирующей пластики находится в центре внимания современных авторов и весьма далека от разрешения [7].
Цель исследования – представить два клинических случая ранних воспалительных осложнений после реконструкции брюшной стенки с использованием задней сепарации у пациентов с послеоперационными грыжами.
Материалы и методы исследования
Выполнен ретроспективный анализ медицинской документации и клинических данных двух пациентов, оперированных в хирургическом отделении больницы № 35 Нижнего Новгорода по поводу послеоперационных грыж.
Клинический случай 1. Мужчина 51 года оперирован по поводу послеоперационной грыжи со свищами брюшной стенки, сформировавшейся после ряда вмешательств, выполненных в связи с аппендикулярным перитонитом. Вид брюшной стенки представлен на рис. 1.
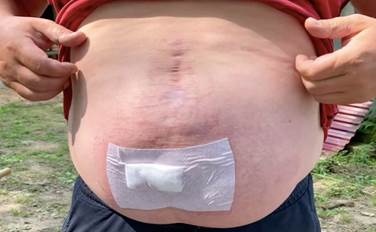
Рис. 1. Вид брюшной стенки первого пациента перед операцией.
В области гнойного свища находится повязка
Данные компьютерной томографии (КТ) приведены на рис. 2.
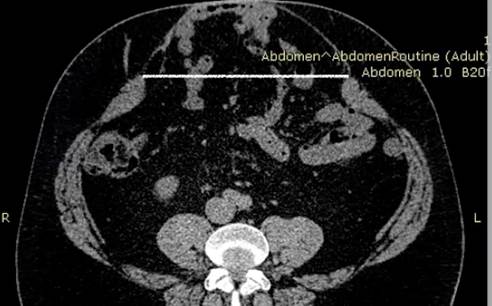
Рис. 2. КТ брюшной полости первого пациента перед операцией.
Белой линией обозначены грыжевые ворота
Выполнена операция TAR с имплантацией стандартной полипропиленовой сетки 30х40 см. Этапы вмешательства соответствовали общепринятым для этого хирургического пособия [5]. Проведена профилактика инфекций области хирургического вмешательства (ципрофлоксацин 400 мг внутривенно перед вмешательством и далее 2 раза в сутки) и венозных тромбоэмболических осложнений (эноксапарин 0,4 мл подкожно 1 раз в сутки). Активизирован в 1-е сутки после операции. На 5-й день отмечена лихорадка до 39 ºC. Тест на COVID-19 отрицательный, на фронтальной рентгенограмме легких инфильтративных изменений нет. На ультразвуковом исследовании (УЗИ) выявлены жидкостные скопления в ретромускулярном пространстве и в ране (рис. 3). При пункции получен серозно- геморрагический экссудат, проводилась антибиотикотерапия (имипенем/циластатин 500 мг 3 раза в день) без эффекта, высокая температура сохранялась. Появились гиперемия брюшной стенки (рис. 4) и повышение уровня C-реактивного белка до 245 мг/л. Заподозрена флегмона передней брюшной стенки, выполнена ревизия раны, получен серозно-геморрагический экссудат без примеси гноя. Установлена система терапии отрицательным давлением -130 мм рт. ст. (в англоязычной литературе – NPWT, negative pressure wound therapy, рис. 5). Клинического эффекта не было, сохранялись интоксикация и высокая температура.
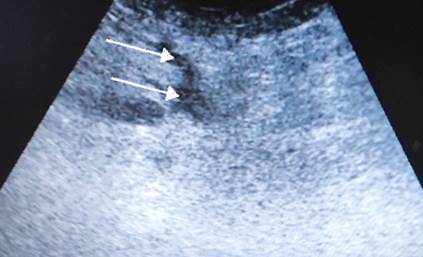
Рис. 3. УЗИ брюшной стенки первого пациента после операции. Белыми стрелками показаны жидкостные скопления
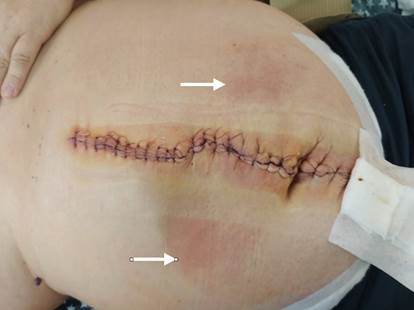
Рис. 4. Вид брюшной стенки первого пациента после операции с участками гиперемии (отмечены белыми стрелками)
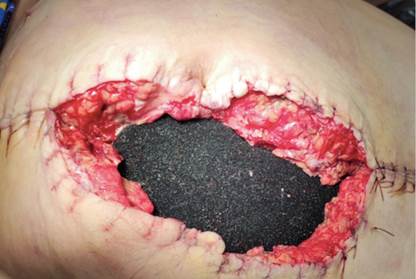
Рис. 5. Вид раны первого пациента после установки NPWT
Получен положительный результат теста на COVID-19, в связи с чем пациент был переведен в специализированное учреждение (ковид-госпиталь), где на КТ обнаружена вирусная пневмония. В комплексе лечения получал гепарин, меропенем. После стабилизации состояния и получения отрицательного анализа на COVID-19 лечение больного было продолжено в условиях нашего стационара. Выявлено снижение уровня тромбоцитов до 53 тыс./мкл. В связи с риском кровотечения антикоагулянты отменены. Далее наблюдали увеличение уровня фибриногена до 7500 мг/л. Появился отек левой верхней конечности, на УЗИ выявлен тромбоз подключичной и внутренней яремной вен слева.
Из раневого экссудата выделен метициллин-резистентный золотистый стафилококк (в англоязычной литературе – MRSA, methicillin resistant staphylococcus aureus) в титре 10х4 КОЕ/мл, этот же возбудитель идентифицирован в системном кровотоке. Установлен диагноз – подтвержденный MRSA сепсис. В связи с инфекцией раны продолжена NPWT. Было принято решение оставить сетку in situ, так как в случае ее удаления не исключается развитие эвентрации в гнойную рану с катастрофическими последствиями. Сепсис купирован целевой антибиотикотерапией четырьмя препаратами, активными в отношении данного штамма MRSA (линезолид, амикацин, клиндамицин и тигециклин в стандартных дозировках). Просвет тромбированных вен полностью реканализировался на фоне приема ривароксабана. Рана зажила в результате NPWT. Сетка не удалялась. Пациент в удовлетворительном состоянии выписан, через год был прооперирован по поводу острой странгуляционной кишечной непроходимости, выполнена лапаротомия, рассечение спайки, ликвидация непроходимости. Осмотрен через 1,5 года после TAR. Рецидива послеоперационной грыжи и признаков инфекции не выявлено. Вид брюшной стенки на контрольном осмотре представлен на рис. 6.
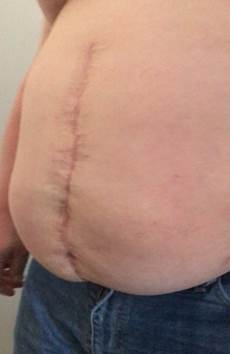
Рис. 6. Вид брюшной стенки первого пациента через 1,5 года после TAR
Соответствующие данные КТ отражены на рис. 7.
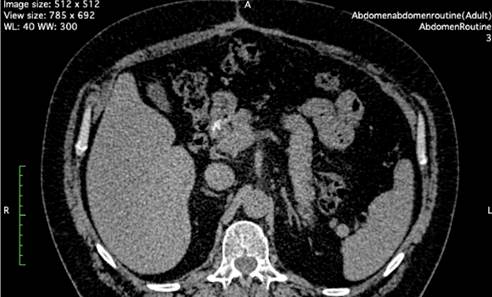
Рис. 7. КТ брюшной полости первого пациента через 1,5 года после TAR
Клинический случай 2. Мужчина 37 лет оперирован по поводу послеоперационной грыжи, образовавшейся после множества операций, выполненных в связи с деструктивным панкреатитом. Также перенес резекции кишечника. Данные компьютерной томографии (КТ) приведены на рис. 8.
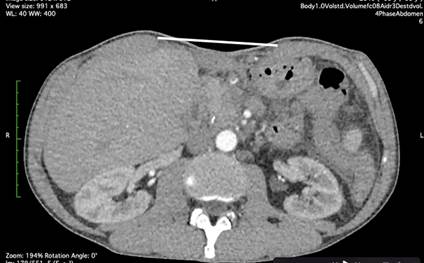
Рис. 8. КТ второго пациента перед операцией. Белой линией обозначены грыжевые ворота
Выполнена операция TAR с имплантацией стандартной полипропиленовой сетки 30х30 см. Этапы вмешательства соответствовали общепринятым для задней сепарации [5]. Осуществлена профилактика инфекций области хирургического вмешательства (ципрофлоксацин 400 мг внутривенно перед вмешательством и далее 2 раза в сутки) и венозных тромбоэмболических осложнений (эноксапарин 0,4 мл подкожно 1 раз в сутки). Активизирован в 1-е сутки после операции. На 5-й день отмечена лихорадка до 39 ºC. Уровень C-реактивного белка 347 мг/л. Тест на COVID-19 отрицательный, на фронтальной рентгенограмме легких инфильтративных изменений нет. Терапия препаратом имипенем/циластатин оказалась совершенно неэффективной. На КТ обнаружены большие жидкостные скопления с пузырьками газа, расположенные ретромускулярно и в ране (рис. 9).
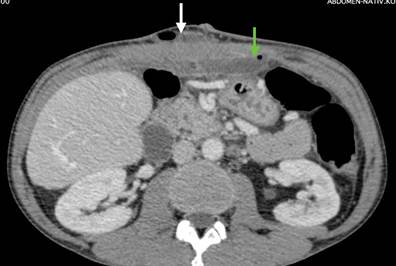
Рис. 9. КТ второго пациента после операции. Белой стрелкой показано жидкостное скопление с пузырьками газа в ране, зеленой стрелкой показано жидкостное скопление с пузырьками газа в ретромускулярном пространстве
Принято решение воздержаться от немедленной ревизии раны и установки системы NPWT, вести больного консервативно. Карбапенем отменен, начата антибиотикотерапия препаратами, активными в отношении MRSA (амикацин 1000 мг 1 раз в сутки и линезолид 600 мг 2 раза в день). Через сутки состояние больного улучшилось и температура нормализовалась. Никаких инвазивных диагностических или лечебных процедур не выполнялось. В удовлетворительном состоянии был выписан через 10 дней, послеоперационная рана зажила первичным натяжением. На контрольном УЗИ жидкостных скоплений нет. Наблюдался в течение года, никакой патологии не выявлено. Внешний вид брюшной стенки на контрольном осмотре представлен на рис. 10.
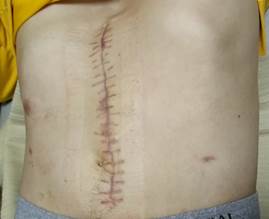
Рис. 10. Вид брюшной стенки второго пациента на контрольном осмотре после выписки
Подход к лечению пациента, продемонстрированный в первом клиническом случае, на первый взгляд, представляется вполне логичным, обоснованным и не имеющим альтернатив. Операция TAR является адекватным техническим решением для больных с большими послеоперационными грыжами [5, 6]. Дифференциальная диагностика причин системной воспалительной реакции была изначально сфокусирована на области хирургического вмешательства. Высокий уровень C-реактивного белка свидетельствовал о риске гнойных осложнений [8]. Локальные признаки воспаления явились определяющими факторами в принятии решения о ревизии раны. Инфекция COVID-19 оказала значимое влияние на интенсивность системной воспалительной реакции, что могло привести к ошибочной трактовке воспалительных изменений в зоне операции как единственного источника лихорадки и интоксикации. Ретроспективный анализ показывает, что решение о ревизии раны представляется спорным, особенно с учетом того, что открытая рана повышает риск нозокомиальной инфекции.
Следует полагать, что наличие очагов хронической инфекции в брюшной стенке у первого пациента не было оценено как значимый фактор, а их бактериологическое исследование, к сожалению, не проводилось. С учетом чувствительности выявленной позднее флоры становится понятным отсутствие профилактического эффекта фторхинолонов. Назначение карбапенемов соответствовало международным руководствам и принципам лечения септических осложнений [9], но оказалось бесполезным в отношении MRSA. Следовало учесть риск инфекции MRSA и немедленно применить активные в отношении этого патогена препараты [10].
Отказ хирургов от удаления явно контаминированного импланта не вполне соответствует современным рекомендациям по лечению сепсиса, где краеугольным камнем является устранение источника инфекции [9, 10]. В ряде ситуаций сетку действительно удаляют, как правило, если имплант был расположен интраперитонеально [11]. Для лечения больных с парапротезной инфекцией постоянно разрабатываются новые технологии [12]. Эксплантация эндопротеза создавала риск другого осложнения – эвентрации в гнойную рану с контаминацией брюшной полости и развитием перитонита. Выбор стратегии сохранения эндопротеза и лечение инфицированной раны с помощью NPWT соответствуют современным представлениям о ведении таких пациентов [13–15]. При адекватном инфекционном контроле сохранение сетки возможно даже в условиях инфекции MRSA [16]. Этот подход в очередной раз подтвердил свою эффективность даже в такой критической ситуации. Комбинация антибактериальных препаратов была вполне оправданным решением [17]. Имевшая место тромбоцитопения была расценена как гепарин-индуцированная, а в действительности была проявлением сепсиса и/или COVID-19. Последовавшие вслед за прекращением введения гепарина тромботические осложнения характерны как для сепсиса, так и для COVID-19 [18, 19]. Таким образом, решение об отмене антикоагулянтной терапии представляется клинически необоснованным, а последующее назначение ривароксабана следует считать верным.
Во втором клиническом случае для оценки ситуации была применена КТ, которую следует расценивать как наиболее эффективный метод диагностики [6, 20, 21]. Однако трактовка результатов вполне могла быть иной. Жидкостные скопления в послеоперационном периоде обычно рассматриваются как абсцессы (если есть системная воспалительная реакция), гематомы или серомы (если признаков воспаления нет) [6, 20]. В большинстве случаев наличие обширных жидкостных скоплений с пузырьками газа с признаками системной воспалительной реакции является аргументом к немедленной ревизии раны. В данной ситуации включения газа расценены как остатки воздуха в ране после операции. Клинически заподозрена MRSA-инфекция, далее с помощью целевой антибиотикотерапии все имеющиеся проблемы были решены без пункций и вмешательств. Данный пример демонстрирует возможность и эффективность консервативного подхода к лечению воспалительного осложнения.
Заключение
Лечение ранних воспалительных осложнений сепарационной протезирующей пластики брюшной стенки требует слаженной командной работы хирургической и анестезиологической бригады. Этот раздел находится на стыке хирургии, инфекционного контроля и интенсивной терапии. Иногда стандартные, общепринятые и кажущиеся вполне логичными решения не приводят к успеху, а являются лишь звеньями цепи ошибок и создают условия для развития тяжелейших осложнений. Накопление опыта лечения таких больных дает возможность в ряде ситуаций пересматривать общепринятые подходы, корректировать тактику в конкретной ситуации и достигать желаемого результата. Активная хирургическая тактика при развитии воспалительных осложнений после реконструкции брюшной стенки не является единственным идеальным решением. В некоторых случаях она может быть изменена в сторону консервативных методов с учетом клинической ситуации, опыта и возможностей клиники.
Конфликт интересов
Финансирование
Библиографическая ссылка
Паршиков В.В., Коновалова Е.А., Теремов С.А. РАННИЕ ОСЛОЖНЕНИЯ ЗАДНЕЙ СЕПАРАЦИИ У БОЛЬНЫХ С ПОСЛЕОПЕРАЦИОННЫМИ ГРЫЖАМИ. АНАЛИЗ ДВУХ КЛИНИЧЕСКИХ СЛУЧАЕВ // Современные проблемы науки и образования. 2025. № 4. ;URL: https://science-education.ru/ru/article/view?id=34219 (дата обращения: 06.06.2026).
DOI: https://doi.org/10.17513/spno.34219



