Введение
Прошло много столетий с тех пор, как впервые появились данные о таком заболевании кожи, как акне. Первое название данной кожной патологии - «акме», что в переводе с греческого означает «пик». Именно так в VI веке считали ученые, ведь появление этого заболевания связывали с пиком взросления, в дальнейшем – подростковым периодом. Причин развития акне было множество: от «заболевания, которое возникает, от лжи» до «метки дьявола», «реакции женщин на менструацию». И лишь в XIX веке Томас Бейтман и Роберт Уиллан обосновали акне как неправильную работу сальных желез. Это послужило отправной точкой в изучении патогенеза и этиологии акне [1]. Сегодня акне считается самостоятельным заболеванием сально-волосяного фолликула и является широко распространенным дерматозом, который входит в первую десятку самых распространенных в мире, поражая около 9,4% населения [2]. Есть данные, что акне встречается у 80% подростков и лиц молодого возраста [3]. Клиническая картина заболевания включает хроническое течение, появление комедонов, пустулезных и папулезных элементов, узлов (кист) на коже лица, верхних конечностей, спины и груди [4; 5]. Лицо и верхняя часть спины, где сальные железы наиболее активны, являются типичными зонами для возникновения акне [6].
На сегодняшний день выделяют четыре основных звена патогенеза акне, которые включают: увеличение продукции себума; избыточный фолликулярный гиперкератоз; размножение бактерий - Сutibacterium acnes (C. acnes); воспаление [7-9]. В начале и в процессе прогрессирования данного кожного заболевания сложно выделить и оценить вклад каждого отдельного фактора. В развитии акне обычно участвует целый ряд причин, но генетическая предрасположенность играет важную роль. Клинические рекомендации по акне подчеркивают, что это многофакторное заболевание кожи, в патогенезе которого ключевое значение имеют наследственная гиперандрогения и тип секреции сальных желез, определяемый генетически [9]. К факторам риска, ассоциированным с развитием акне, относятся возраст, жирный тип кожи, наследственная предрасположенность и ожирение [10-12].
Также активно изучается роль экспосом факторов, таких как жаркий климат, проживание в мегаполисах, курение, ношение одежды из синтетических тканей. Использование косметических средств с комедогенным эффектом, некоторых лекарственных препаратов, витаминов и биологических активных добавок к пище, а также употребление продуктов с высоким гликемическим индексом может являться причиной обострения и утяжеления кожного заболевания [13-15]. Также определена взаимосвязь акне с гастритом, ассоциированным Н. pylori, синдромом избыточного бактериального роста [16; 17]. Предполагается влияние инфекции Н. pylori на усиление проницаемости эпителия и сосудистой сетки слизистой оболочки желудка, что приводит к повышенной абсорбции алиментарных и бактериальных антигенов в кровоток. В результате циркуляции этих антигенов в кровотоке запускается процесс высвобождения медиаторов воспаления [18].
Вероятно, следует также учитывать регион проживания пациента с акне - климат, погодные условия, особенности заболеваний данной местности. Так, у жителей Западной Сибири особенностью является наличие описторхоза у большинства населения. Заражение происходит в результате употребления рыбы семейства карповых (плотва, елец, вобла), которая содержит метацеркарии печеночной двуустки [19-21]. Томская область, относящаяся к бассейну реки Обь, характеризуется гиперэндемичностью по описторхозу. Распространенность O. felineus в регионе достигает 60,2%, что позволяет отнести его к числу наиболее пораженных территорий России [13]. Несмотря на то, что официальная статистика показывает 188,8 случая заболевания O. felineus на 100000 населения в год в Томской области, эксперты полагают, что реальная заболеваемость может быть значительно выше из-за проблем с полнотой и точностью отчётности [19].
Накоплен ряд работ, где авторами изучено влияние хронического описторхоза на течение кожных заболеваний. Так, например, уже доказано, что паразитоз отягощает течение розацеа, псориаза, аллергических дерматозов и влияет на атопический дерматит. Описанные дерматозы на фоне хронического описторхоза характеризуются более тяжелым и часто рецидивирующим течением, неэффективностью стандартной терапии [19; 22]. В изученной литературе нет данных о влиянии описторхоза на течение акне, не изучался вопрос эффективности стандартной терапии акне на фоне хронического описторхоза, нет сведений о влиянии противогельминтной терапии на кожный процесс. В связи с этим изучение особенностей терапии акне на фоне хронического описторхоза представляет актуальную задачу.
Цель исследования: оценить эффективность системной терапии акне у пациентов с описторхозной инвазией.
Материалы и методы исследования. Исследование проходило в Сибирском государственном медицинском университете на базе кафедры дерматовенерологии и косметологии и медицинского центра «Профессор». В данном исследовании приняло участие 43 пациента мужского и женского пола с акне средней и тяжелой степени на фоне сопутствующего хронического описторхоза.
Пациенты, включенные в исследование, соответствовали следующим критериям: возраст от 18 до 30 лет; не имеющие другой кожной патологии, кроме акне; подтвержденный диагноз «хронический описторхоз»; степень тяжести дерматоза среднетяжелая или тяжелая; наличие показаний для применения системного изотретиноина.
Критерии исключения: возраст младше 18 и старше 30 лет; обострение хронических заболеваний за 30 дней до включения; курение и другие виды зависимостей. У пациентов определялась степень тяжести акне с учетом клинической картины. Оценивалось наличие комедонов, папуло-пустулезных элементов и узлов [9]. Для подтверждения диагноза описторхозной инвазии пациентам проводилось дуоденальное зондирование с последующим микроскопическим исследованием желчи. Пациенты получали противогельминтную терапию по стандартной схеме. Этиотропная терапия проводилась препаратом, содержащим действующие вещество – Празиквантел, в суточной дозировке 75 мг/кг массы тела в 3 приема каждые 2 часа в течение суток. Через 1 месяц после дегельминтизации пациентам назначалось лечение акне в виде системной терапии изотретиноином.
ДИКЖ применялся для изучения влияния акне на симптомы и ощущения, отдых, работу, повседневную активность, учебу, личные взаимоотношения пациента и лечение. Для определения этого показателя пациентам предлагалось ответить на вопросы анкеты. Максимальный балл (30) соответствует наиболее тяжелому влиянию на качество жизни. Анкета оценивает качество жизни больных по шести основным параметрам: симптомы/самочувствие, ежедневная активность, досуг, работа/учеба, личные отношения, лечение [23].
Дерматологический индекс акне (ДИA) определяет количество морфологических элементов: кoмeдoнoв, папул, пустул и узлов по следующим критериям: единичные - <5 баллов, умеренное количество - 6–15 бaллoв, большое количество - > 15 баллов. После подсчета элементов давалось заключение о степени тяжести кожного процесса: ДИA <5 свидетельствовал о легкой степени, ДИA 6–10 - о средней, ДИA 10–15 - о тяжёлой [24].
Через 6, 12 и 18 месяцев после терапии системным изотретиноином у пациентов оценивалась динамика появления жирности кожи лица. Критерии жирного типа кожи лица включали: широкие поры, комедоны, жирный блеск (особенно в Т-зоне лица).
Пациенты с акне на фоне хронического описторхоза были разделены на две группы. Распределение по группам основывалось на проведении или не проведении дегельминтизации. Так, 1-ю группу составили 23 пациента с акне, прошедшие дегельминтизацию; 2-ю группу - 20 пациентов с акне, не прошедшие дегельминтизацию.
До назначения терапии, через 1 и 3 месяца терапии системным изотретиноином пациентам назначался биохимический анализ крови (аланинаминотрансфераза, аспартатаминотрансфераза, креатинин, щелочная фосфатаза, холестерин, триглицериды, липопротеиды низкой плотности, липопротеиды высокой плотности).
Анализ данных включал в себя статистическую обработку с использованием прикладных программ SPSS 17.0 for Windows. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимался равным 0,05 (р – достигнутый уровень значимости). Порядковые и качественные переменные представлены в виде абсолютных и относительных частот (n (%)). Межгрупповые сравнения в независимых выборках выполнены с помощью следующих критериев: количественные признаки, распределение которых не соответствует нормальному закону распределения, а также порядковые переменные сравнивались с помощью критерия Манна-Уитни (Z); качественные переменные: в случае таблиц размерностью 2x2 применялся критерий χ2 Пирсона (при частотах признака более 10), критерий χ2 Пирсона с поправкой Йетса (при частотах от 5 до 10), точный критерий Фишера (частота признака менее 5); при большей размерности таблиц использовался критерий Фишера по Монте-Карло (F).
Результаты исследования и их обсуждение
Все пациенты 1-й и 2-й групп получали терапию системным изотретиноином. Стартовая дозировка препарата составила 0,5 мг/кг массы тела. Спустя 1 месяц пациентам из 1-й группы суточная доза препарата была повышена до 1 мг/кг массы тела у 21 пациента, 2 пациента продолжили прием лекарственного средства в дозе 0,5 мг/кг массы тела в связи с выраженностью побочных эффектов в виде хейлита и сухости кожи. Пациенты 2-й группы в количестве 18 человек продолжили прием 0,5 мг/кг массы тела и 2 пациента - по 1 мг/кг. Показатели биохимического анализа крови до, через 1 и 3 месяца терапии у всех пациентов не выходили за пределы референсной нормы.
Спустя 1 месяц терапии оценивали выраженность побочных эффектов. Данные представлены на рисунке. Статистически значимым оказалось распределение миалгий у пациентов в двух группах, чаще данная побочная реакция диагностировалась у пациентов 2-й группы (p <0,001). Также через 3 и 6 месяцев терапии во 2-й группе чаще отмечались такие эффекты, как миалгии, сухость слизистой носа и глаз, а также носовые кровотечения (p <0,001). Полученные данные необходимы для повышения комплаентности терапии и снижения выраженности побочных эффектов своевременным назначением увлажняющих средств и снижением физической нагрузки данным пациентам с первого дня терапии.
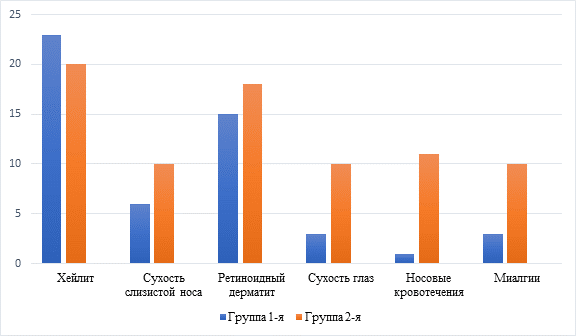
Частота встречаемости побочных эффектов системной терапии изотретиноином у пациентов в двух группах
Примечание: у пациентов 2-й группы с акне, не прошедших дегельминтизацию, чаще встречались сухость слизистых оболочек глаз и носа, носовые кровотечения и миалгии (p <0,001).
Источник: составлено авторами.
У пациентов двух групп сравнивалась динамика клинических проявлений акне на фоне терапии системным изотретиноином через 1, 3 и 6 месяцев. Оценивались динамика жирности кожи лица и количества воспалительных элементов (папул, пустул и узлов). При сравнении данных показателей у пациентов 1-й группы статистически значимо отмечалось снижение количества воспалительных элементов в сравнении со 2-й группой (p <0,001). Статистически незначимы были отличия снижения жирности кожи и обострения акне. Через 3 месяца в 1-й группе у 20 (86,9%) пациентов из 23 отмечено уменьшение количества элементов акне, тогда как во 2-й группе этот показатель зафиксирован у 7 (35,0%) пациентов из 20. Следовательно, при сравнении положительной динамики течения акне у пациентов во 2-й группе наблюдается удлинение периода наступления ремиссии.
У пациентов 1-й группы кумулятивная доза системного изотретиноина составила от 120 до 150 мг/кг массы тела. Продолжительность терапии 6-8 месяцев. У данных пациентов была достигнута клиническая ремиссия дерматоза, не отмечалось появление новых воспалительных элементов в течение 1 месяца, сохранялись очаги постакне в виде атрофических рубцов и эритемы. Курсовая доза препарата у пациентов 2-й группы составила от 150 до 220 мг/кг массы тела. Длительность терапии 8-12 месяцев. Набор такой кумулятивной дозы препарата сопровождался наступлениям ремиссии дерматоза, отсутствием элементов акне. Таким образом, для достижения чистой кожи пациентам 2-й группы требуется более высокая кумулятивная доза системного изотретиноина - до 220 мг/кг.
Пациенты обеих групп после отмены системной терапии получали поддерживающую местную терапию 2 раза в неделю в виде препарата местного 0,1% адапалена.
После терапии системным изотретиноином пациенты двух групп находились под наблюдением в течение 18 месяцев (табл.).
Динамика клинических проявление акне у пациентов через 6, 12 и 18 месяцев терапии
|
Клиническая картина |
1-я группа (n=23-100%) |
2-я группа (n=20-100%) |
||||
|
Через 6 месяцев |
Через 12 месяцев |
Через 18 месяцев |
Через 6 месяцев |
Через 12 месяцев |
Через 18 месяцев |
|
|
Жирный тип кожи лица |
13,0% |
86,9% |
100% |
60,0% |
95,0% |
100% |
|
Папулы |
0% |
8,7% |
43,5% |
35,0% |
60,0% |
75,0% |
|
Пустулы |
0% |
0% |
4,4% |
0% |
25,0% |
65,0% |
|
Узлы |
0% |
0% |
0% |
0% |
30,0% |
55,0% |
|
ДИА (балл) |
0 (0,0;1,0) |
1,0 (1,0;2,0) |
2,0 (1,0;2,0) |
1,0 (1,0;2,0) |
7,0 (6,0;8,0) |
12,0 (10,0;13,0) |
|
ДИКЖ (балл) |
0,0 (0,0;1,0) |
0,0 (0,0;1,0) |
2,0 (1,0;2,0) |
3,0 (3,0;5,0) |
3,0 (2,0;5,0) |
7,0 (5,0;8,0) |
Источник: составлено авторами.
На контрольные осмотры пациенты были приглашены через 6, 12 и 18 месяцев, где оценивалось появление воспалительных элементов: папул, пустул и узлов, определялись баллы ДИА и ДИКЖ. Спустя 6 месяцев терапии у всех 23 пациентов (100%) 1-й группы была стойкая ремиссия акне. Через 12 месяцев у 8,7% пациентов появились единичные папулы, ДИА составил 1,0 (1,0;2,0) балл – легкая степень акне, средний балл ДИКЖ составил 0,0 (0,0;1,0), что говорит о том, что кожный процесс не оказывает негативного влияния на качество жизни пациентов. Через 18 месяцев папулы появились у 43,5% пациентов и пустулы у 4,4% из 1-й группы. Элементы были единичные, ДИА 2,0 (1,0;2,0) балла – легкая степень акне, ДИКЖ сохранялся на уровне 2,0 (1,0;2,0) баллов.
У 7 (35,0%) пациентов 2-й группы через 6 месяцев возникло обострение в легкой степени. Через 12 месяцев во 2-й группе обострение средней степени тяжести (комедоны, папулы и пустулы от 10-20 элементов) наблюдались у 12 (60,0%) пациентов и в тяжелой степени тяжести (появились 2-3 узла, папулы и пустулы) у 2 (10,0%) пациентов. Через 18 месяцев уже у 15 пациентов 2-й группы (75,0%) отмечалось обострение акне. Анализируя полученные данные, выявили, что у пациентов с акне и хроническим описторхозом, не прошедших дегельминтизацию, обострение дерматоза произошло в 75,0% случаев, тогда как у санированных от описторхоза пациентов с акне обострение дерматоза произошло лишь в 26,1% (p <0,001).
Заключение. Назначение системной терапии акне изотретиноином через 1 месяц после дегельминтизации у пациентов с акне и хроническим описторхозом приводит к длительной ремиссии кожного процесса в течение 18 месяцев наблюдения. У санированных пациентов отмечается лучшая переносимость системного изотретиноина (наиболее низкий процент побочных эффектов), более стойкий эффект терапии при достижении более низких кумулятивных доз препарата. Таким образом, у пациентов с акне в регионах, эндемичных по описторхозу, необходимо до назначения системной терапии дерматоза обследовать пациентов на гельминтоз и проводить дегельминтизацию.
Библиографическая ссылка
Ширшкова В.И., Хардикова С.А. ОСОБЕННОСТИ СИСТЕМНОЙ ТЕРАПИИ АКНЕ У ПАЦИЕНТОВ НА ФОНЕ ХРОНИЧЕСКОГО ОПИСТОРХОЗА // Современные проблемы науки и образования. 2025. № 4. ;URL: https://science-education.ru/ru/article/view?id=34199 (дата обращения: 06.06.2026).
DOI: https://doi.org/10.17513/spno.34199



