Введение. Ятрогения (ятрогенное заболевание) - заболевание или осложнение, обусловленное неосторожными высказываниями или действиями врача либо медицинской сестры, оказавшими на пациента отрицательное влияние [1].
В травматологии и ортопедии большинство операций заканчивается имплантацией изделия медицинского назначения либо с целью фиксации перелома, либо в качестве искусственных суставов. Однако одной из проблем хирургической клиники, в том числе травматологии и ортопедии, является непреднамеренное оставление инородного тела в организме человека. В частности, это может быть медицинская марлевая салфетка [2-4]. При этом, по данным ряда авторов, оставление инородных предметов чаще всего происходит в брюшной полости. В литературе описаны случаи оставления в ране дренажной трубки [5; 6]. Редким осложнением может выступать миграция цементной мантии от блокируемого интрамедуллярного штифта [7].
Цель исследования - демонстрация редкого казуистического случая лечения пациента с хроническим послеоперационным остеомиелитом, причиной которого являлось инородное тело (медицинская марлевая салфетка), непреднамеренно оставленное в операционной ране 15 лет назад.
Материалы и методы исследования
Приводим клинический пример. Пациент, мужчина, 56 лет, обратился за консультативной помощью к травматологу стационарной службы г. Ульяновска 30 апреля 2024 г. с жалобами на боли, ограничение объема активных и пассивных движений в правом тазобедренном суставе, проявления воспалительного процесса в области правого бедра, повышение температуры тела до фебрильных значений на протяжении более 7 дней. Был госпитализирован в травматологическое отделение с диагнозом «Хронический послеоперационный остеомиелит правой бедренной кости, свищевая форма с наличием гамма-штифта в бедренной кости».
Для диагностики пациента были использованы: междисциплинарный осмотр пациента врачом травматологом-ортопедом совместно с врачом-хирургом, консультация врача-терапевта (с целью предоперационной подготовки), контрастная фистулография, мультиспиральная компьютерная томография, микробиологическое исследования раневого отделяемого, дуплексное сканирование сосудов нижних конечностей (артерий и вен), электрокардиография, базовые лабораторные анализы крови и мочи, расчет и анализ показателей провоспалительных гематологических индексов (индекс NLR - соотношения нейтрофилов к лимфоцитам; индекс MLR - соотношения моноцитов к лимфоцитам; индекс PLR - соотношения тромбоцитов к лимфоцитам; индекс ИСНМ - соотношения нейтрофилов и моноцитов; индекс соотношения нейтрофилов и лейкоцитов; индекс соотношения лимфоцитов и моноцитов; индекс соотношения лейкоцитов и СОЭ).
Результаты исследования и их обсуждение
Из анамнеза известно, что пациенту 15 лет назад была выполнена открытая репозиция и остеосинтез правой бедренной кости проксимальным бедренным штифтом по поводу перелома проксимального отдела правой бедренной кости. Ранний послеоперационный период протекал без осложнений, однако, со слов пациента, через 2 недели с момента операции в области правого бедра открылся свищ, который зажил самостоятельно.
Индекс массы тела: 27,8 кг/м2.
При объективном осмотре обращало внимание, что пациент при ходьбе использовал дополнительные средства опоры (костыли) с целью разгрузки правой нижней конечности из-за болевого синдрома. Визуально отмечался отек и гиперемия кожи области верхней трети правого бедра. Пальпация области правого тазобедренного сустава и верхней трети правого бедра была болезненная. Пальпаторно выявлена зона локальной гипертермии кожи в данной области. Пальпация ягодичной области - безболезненная, симптом флюктуации мягких тканей ягодичной области и области правого бедра отрицательный. Отмечались болезненные умеренные ограничения движений в правом тазобедренном суставе. Локальных сосудистых и неврологических расстройств выявлено не было. На коже правого бедра, по наружной поверхности, в проекции послеоперационного рубца, диагностирован свищ размером 0,2 см х 0,2 см. Отделяемое из свища скудное, серозное, без запаха.
При микробиологическом исследовании отделяемого из свищевого хода роста микрофлоры не выявлено.
Лабораторная диагностика (на момент поступления в стационар): эритроциты 4,62х1012/л; гемоглобин 128 г/л; гематокрит 40,5%; тромбоциты 284х109/л; лейкоциты 6,6х109/л; нейтрофилы (абс.) 3,88; лимфоциты (абс) 1,64; моноциты (абс.) 0,99; СОЭ 23 мм/ч; С-реактивный белок 77,6 мг/л; общий белок 65,2 г/л; фибриноген 4,76 г/л.
Провоспалительные гематологические индексы (на момент поступления в стационар): индекс NLR (соотношения нейтрофилов к лимфоцитам) 2,4; индекс MLR (соотношения моноцитов к лимфоцитам) 0,6; индекс PLR (соотношения тромбоцитов к лимфоцитам) 173,2; индекс ИСНМ (соотношения нейтрофилов и моноцитов) 3,9; индекс соотношения нейтрофилов и лейкоцитов 0,59; индекс соотношения лимфоцитов и моноцитов 1,66; индекс соотношения лейкоцитов и СОЭ 0,29 мм/ч.
Рентгенологические данные. По данным фистулографии, сросшийся перелом проксимального отдела правой бедренной кости с наличием проксимального бедренного штифта: посттравматический коксартроз справа 2 стадии; варусная деформация проксимального отдела правой бедренной кости; выраженные посттравматические оссификаты области большого вертела; инородных тел, за исключением имплантата, не выявлено; затек контрастного вещества до имплантата; наличие дефекта костной ткани в зоне введения проксимальных винтов и области большого вертела бедренной кости (рис. 1).
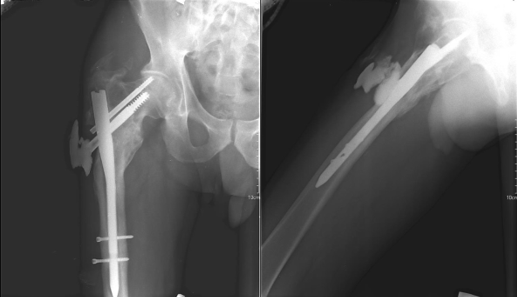
Рис. 1. Фистулография правого бедра в двух проекциях (описание в тексте) (оригинальные данные рентгенографии, выполненные в стационаре до проведения дебридмента)
По данным компьютерной томографии подтверждены зоны деструкции костной ткани в области проксимального отдела бедренной кости (рис. 2).
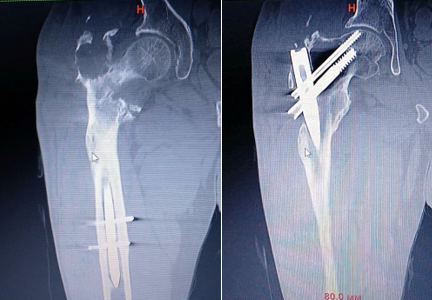
Рис. 2. Компьютерная томография правого бедра (описание в тексте) (оригинальные данные мультиспиральной компьютерной томографии, выполненные до проведения дебридмента)
Под спинномозговой анестезией выполнен разрез кожи в проекции послеоперационного рубца. Первым этапом удалены блокирующие винты и винты из проксимального отдела бедренной кости. Выполнена краевая резекция оссификатов в области большого вертела для освобождения торца гамма-штифта. Штифт удален без технических трудностей «свободной рукой». Выполнен дебридмент очагов деструкции костной ткани. При ревизии раны выявлено обильное выделение «сливкообразного» гноя из ягодичных мышц (около 100 мл). При ревизии затека из ягодичных мышц удалена марлевая салфетка, частично подвергнувшаяся деструкции (рис. 3).
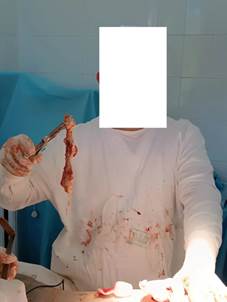
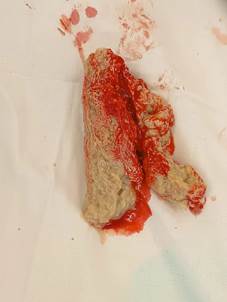
Рис. 3. Внешний вид удаленной марлевой салфетки, находившейся в ягодичной области в течение 15 лет (оригинальные данные, выполненные во время операции)
Полость затека обработана системой пульс-лаваж раны Pulsavac® Plus Wound Debridement System (Zimmer Biomet, USA) 4000 мл 0,9% физ. раствора с активным вакуумированием. В данную полость через контрапертуру установлена перфорированная дренажная трубка (дренаж по Редону). Далее гибкими риммерами медуллярный канал бедренной кости обработан до 14 мм, после чего обработан системой пульс-лаваж. При помощи пресс-формы (патент РФ на полезную модель № 169743) [8] для проведения локальной пролонгированной антимикробной терапии из дозы костного цемента Refobacin Revision® 1х40 с клиндамицином и гентамицином (BIOMET, France) с добавлением порошка Ванкомицин (4000 мг) и 10 мл раствора «Секстафаг»® оригинальным способом (для снижения температуры экзотермической реакции полимеризации удалено 10 мл раствора мономера) был изготовлен интрамедуллярный армированный 2 мм спицей Киршнера спейсер (13 мм - 400 мм), который имплантирован в медуллярный канал бедренной кости (рис. 4). Интраоперационная кровопотеря составила около 300 мл.
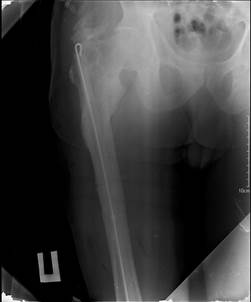
Рис. 4. Рентгенография правого бедра в прямой проекции после оперативного лечения (наличие интрамедуллярного спейсера в бедренной кости)
В послеоперационном периоде проводилась терапия: анальгетики (трамадол, кетопрофен), антикоагулянтная терапия (эноксапарин натрия 40 мг 1 раз в сутки п/к на период стационарного лечения, далее с переходом на прием дабигатрана этексилат 220 мг 1 раз в сутки внутрь 30 дней). Системная антибактериальная терапия не проводилась.
Лабораторная диагностика (на момент выписки из стационара на 14-е сутки): эритроциты 3,33х1012/л; гемоглобин 91 г/л; гематокрит 29,6%; тромбоциты 326х109/л; лейкоциты 5,39х109/л; нейтрофилы (абс.) 3,16; лимфоциты (абс.) 1,56; моноциты (абс.) 0,48; СОЭ 57 мм/ч; С-реактивный белок 26,9 мг/л; общий белок 57,1 г/л; фибриноген 4,85 г/л. Индекс NLR 2,02; индекс MLR 0,31; индекс PLR 209; индекс ИСНМ 6,6.
Отмечалось снижение расчетной скорости клубочковой фильтрации на момент выписки из стационара (CKD-EPI cr) (до 71 мл/мин./1,73 м2 при исходной 82 мл/мин./1,73 м2). Наблюдаемая отрицательная динамика требует дальнейшего контроля и дополнительного обследования функции почек. Дисфункцию почек необходимо учитывать при назначении рекомендуемой длительной большедозной комбинированной системной антибактериальной терапии при лечении пациентов с имплантат-ассоциированной инфекцией [9].
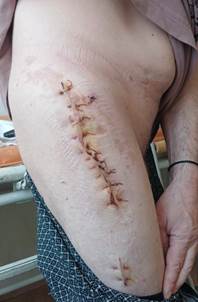
Рис. 5. Внешний вид послеоперационной раны пациента К. (оригинальные данные, выполненные после оперативного вмешательства)
Пациент был выписан на 12-е сутки с момента операции. Рана зажила первичным натяжением (рис. 5). Швы сняты. Дренаж удален на 5-е сутки с момента операции. Явления остеомиелита были купированы. Спейсер был удален через 10 месяцев. При проведении видеоэндоскопии медуллярного канала бедренной кости после экстракции спейсера инородных тел не выявлено. Послеоперационная рана зажила первичным натяжением.
Непреднамеренное оставление инородного тела в организме человека является не только медицинской, но юридической проблемой, так как по своей сути является «медицинской ошибкой» [10]. Подобные случаи происходят не только в Российской Федерации, но и за рубежом [11; 12].
Так, по данным Рязанцева А.А. и соавт. (2019), «тексилома» (инородное тело из хлопка, остающееся в полости тела человека во время операции) является редким осложнением хирургического вмешательства, которое чаще всего встречается в брюшной полости [13].
В приведенном клиническом случае случайно «забытая» медицинская салфетка стала причиной развития хронического остеомиелитического процесса в бедренной кости, манифестация которого наступила спустя 15 лет от первичной операции. При этом нужно учесть, что при диагностическом поиске диагноз «остеомиелит» был подтвержден фистулографией, по данным которой затека контрастного вещества в другие полостные образования не выявлено.
Нахождение ортопедического имплантата (эндопротез сустава, интрамедуллярный штифт, пластина и т.д.) является пожизненным риском развития имплантат-ассоциированной инфекции [9]. Таким образом, наличие имплантата в данном клиническом случае уже являлось одной из причин развития инфекции, и найденная салфетка, которая является рентгеннегативным телом, стала «находкой» во время проведения оперативного вмешательства.
Любое инородное тело, находящееся в организме человека, будь то медицинский имплантат (металлический или полимерный) или случайное инородное тело, подвергается биологическому воздействию со стороны организма человека [14-16]. Таким образом, столь длительное нахождение инородного тела (медицинской марлевой салфетки) без развития клинической симптоматики воспаления является казуистическим.
Выводы. Представленный клинический случай демонстрирует актуальность и диагностическую сложность ятрогений, в том числе наличия непреднамеренно оставленного рентгеннегативного инородного тела в организме человека.
Конфликт интересов
Библиографическая ссылка
Ефремов И.М., Шевалаев Г.А., Сухих С.С. СЛУЧАЙ ЛЕЧЕНИЯ ПАЦИЕНТА С ОСТЕОМИЕЛИТОМ БЕДРЕННОЙ КОСТИ, ВСЛЕДСТВИЕ НЕПРЕДНАМЕРЕННО ОСТАВЛЕННОГО ИНОРОДНОГО ТЕЛА // Современные проблемы науки и образования. 2025. № 4. ;URL: https://science-education.ru/ru/article/view?id=34101 (дата обращения: 06.06.2026).
DOI: https://doi.org/10.17513/spno.34101



