Введение
Такие изменения положения торических интраокулярных линз (ТИОЛ), как ротация, децентрация и наклон, могут привести к ухудшению качества зрения после операции по удалению катаракты. Неправильное положение линзы искажает прохождение светового пучка через оптические среды глаза, приводя к увеличению уровня аберраций высшего порядка, и может вызывать блики, астигматизм, ореолы вокруг источника света и монокулярную диплопию [1, 2]. Клинические исследования показывают, что зрительный орган человека очень чувствителен к наклону и децентрации ИОЛ. При децентрации ИОЛ на 0,5 мм и более возникают значительные аберрации, приводящие к ухудшению зрительных функций [1, 3]. По статистике, у 10% пациентов после операции по удалению катаракты наблюдаются наклон и смещение ИОЛ более чем на 5° и 0,5 мм соответственно [3]. Это означает, что данная проблема распространена и требует дальнейшего тщательного изучения.
Человеческий глаз, как и любой оптический прибор, подвержен аберрациям, которые в различной степени снижают качество зрения. С точки зрения оптики, глаз является компонентной системой, состоящей из двух основных оптических элементов: роговицы и хрусталика. Для достижения высокого качества оптической системы необходим баланс аберраций между ее элементами, где компоненты системы глаза ведут себя как самокомпенсирующаяся конструкция. Так, например, у большинства молодых людей в норме как роговичные, так и внутренние сферические аберрации схожи по величине, но противоположны по знаку [3, 4].
Однако у пожилых людей с изменением формы и размера хрусталика отмечается противоположная ситуация: хрусталик добавляет аберрации к роговице, что в целом не только исключает компенсацию роговичных аберраций, но и приводит к снижению оптических качеств всей системы [5].
После хирургической замены хрусталика вторым компонентом оптической системы глаза становится интраокулярная линза, положение и конструкция которой могут в разной степени влиять на общий волновой фронт глаза. В случаях имплантации торической ИОЛ роль ее как компонента оптической системы еще больше возрастает, так как, с одной стороны, эта линза компенсирует астигматизм роговицы, а, с другой стороны, любое отклонение в ее положении (децентрация, ротация, наклон) индуцирует более значимые по сравнению со стандартной монофокальной ИОЛ аберрации оптической системы в целом [3].
Имплантация торических ИОЛ является популярным и эффективным методом коррекции астигматизма при хирургическом лечении катаракты. Однако ряд неблагоприятных факторов, влияющих на положение ТИОЛ, могут привести к неудовлетворенности пациентов качеством зрения в послеоперационном периоде вследствие изменения аберрационной картины волнового фронта. Так, смешанная фиксация ТИОЛ, разрыв края капсулорексиса существенно повышают вероятность наклона, децентрации и ротации линзы [6]; большая аксиальная длина глаза, большая толщина хрусталика, большой капсулорексис, сильно деформированный капсулорексис увеличивают риски децентрации ИОЛ [7]; авитрия, короткая длина глаза способствуют наклону ИОЛ [8]. Также степень наклона хрусталика перед операцией сильно коррелирует с послеоперационным наклоном ИОЛ [9], а несостоятельность связочно-капсульного аппарата хрусталика может привести к наклону, децентрации и ротации линзы [10, 11].
Целью работы была оценка влияния наклона, децентрации и ротации торических ИОЛ на волновой фронт глаза.
Материалы и методы исследования
Под наблюдением находились 3 пациента с неправильным положением ТИОЛ. Всем пациентам проводили стандартное офтальмологическое обследование, включающее визометрию, авторефрактометрию (Topcon KR-1, Япония), периметрию («Перитест-300», Россия), бесконтактную тонометрию (Topcon CT-800, Япония), биомикроскопию (Carl Zeiss SL 155 Classic, Германия), ультразвуковое В-сканирование (Ellex Eye Cubed, Австралия), оптическую когерентную томографию (Optovue Solix, США), аберрометрию (Oculus Pentacam Axl Wave, США).
Наклон ТИОЛ оценивали на оптической когерентной томографии относительно плоскости, образованной задним пограничным кольцом Швальбе. Заднее пограничное кольцо Швальбе (или склеральная шпора) является стабильным анатомическим ориентиром, позволяющим оценить положение ИОЛ более точно в сравнении с плоскостью радужки [9].
Фактическую ось цилиндра ТИОЛ и децентрацию линзы относительно верхушки роговицы оценивали на изображениях Pentacam Axl Wave, полученных при помощи функции ретроиллюминации.
Аберрометрический анализ проводили с использованием полиномов Цернике. Для выявления внутренних аберраций учитывали разницу показателей между общей аберрометрией и аберрометрией роговицы. Оценивали данные аберрометрии при диаметре зрачка 4,0 мм и 6,0 мм, что соответствовало фотопическим и мезопическим условиям освещенности.
Результаты исследования и их обсуждение
Клинический пример 1
Пациент К., 58 лет, после оперативного лечения катаракты с имплантацией ИОЛ enVista Toric на первые сутки имел остроту зрения 0,3 sph +1,0 cyl -2,5 ax 120° = 0,9. При осмотре выявлена ротация ТИОЛ. Причиной послужил деформированный, эксцентричный первичный задний капсулорексис (рис. 1A). Расчетное положение оси цилиндра ИОЛ 151°. Фактически ось цилиндра ТИОЛ находится на 160°, то есть линза ротировалась на 9° от целевого значения (рис. 1B). При аберрометрическом анализе обращал на себя внимание показатель комы тотальной аберрометрии 0,163 µm при диаметре зрачка 4,0 мм и 0,531 µm при диаметре зрачка 6,0 мм (табл. 1). Остальные аберрации высшего порядка (сферические, трефойл и др.) были в пределах допустимых значений. Децентрация ИОЛ относительно верхушки роговицы составила 0,11 мм. По данным ОКТ наклон линзы относительно плоскости склеральной шпоры составил 1,1°.

Рис. 1. A – Фотография переднего отрезка глаза, на которой визуализируется деформированный, эксцентричный задний капсулорексис; B – Ретроиллюминация отображает положение оси торической ИОЛ и децентрацию относительно верхушки роговицы
Далее выполнена репозиция ТИОЛ, линза была ротирована и расположена строго в соответствии с расчетной осью 151° (рис. 2). Децентрация и наклон не изменили своих значений. Кома тотальной аберрометрии составила 0,039 µm при диаметре зрачка 4,0 мм и 0,078 µm при диаметре зрачка 6,0 мм (табл. 1). Острота зрения после выполненной операции составила 1,0 без коррекции.
Далее выполнена репозиция ТИОЛ, линза была ротирована и расположена строго в соответствии с расчетной осью 151° (рис. 2). Децентрация и наклон не изменили своих значений. Кома тотальной аберрометрии составила 0,039 µm при диаметре зрачка 4,0 мм и 0,078 µm при диаметре зрачка 6,0 мм (табл. 1). Острота зрения после выполненной операции составила 1,0 без коррекции.
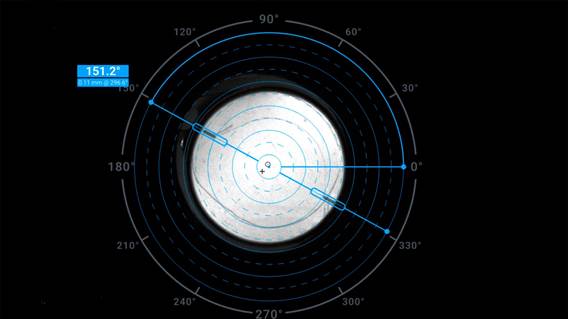
Рис. 2. Ретроиллюминация после репозиции ТИОЛ, линза располагается строго по расчетной оси 151°
Таблица 1
Показатели комы тотальной и роговичной аберрометрии до и после репозиции ТИОЛ
|
Кома |
Исходные данные аберрометрии, µm |
Данные аберрометрии после репозиции ТИОЛ, µm |
||
|
Зона 4,0 мм/ |
Зона 6,0 мм/ |
Зона 4,0 мм/ |
Зона 6,0 мм/ |
|
|
Тотальная |
0,163 |
0,531 |
0,039 |
0,078 |
|
Роговичная |
0,044 |
0,101 |
0,027 |
0,084 |
Клинический пример 2
Пациент П., 46 лет, обратился в клинику после тупой травмы артифакичного глаза в 2024 г. Острота зрения 0,2 sph. +0,5 cyl. -3,0 ax 66° = 0,55. Из анамнеза: факоэмульсификация катаракты + ИОЛ Tecnis Toric правого глаза в 2022 г., острота зрения после операции составила 0,75 cyl. -0,75 ax 175° = 0,95. Децентрация и ротация ИОЛ Tecnis Toric произошли после контузии глаза с частичным зонулодиализом. Расчетное положение оси цилиндра ТИОЛ 9°, фактическая ось цилиндра составляет 66°, децентрация линзы относительно верхушки роговицы 1,05 мм (рис. 3), угол наклона относительно плоскости склеральной шпоры 1,19°. При аберрометрическом анализе доминирующим отклонением была кома тотальной аберрометрии 0,228 µm при диаметре зрачка 4,0 мм и 0,640 µm при диаметре зрачка 6,0 мм. Также следует отметить, что трефойл тотальной аберрометрии составлял 0,078 µm (табл. 2).
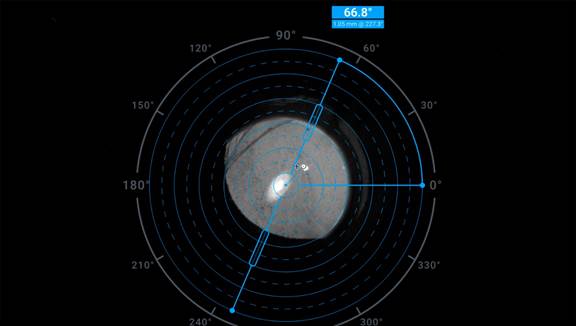
Рис. 3. Ретроиллюминация отображает положение оси торической ИОЛ и децентрацию относительно верхушки роговицы
Далее были проведены попытка репозиции и шовная фиксация к радужке комплекса «ТИОЛ – капсульный мешок». На послеоперационном осмотре в первые сутки было выявлено, что шов, фиксирующий верхний гаптический элемент линзы, несостоятельный, узел шва развязался (рис. 4A), а сама линза наклонена на 3,84°, по данным ОКТ. Ось цилиндра ТИОЛ располагается на 166°, линза децентрирована относительно верхушки роговицы на 1,03 мм (рис. 4B). Кома тотальной аберрометрии 0,211 µm при диаметре зрачка 4,0 мм и 0,454 µm при диаметре зрачка 6,0 мм. Обращает на себя внимание трефойл тотальной аберрометрии в 4,0 мм зоне, который имеет значение 0,207 µm (табл. 2). Острота зрения 0,5 sph. +0,25 cyl. -2.25 ax 135° = 0,7. Пациент планируется на повторную репозицию ТИОЛ.
Таблица 2
Показатели комы и трефойла тотальной аберрометрии до и после репозиции ТИОЛ
|
Аберрация |
Исходные данные аберрометрии, µm |
Данные аберрометрии после репозиции ТИОЛ, µm |
||
|
Зона 4,0 мм/ |
Зона 6,0 мм/ |
Зона 4,0 мм |
Зона 6,0 мм/ |
|
|
Кома |
0,228 |
0,640 |
0,211 |
0,454 |
|
Трефойл |
0,078 |
0,155 |
0,207 |
0,493 |
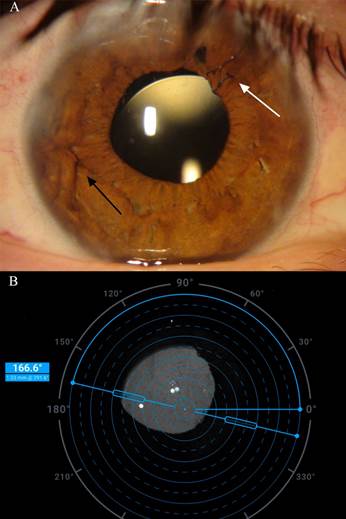
Рис. 4. A – Фотография переднего отрезка глаза. Черной стрелкой указана шовная фиксация линзы к радужке, белой стрелкой указан несостоятельный шов; B – Ретроиллюминация отображает положение оси торической ИОЛ и децентрацию относительно верхушки роговицы
Клинический пример 3
Пациенту Г., 87 лет, было проведено оперативное лечение катаракты с имплантацией AcrySof IQ Toric в 2022 г. Острота зрения после операции составила 0,3 sph. +1,50 cyl. -0,75 ax 5° = 0,5. Децентрация и ротация AcrySof IQ Toric выявлены в отдаленном послеоперационном периоде в 2024 г. вследствие несостоятельности связочно-капсульного аппарата хрусталика (СКАХ) на фоне псевдоэксфолиативного синдрома (ПЭС) (рис. 5A). Острота зрения пациента 0,55 sph. -0,25 cyl. +2,0 ax 128° = 0,7. Расчетное значение положения оси ТИОЛ составляет 172°, фактически ось цилиндра расположена на 11°, линза децентрирована на 0,64 мм (рис. 5B) и наклонена на 1,24°. Кома тотальной аберрометрии в 4,0 мм зоне 0,151 µm при наличии комы роговицы в аналогичной зоне 0,303 µm. Кома тотальной аберрометрии 0,334 µm при диаметре зрачка 6,0 мм (табл. 3). Обращают на себя внимание высокие показатели хорды µ и хорды α 0,62 мм и 0,58 мм соответственно.
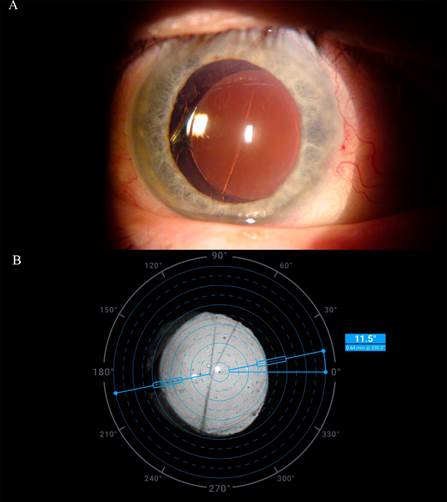
Рис. 5. A – Фотография переднего отрезка глаза. Дислокация комплекса «ТИОЛ – капсульный мешок»; B – Ретроиллюминация отображает положение оси торической ИОЛ и децентрацию относительно верхушки роговицы
С учетом отсутствия жалоб, возраста пациента 87 лет, соматического состояния, наличия единственного глаза, остроты зрения 0,55 sph. -0,25 cyl. +2,0 ax 128° = 0,7 и относительной стабильности комплекса «капсульный мешок – ИОЛ» было принято решение оставить пациента под наблюдением без хирургического вмешательства.
Таблица 3
Показатели комы тотальной и роговичной аберрометрии
|
Кома |
Исходные данные аберрометрии, µm |
|
|
Зона 4,0 мм/ |
Зона 6,0 мм/ |
|
|
Общая |
0,151 |
0,334 |
|
Роговичная |
0,303 |
0,381 |
В клиническом примере 1 у пациента с ротацией ТИОЛ кома роговицы в 4,0 мм зоне составляет 0,044 µm – это означает, что показатель комы тотальной аберрометрии 0,163 µm увеличен за счет внутренней комы. Даже такая незначительная ротация на 9° увеличила показатели комы. Хоть эти показатели и клинически не значимые, но при зрачке 6,0 мм они увеличиваются до 0,531 µm. Это означает, что в мезопических условиях кома будет оказывать существенное влияние на зрительные функции. После позиционирования ТИОЛ в соответствии с расчетной осью показатели комы уменьшились до 0,039 µm при диаметре зрачка 4,0 мм (табл. 1).
В клиническом примере 2 у пациента с дислокацией ТИОЛ после контузии артифакичного глаза была проведена неудачная попытка репозиции линзы, которая по-прежнему осталась в неправильном положении, что сохранило кому общей аберрометрии. Также добавился наклон ТИОЛ, который увеличил показатели трефойла (табл. 2).
В клиническом примере 3 пациент, помимо децентрации и ротации на фоне ПЭС, имел высокие показатели хорды µ и хорды α, что указывает на эксцентричность роговицы относительно зрительной оси, что может быть источником комы в ее волновом фронте [12, 13]. Известно, что при данных высоких показателях чаще встречается клинически значимая кома роговицы [4], которая имеется у пациента. В этих случаях очень важен аберрометрический анализ всех компонентов оптической системы, так как возможна ситуация, когда величина аберраций как роговицы, так и ИОЛ больше, чем при тотальной аберрометрии, что указывает на значительную роль ИОЛ в компенсации аберраций роговицы [14, 15]. Неправильное положение ТИОЛ у данного пациента изменило внутреннюю кому, что частично компенсировало кому роговицы и привело к более низким показателям комы тотальной аберрометрии (табл. 3).
Заключение
В данных клинических примерах продемонстрированы нарушения положения торических ИОЛ, которые привели к различным изменениям аберрационной картины волнового фронта: ротация и децентрация ТИОЛ индуцировали кому, наклон ТИОЛ индуцировал трефойл, что повлияло на качество зрения пациентов. Поэтому оценку зрительных функций необходимо проводить с учетом оценки положения ТИОЛ и показателей аберрометрии.
Авторы статьи сообщают об отсутствии конфликта интересов.
Библиографическая ссылка
Талалаев М.А., Егорова Е.В. ОЦЕНКА ВЛИЯНИЯ ПОЛОЖЕНИЯ ТОРИЧЕСКИХ ИНТРАОКУЛЯРНЫХ ЛИНЗ НА ВОЛНОВОЙ ФРОНТ ГЛАЗА В КЛИНИЧЕСКИХ ПРИМЕРАХ // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/ru/article/view?id=34029 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.34029



