Введение
Несмотря на широкие возможности и достижения современной медицины в лечении ран, пациенты с огнестрельными ранениями конечностей представляют собой сложную хирургическую задачу. При этом на протяжении большей части периода изучения вопросов оказания помощи при огнестрельных ранениях данная проблема рассматривалась, прежде всего, в контексте военно-полевой хирургии, организации медицинского обеспечения войск. Однако сегодня огнестрельная травма является проблемой не только военной медицины, но и гражданского здравоохранения. Начиная с последней четверти XX века в мире отмечается резкий рост числа огнестрельных повреждений среди мирного населения [1, 2].
Достижения в военно-полевой хирургии, основанные на новых организационных решениях, максимальном внедрении современных технологий и лечебной тактики хирургии повреждений мирного времени [3, 4], с одной стороны, привели к значительному улучшению результатов лечения боевой травмы, а с другой – стали основанием для уточнения и адаптации к современным условиям положений лечебно-эвакуационного обеспечения войск [5, 6].
Так, А.А. Оприщенко в своих научных трудах [7, 8] приводит данные о необходимости организации помощи раненым с огнестрельными ранениями в системе гражданского здравоохранения. Данная помощь должна основываться на принципе одно- или малоэтапной транспортировки с преимущественной доставкой в специализированный травматологический центр, располагающий достаточным уровнем кадрового и материально-технического обеспечения.
А.П. Трухан считает, что при оказании помощи пострадавшим при взрывной травме следует руководствоваться, прежде всего, принципами многоэтапного хирургического лечения («контроль повреждения» и «контроль медицинских ресурсов»), определяя тот объем вмешательств, который должен быть выполнен по жизненным показаниям на основании оценки величины входящего потока пострадавших и имеющихся ресурсов медицинской организации [9, 10].
Большинство же травматологов при лечении огнестрельных повреждений верхней конечности придерживаются тактики и используют методики, разработанные еще в первой половине XX столетия, что нередко существенно снижает анатомические и функциональные результаты лечения данной когорты пациентов [11, 12, 13].
Цель исследования
Оценить результаты хирургического лечения пациентов с огнестрельными сочетанными повреждениями верхних конечностей с использованием традиционных методик этапного лечения раненых.
Материалы и методы исследования
Основу клинического материала составили результаты лечения 51 пациента, находившихся на стационарном лечении в ГБУ ДНР «Республиканский центр травматологии, ортопедии и нейрохирургии» в период с февраля 2022 года по октябрь 2023 года по поводу огнестрельных ранений верхней конечности различной локализации.
Среди пациентов преобладали лица мужского пола – 44 (86,3%), женщин было 7 (13,7%). По возрастному параметру большинство пациентов составили пострадавшие молодого (от 18 до 34 лет) возраста – 22 (43,1%) и среднего (от 35 до 60 лет) – 23 (45,1%). Старше 60 лет были 6 (11,8%) человек.
Критерии включения в исследование: огнестрельные сочетанные повреждения верхней конечности (повреждение костной ткани и дефекты мягких тканей в сочетании с повреждением функциональных структур (сосудов, сухожилий, нервов)).
Критерии исключения: изолированные осколочные ранения без повреждения функционально значимых структур или костной ткани; документально подтвержденные метаболические нарушения или эндокринологические заболевания; пациенты с политравмой в крайне тяжелом (терминальном) состоянии.
В исследование вошли 51 пострадавший. Им были выполнены этапные реконструктивные оперативные вмешательства, раны у данных пациентов велись открыто с выполнением этапных хирургических обработок после стихания экссудативной фазы воспаления. В качестве конечных точек исследования при оценке результатов лечения были определены: срок стационарного лечения; сроки заживления ран мягких тканей; необходимость повторной хирургической обработки, ее сроки и содержание; частота и характер ранних осложнений; частота и характер поздних осложнений; оценка результатов исследования по шкале DASH (Disability of the Arm, Shoulder and Hand Outcome Measure) [14].
В работе применены следующие методы исследования: клинический, рентгенологический, морфологический, статистический (с использованием методов сравнительного статистического анализа, таких как многофакторная логистическая регрессия, для первичных конечных точек исследования и критериев однофакторного анализа (Пирсона, Фишера, Стьюдента, Манна–Уитни, Мантеля–Кокса) для вторичных конечных точек).
Расчет койко-дня проводили согласно общепринятой методике (от даты поступления до даты выписки из стационара).
Оценку полученных результатов проводили через 6 месяцев после получения травмы.
Результаты исследования и их обсуждение
Анестезиологическое пособие в виде блокады плечевого сплетения выполнено у 31 пациента (60,8%) (рис. 1). У 6 пострадавших (11,8%) возникла необходимость в проведении тотальной внутривенной анестезии с целью обеспечения различных видов респираторной поддержки. У 14 пациентов (27,5%) с огнестрельными ранами небольших размеров предпочтение было отдано местной инфильтрационной анестезии.
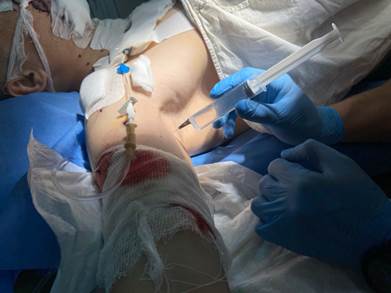
Рис. 1. Этап оказания помощи пострадавшему с огнестрельными ранениями верхней конечности. Проведение противошоковых мероприятий и блокады плечевого сплетения аксиллярным доступом (фото авторов)
Основным компонентом лечебного воздействия непосредственно на повреждение является первичная хирургическая обработка огнестрельной раны. В проведенном исследовании реальные сроки хирургической обработки у пострадавших с учетом эвакуационных мероприятий составили: хирургическая обработка до 3 часов с момента ранения выполнена 28 пострадавшим (54,9%); 17 пациентам (33,3%) обработка ран выполнена в сроки до 12 часов; позже 12 часов хирургическая обработка ран выполнена 6 пациентам (11,8%).
Согласно принятым за основу «Методическим рекомендациям по лечению боевой хирургической травмы» [15], при оказании помощи изученным пострадавшим в Республиканском центре травматологии, ортопедии и нейрохирургии был использован вариант тактики хирургической обработки ран – ПХО-Р (радикальная).
Данная методика основывается на стандартных мероприятиях и подразумевает механическую очистку раны с использованием 5%-ного раствора мыла, а также рассечение и иссечение тканей с максимально возможным радикальным удалением нежизнеспособных и сомнительно жизнеспособных участков (рис. 2). В процессе физико-химической обработки раны применяется ультразвуковая кавитация, выполняется окончательный гемостаз и осуществляется адекватное дренирование. При проведении ПХО ран после рассечения раневого канала проводили оценку повреждений глубжележащих структур (нервов, сосудов, сухожилий, связок).
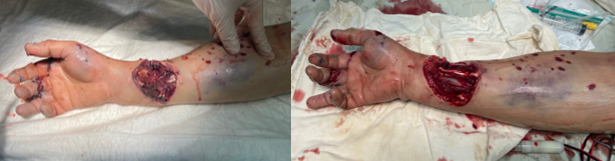
Рис. 2. Этап оперативного вмешательства. Радикальное иссечение нежизнеспособных и загрязненных тканей в ходе хирургической обработки огнестрельных ран (фото авторов)
При выявлении повреждений нервных стволов концы последних иссекали в пределах жизнеспособных тканей и погружали вглубь раны для последующего этапного восстановления и снижения болевого синдрома в послеоперационном периоде. В проведенном исследовании повреждение нервов определялось у 6 пострадавших (11,8%).
У 3 пациентов (5,9%) при ревизии не было выявлено повреждений магистральных сосудов, однако при оценке периферического кровообращения (замедленный ответ при капилляроскопии, снижение сигнала при допплер-исследовании) определялась субкомпенсация кровообращения. Данное состояние объяснялось посттравматическим периферическим ангиоспазмом поврежденной конечности и не требовало выполнения оперативных вмешательств по реваскуляризации сегмента (рис. 3).
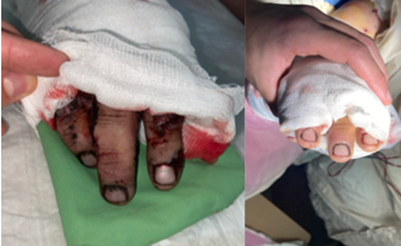
Рис. 3. Пациент Г. 35 лет. Внешний вид пальцев кисти до и после курса спазмолитической терапии (фото авторов)
После выполнения первичного дебридмента раны, при наличии переломов длинных трубчатых костей, выполняли стабилизацию сегмента аппаратами внешней фиксации стержневого или спице-стержневого типа (рис. 4).
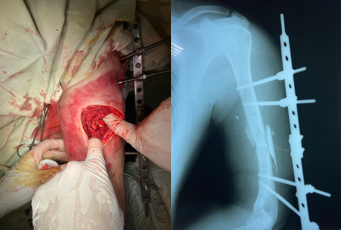
Рис. 4. Этап оперативного вмешательства. Хирургическая обработка открытого перелома с последующей стабилизацией сегмента АВФ стержневого типа (фото авторов)
В проведенном исследовании стабилизацию аппаратами внешней фиксации выполнили у 28 пострадавших (54,9%). Столь же активно использовали гипсовые лонгеты на поврежденные конечности, не только как метод фиксации костных фрагментов, но и с лечебно-транспортной целью. Показаниями к наложению гипсовой лонгеты являлись: переломы одной из длинных трубчатых костей предплечья, дырчатые огнестрельные переломы, переломы плечевой кости с точечными огнестрельными ранами, наличие обширной раневой поверхности (более 2% площади тела).
Согласно доктрине лечения огнестрельных ран, глухой первичный шов после обработки огнестрельной раны не накладывали, рану вели открыто. При наличии длинного слепого раневого канала его после рассечения тампонировали рыхлой турундой с гидрофильной мазью. Во всех иных случаях раневую поверхность рыхло укрывали асептическими повязками с растворами антисептиков.
Показаниями к проведению повторной хирургической обработки были оценка раневого отделяемого, очищение раневой поверхности и переход раневого процесса в фазу пролиферации (формирование грануляционной ткани). В случае преобладания фазы альтерации и активного формирования некротических масс частичную некрэктомию выполняли в целях создания благоприятных условий для раневого оттока отделяемого (рис. 5).
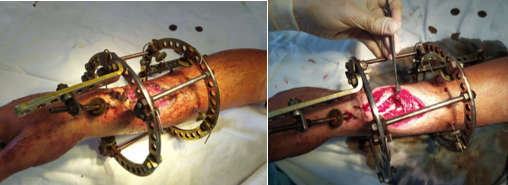
Рис. 5. Этап отсроченно-реконструктивного лечения. Удаление поверхностных краевых некрозов в ходе повторной хирургической обработки (фото авторов)
Всего повторная хирургическая обработка была выполнена у 34 пациентов (66,7%). У остальных пострадавших заживление происходило без дополнительной обработки за счет развития грануляционной ткани и эпителизации с краев.
Показания к пластическому замещению дефекта выявлены у 6 пострадавших (11,8%). У 28 пациентов (54,9%) сведение краев раны было достигнуто путем наложения вторичных швов либо методом дозированной дермотензии.
При наличии комбинированных дефектов мягких тканей и обнажении функционально значимых структур применяли метод пластики несвободными комплексами тканей, преимущественно передней брюшной стенки (3 человека, 5,8%). При наличии у пациентов активного роста грануляционной ткани использовали методику замещения дефекта свободными кожными трансплантатами (полнослойными или расщепленными) (3 человека, 5,8%), в зависимости от подвижности мягких тканей той или иной анатомической области.
Результаты лечения пострадавших авторы оценивали с учетом конечных точек исследования. Так, согласно данным медицинской документации по лечению вошедших в исследование пациентов, средний койко-день составил 33,7 (21,6) дня (a=0,05; CI 95%; 1-95), Ме= 30 дней. Однако необходимо отметить, что в данном случае этот показатель не вполне отражает общую длительность стационарного лечения, поскольку учтен только период лечения в РЦТОиН. В то же время в ряде случаев пострадавшие после выполнения мероприятий хирургической помощи переводились для дальнейшего лечения в стационары других медицинских учреждений, статистические данные из которых получены не в полном объеме.
Средний срок заживления ран у пациентов составил 41,1 (18,1) дня (a=0,05; CI 95%; 14-95), Ме=36 дней. По характеру заживления раневой поверхности распределение было следующим: под струпом – у 22 (43,1%) пациентов, после повторной хирургической обработки первичным натяжением раны зажили у 6 (11,8%) человек, вторичным натяжением – у 23 (45,1%) больных. Необходимо отметить, что у большей части пациентов – 28 (54,9%) человек – закрытие раневой поверхности произошло в сроки свыше 36 суток. Длительность заживления ран в данном случае обусловлена разделением хирургической помощи на этапы: первичная хирургическая обработка (без одномоментного закрытия раны) и повторная хирургическая обработка, целью которой и было закрытие раневой поверхности. Такая этапность позволяла сократить время на оказание помощи непосредственно при поступлении, но у большинства пострадавших требовала повторного хирургического вмешательства, что приводило к увеличению срока лечения.
Всего повторная хирургическая обработка была выполнена у 34 пациентов (66,7%). Ее содержанием, согласно описанной методике этапного лечения, были удаление нежизнеспособных тканей и создание условий для закрытия раны путем наложения вторичных швов или с применением одного из видов пластики, что удалось выполнить у 26 (51,0%) пациентов. Однако у 8 (15,7%) человек основным содержанием повторной хирургической обработки стало лечение развившихся локальных гнойно-некротических осложнений (повторная некрэктомия, вскрытие затеков), что также повлияло на увеличение общего срока закрытия ран. У 1 пациента гнойно-септическое осложнение привело к гангрене сегмента, что потребовало выполнения ампутации в ходе повторной хирургической обработки.
Изучение частоты ранних послеоперационных осложнений, под которыми понимали осложнения, возникшие до заживления раневой поверхности, показало следующее. Всего ранние осложнения наблюдались у 20 (39,2%) пострадавших. Из них «незначимые осложнения», не потребовавшие отдельных лечебных мероприятий (краевой некроз, некрозы в пределах дермы, мацерация краев раны), выявлены у 2 (4,0%) человек. «Значимые осложнения», то есть осложнения, потребовавшие дополнительных, ранее не запланированных, лечебных мероприятий, отмечены у 18 (35,2%) пациентов (рис. 6 а). Среди выявленных осложнений отмечены: раневая инфекция – у 10 (19,5%) человек, обширный некроз – в 6 (11,7%) наблюдениях, гангрена сегмента – у 1 (2,0%) пострадавшего. Еще у 1 (2,0%) пациента отмечен отечный синдром с выраженным лимфостазом. Была проведена ревизия раны, гнойных затеков не выявлено, произведено дренирование раны. Таким образом, при изучении пострадавших у 18 (35,2%) человек еще на этапе до закрытия раны были выявлены осложнения, потребовавшие дополнительных лечебных мероприятий, что способствовало увеличению сроков заживления раны и, следовательно, общего срока лечения (таблица).
Количество ранних значимых послеоперационных осложнений у пациентов с отсроченно-реконструктивным лечением
|
Изучаемая группа |
Число ранних значимых осложнений |
Вид ранних значимых осложнений |
|||
|
Раневая инфекция |
Гангрена сегмента |
Обширный некроз |
Иные осложнения, потребовавшие дополнительных вмешательств или повлиявшие на исход лечения |
||
|
Группа ОРЛ (n=51)
|
18 (35,2%) |
10 (19,5%) |
1 (1,9%) |
6 (11,7%) |
1 (1,9%) |
Примечание: составлено авторами
Осложнения, отнесенные к группе поздних, то есть развившиеся после закрытия раневой поверхности, были выявлены в сроки от 2 до 6 месяцев у 7 пациентов (13,7%). Из них у 6 человек (11,8%) осложнения были значимыми, т.е. повлияли на восстановление функции верхней конечности и требовали повторного оперативного вмешательства для их устранения. У одного пациента осложнение было незначимым (замедленно консолидирующийся перелом), приведшим к продлению срока лечения, но не потребовавшим проведения дополнительных лечебных мероприятий.
В частности, у 3 (5,9%) больных выявлены отсутствие консолидации перелома в среднестатистические сроки и посттравматический остеомиелит, у 2 (3,9%) человек – нарушение проведения по нервным стволам с ограничением функции конечности, у 1 (2,0%) пациента – контрактура сустава вследствие обширных рубцовых изменений.
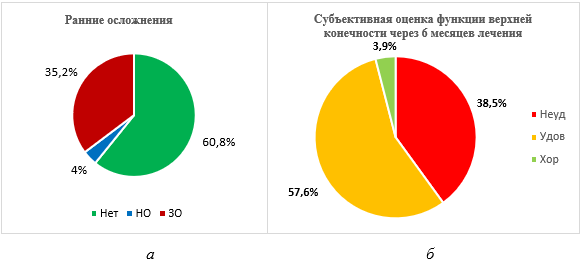
Рис. 6. Распределение пациентов по видам ранних послеоперационных осложнений (Нет – отсутствие осложнений, НО – незначимые осложнения, ЗО – значимые осложнения) и удовлетворенности функцией верхней конечности по шкале DASH (Неуд – неудовлетворительно, Удов – удовлетворительно, Хор – хорошо) (составлено авторами)
Оценка результатов лечения проводилась в сроки 6 месяцев после травмы. В силу того что часть пациентов, как уже указывалось выше, на различных этапах лечения были переведены в другие лечебные учреждения, в отмеченные сроки авторы смогли изучить исход лечения у 26 (51,0%) человек. Результаты, согласно градациям шкалы, были следующими: хорошо – 1 (3,9%) пострадавший, удовлетворительно – 15 (57,6%) человек, неудовлетворительно – 10 (38,5%) человек (рис. 6 б). Средний показатель количества баллов у обследованных через 6 месяцев у 26 пострадавших составил 33,8 (13,9) (a=0,05; CI 95%; 5-64), Ме=32,5.
При изучении исходов лечения пострадавших, хирургическая помощь которым была оказана отсрочено, обращают на себя внимание продолжительный срок до закрытия ран, высокая частота осложнений (прежде всего, ранних значимых), а также распределение исходов по шкале DASH. Несомненно, объективным фактором является тяжесть травмы, согласно использованным критериям включения в исследование. В то же время представляется актуальным вопрос изучения возможности улучшения полученных результатов.
Обращает на себя внимание значительное количество осложнений, связанных с развитием некроза мягких тканей, что может быть расценено как результат ишемических расстройств. Несмотря на надлежащий уровень содержания операционных и перевязочных, открытая раневая поверхность при отсроченном реконструктивном лечении является потенциальными входными воротами для инфекции с высоким риском инфицирования внутрибольничной резистентной микрофлорой. Болевой синдром при постоянном контакте раневой поверхности с тканью и медицинским инструментарием снижает местный иммунитет, увеличивая промежуток времени между фазами воспаления, и, как результат, способствует формированию большего количества некротизированных тканей.
Заключение
При анализе результатов лечения пострадавших был определен ряд проблемных аспектов, таких как: длительный срок до закрытия раны; значительное количество послеоперационных осложнений (обусловленных, в частности, ишемическими расстройствами мягких тканей пораженной конечности); высокий процент пациентов, нуждающихся в повторной хирургической обработке; низкие показатели итоговой оценки результатов лечения по шкале DASH. Выявленные проблемы требуют дальнейшего исследования с целью оптимизации лечебной тактики и улучшения результатов лечения.
Библиографическая ссылка
Рудской С.А., Оприщенко А.А., Боряк А.Л., Труфанов И.М., Кирьякулова Т.Г. РЕЗУЛЬТАТЫ ОКАЗАНИЯ ПОМОЩИ ПОСТРАДАВШИМ С СОЧЕТАННЫМИ ОГНЕСТРЕЛЬНЫМИ РАНЕНИЯМИ ВЕРХНЕЙ КОНЕЧНОСТИ С ПРИМЕНЕНИЕМ ТРАДИЦИОННЫХ МЕТОДИК // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/ru/article/view?id=34021 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.34021



