Введение
Килевидная деформация грудной клетки (КДГК) представляет собой врожденное заболевание, проявляющееся деформацией грудины и ребер с их смещением выше уровня передней грудной стенки. Часто такой дефект сопровождается асимметрией и западением реберных дуг. Эта патология является второй по распространенности после воронкообразной деформации грудной клетки. Данная аномалия развития встречается в 4 раза чаще у мальчиков по сравнению с девочками [1, 2].
КДГК может также являться компонентом генетического синдрома или дисплазии соединительных тканей [2]. Ярко выраженная деформация передней стенки грудной клетки у пациентов с килевидной деформацией наблюдается менее чем у 10% детей до 11 лет, хотя у некоторых из них уже при рождении можно заметить значительное искривление. Деформация передней стенки грудной клетки может вызывать дискомфорт в грудной области при лежании на животе в ее случае пирамидальной формы, однако обычно не приводит к серьезным функциональным нарушениям сердечно-сосудистой и дыхательной систем [3, 4]. Тем не менее, пациенты часто отмечают снижение самооценки и ухудшение качества жизни. Также могут иметь место редкие болевые ощущения в области вершины деформации во время активного роста ребенка [5, 6].
В настоящее время существует множество ортезов, применяемых для консервативного лечения КДГК. Наиболее распространенными моделями являются Fraire Martinez-Ferro – Dinamic compression system (FMF-DCS) [1] и Braceworks Calgary [7]. Ключевыми элементами ортезов, применяемых для коррекции КДГК, служат: бандаж, который можно настроить под любую форму грудной клетки; плечевые фиксаторы, обеспечивающие надежное удерживание ортеза на туловище; жесткая опорная пластина, создающая давление на вершину деформации; а также дополнительная пластина для девочек, у которых начинается формирование молочных желез. Главное отличие FMF-DCS от других ортезов заключается в наличии съемного электронного устройства для измерения давления на грудную клетку (pressure measuring device – PMD).
Все имеющиеся ортезы имеют в своей конструкции металлическую опорную пластину, которая оказывает жесткое давление на вершину килевидной деформации, тем самым может вызывать болевой синдром и повреждение кожных покровов.
Цель исследования. Оценить эффективность лечения пациентов с килевидной деформацией грудной клетки с помощью разработанного оригинального пневмоортеза, определить зависимость длительности этапа коррекции деформации грудной клетки от возраста ребенка, тяжести и типа деформации.
Материалы и методы исследования
Изучены результаты лечения 60 пациентов в возрасте от 6 до 17 лет с килевидной деформацией грудной клетки, которые проходили обследование и получали комплексную терапию в НМИЦ детской травматологии и ортопедии имени Г.И. Турнера в период с 2022 по 2024 годы (табл. 1).
Таблица 1
Характеристика детей группы исследования
|
Показатель |
Всего |
|
|
Количество пациентов |
60 |
|
|
Пациенты мужского пола |
51 |
|
|
Пациенты женского пола |
9 |
|
|
Тип деформации |
Корпо-костальный |
55 |
|
Костальный |
5 |
|
|
Тяжесть деформации |
Легкая |
11 |
|
Средняя |
27 |
|
|
Тяжелая |
22 |
|
|
Локализация деформации |
Правосторонняя |
35 |
|
Левосторонняя |
5 |
|
|
Симметричная |
20 |
|
|
Возраст, полных лет, Ме |
13 |
|
Дизайн соответствовал одноцентровому когортному проспективному исследованию. Исследование состоит из двух частей. Основной задачей первой части является оценка длительности этапа коррекции деформации грудной клетки, полноты коррекции деформации грудной клетки, удовлетворенности пациентов результатами лечения. Целью второй части работы стала оценка взаимосвязи между длительностью этапа коррекции деформации грудной клетки, типом, тяжестью деформации и возрастом пациентов.
Критерии включения: верифицированный диагноз «врожденная КДГК»; возраст от 6 до 17 лет; мобильная деформация грудной клетки, давление первоначальной коррекции <7 кг/см2; пациенты, перешедшие на этап фиксации коррекции деформации грудной клетки.
Критерии исключения: манубриальный тип деформации; наличие генетической или системной патологии; проведенное ранее хирургическое лечение.
Исследование одобрено локальным этическим комитетом ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера» Минздрава России (Протокол № 22-6 от 23.09.2022 г.) и проводилось в соответствии сэтическими стандартами, изложенными в Хельсинкской декларации.
Всем пациентам было проведено ортезирование грудной клетки с применением разработанного оригинального пневмоортеза, который осуществляет давление на вершину килевидной деформации грудной клетки с помощью воздушной подушки. При сборе анамнеза особое внимание уделялось жалобам пациента на наличие болевого синдрома, кардиореспираторных симптомов: боль в области сердца в покое / при физической нагрузке, одышка, боль в области грудной клетки в покое и/или в положении лежа на животе. Мобильность деформации грудной клетки определяли с помощью механического компрессора. Если при осуществлении давления компрессора на вершину деформации 7 кг/см2 происходила коррекция килевидного выбухания, то деформация считалась мобильной. Если коррекции не происходило, то деформацию относили к ригидной. Воздушное давление внутри пневмоподушки на момент установки ортеза составляло 0,204 атм. Ортез необходимо было носить пациентам 20 часа в сутки ежедневно до полной коррекции деформации грудной клетки, снимать разрешалось только во время занятий спортом и водных процедур. Все пациенты ежедневно в течение 30 минут выполняли комплекс упражнений, направленный на укрепление мышц спины, брюшного пресса, грудных мышц. Пациенты обследовались каждые 1,5 месяца; в период наступления полной коррекции деформации их переводили на этап фиксации достигнутой коррекции деформации грудной клетки, когда пациенты надевали ортез только в ночное время (этап удержания результата) – 3–4 ночи в неделю.
Тяжесть деформации грудной клетки определяли путем измерения высоты килевидного выбухания грудной клетки (в миллиметрах) от основания до вершины деформации с помощью сантиметровой ленты (рис. 1). Деформацию считали легкой степени при высоте килевидного выбухания грудной клетки до 20 мм; средней степени – при высоте выбухания от 20 до 40 мм; тяжелой степени – при высоте выбухания выше 40 мм.
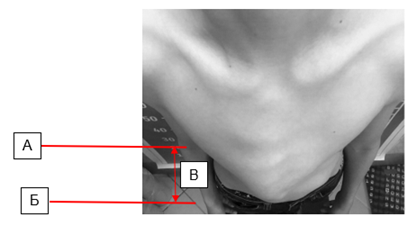
Рис. 1. Определение высоты килевидного выбухания. А) основание килевидной деформации грудной клетки; Б) вершина килевидного выбухания грудной клетки; В) высота килевидного выбухания грудной клетки
С целью объективной оценки измерения высоты килевидного выбухания использовали 3D-сканирование грудной клетки с помощью приложения Captevia v3.4 (рис. 2), анализ изображения проводили в программе Rodin 4D product NEO 2018 (рис. 3). Выполняли сканирование грудной клетки, выставляли метки на уровнях основания и вершины деформации, измеряли расстояние между двумя этими точками (рис. 3). Исследование проводили до начала и после окончания этапа коррекции деформации грудной клетки. Коррекцию деформации считали успешной, если остаточная высота килевидного выбухания составляла менее 10 мм.
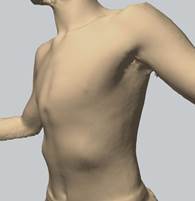
Рис. 2. 3D-модель грудной клетки пациента в приложении Captevia v3.4
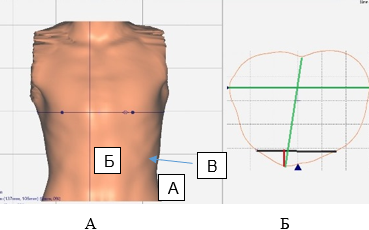
Рис. 3. Пример измерения высоты килевидного выбухания на аксиальном срезе 3D-модели грудной клетки пациента (A – вершина деформации грудной клетки; Б – основание деформации грудной клетки; В – высота деформации грудной клетки)
Для оценки удовлетворенности качеством проведенного лечения и выявления осложнений в процессе терапии пациентам предлагалось заполнить разработанную авторами анкету с 5-балльной шкалой (1 – очень доволен результатом; 5 – крайне недоволен результатом).
Статистический анализ в рамках данного исследования проводили с использованием IBM SPSS Statistics 26. Вариант распределения количественных данных предварительно оценивали с помощью критерия Колмогорова–Смирнова.
Для изучения взаимосвязей между клиническими и функциональными показателями был проведен корреляционный анализ по критерию Спирмена. Степень связи оценивали по шкале Чеддока.
Пациенты (или их законные представители) предоставили согласие на обработку и публикацию персональных данных.
Результаты исследования и их обсуждение
Среди ортезированных пациентов было обнаружено преобладание распространенности КДГК у пациентов мужского пола по сравнению с женским (соотношение 5:1). Средний возраст пациентов в начале лечения составил 13 лет, возрастной диапазон от 6 до 17 лет. Средний возраст, когда впервые заметили деформацию, cоставил 9 лет. В выборке пациентов преобладал корпо-костальный тип деформации – 92% (55) пациентов со средней степенью тяжести деформации – 45% (27) пациентов. Наиболее распространенная локализация деформации – правосторонняя, у 58% (35) пациентов.
У всех пациентов, вошедших в исследование, отсутствовали жалобы со стороны сердечно-сосудистой и дыхательной систем. Не были отмечены одышка, тахикардия, брадикардия и боль в области сердца в покое и во время физических нагрузок. У 3 пациентов (5%) отмечалась боль в области килевидного выбухания в положении лежа на животе.
Средняя длительность этапа коррекции деформации грудной клетки составила 127 дней. Ме[Q1-Q3] 115 [74-172]. Остаточная деформация по результатам 3D-анализа, в миллиметрах, М+/–SD, составила 2,9+/–1,3. Результаты корреляционного анализа, проведенного с применением критерия Спирмена, не показали статистически значимых связей между длительностью корригирующего этапа и тяжестью, типом деформации, а также возрастом пациента от момента начала коррекции деформации (р<0,1) по шкале Чеддока.
По результатам анкетирования 96% пациентов были удовлетворены результатами коррекции деформации, все пациенты прошли бы данное лечение снова (рис. 4). У 1 пациента было повреждение кожного покрова, по результатам анкетирования 6 пациентов отмечали незначительную боль в месте давления ортеза, у 1 пациента появилось онемение в правой верхней конечности. Ввиду стремительного роста данному пациенту ортез стал мал, была осуществлена замена ортеза по новым параметрам пациента.
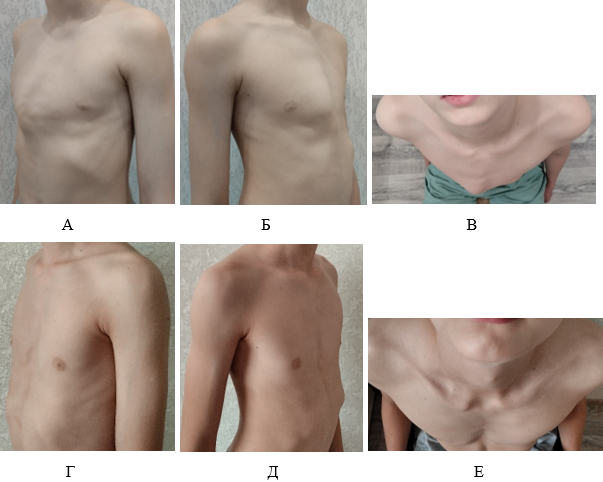
Рис. 4. Пациент 12 лет, корпо-костальный тип, тяжелая степень. До начала лечения (А, Б, В); После этапа коррекции деформации грудной клетки (Г, Д, Е)
В последние десятилетия ортезирование КДГК стало пользоваться большой популярностью [8]. Тем не менее, с 1970-х годов предпринимались попытки консервативного лечения этого типа деформации, в ходе которого проводились модификации методов и разрабатывались различные варианты ортезов. В 2008 году М. Martinez-Ferro и его коллеги представили систему динамической компрессии (Dynamic Compression System – DCS) для коррекции КДГК, которая стала основой для последующих динамических ортезов [1]. DCS предоставляет возможность измерять давление на грудную клетку с помощью цифрового датчика в фунтах/дюйм2 (Pounds per Square Inch – PSI) и стыковочного устройства, что позволяет распределить пациентов по уровням ригидности грудной стенки. Динамические ортезы становятся общепризнанной терапией и эффективным безоперационным методом лечения КДГК, уменьшая высоту килевидного выбухания, а также улучшая внешний вид грудной клетки [9–11].
В 2010 году Мартинес-Ферро предложил алгоритм принятия решения у пациентов с КДГК. При PIC≤7,5 фунтов/дюйм2 предпочтительным методом лечения должно быть ортезирование. При PIC>7,5 фунтов/дюйм2 или неэффективности ортезирования рекомендовано оперативное лечение [12].
A.S. Cohee с соавторами в своем исследовании применили ортез FMF-DCS и отметили, что корригирующий этап длился в среднем 6 месяцев [13]. Ряду других авторов для устранения деформации на корригирующем этапе понадобилось 5,66+/–3,8 месяца и 4,3+/–2,1 месяца соответственно [7, 14]. Авторы одной из работ, использовавшие модель ортеза FMF-DCS, указали диапазон времени для успешной коррекции деформации 2,5–16 месяцев [15]. Средняя длительность этапа коррекции пациентов в представленной выборке составляла 3 месяца, что меньше средней длительности данного этапа, указанной в зарубежных публикациях.
Также были найдены публикации, где авторы в своем исследовании нашли взаимосвязь между длительностью корригирующего этапа и возрастом пациента ввиду того, что с возрастом грудная клетка становится более ригидной и ее исправление требует немного больше времени. При этом авторы утверждают, что на увеличение длительности корригирующего этапа влияет соблюдение режима ношения ортеза пациентами [16]. В текущем исследовании все пациенты соблюдали режим ношения ортеза, поэтому взаимосвязи между режимом ношения ортеза и длительностью корригирующего этапа не было выявлено.
Анализ эффективности лечения пациентов в большинстве исследований проводится субъективно. В процессе лечения использовались фото- и видеоданные [17], применялись замеры грудной клетки до и после лечения [13, 18]. Авторы отмечали, что компьютерная томография обладает высокой информативностью для оценки динамики лечения, но рекомендовали применять ее, прежде всего, при планировании хирургических вмешательств [19].
E. Port с соавторами использовали в своем исследовании метод сканирования в белом свете (white light scanning – WLS). Проведя сканирование пациентов до и после лечения, они смогли количественно оценить результативность ортезирования [20]. В текущем исследовании авторы использовали 3D-сканирование грудной клетки и анализ изображения в специальном приложении. Данные, определенные при клиническом осмотре, хорошо коррелируют с данными 3D-сканирования. Однако у пациентов женского пола сканирование грудной клетки в достаточной мере не отражает тяжести деформации. Данный метод может быть рекомендован к применению у пациентов с астеническим и нормальным телосложением и у пациентов мужского пола для объективной оценки тяжести деформации.
Количество неудовлетворительных результатов консервативного лечения КДГК с помощью ортезирования достигает 38%. Из них 5,1% составляют повреждения мягких тканей в зоне давления ортеза, 12% – болевой синдром, 5,8% – неэффективность лечения на этапе коррекции [21]. В проведенном исследовании у 10% пациентов отмечалась незначительная боль на этапе коррекции деформации грудной клетки, у 1,6% – повреждение кожного покрова в месте давления ортеза. Рецидива деформации не отмечено ни в одном наблюдении.
Заключение
Таким образом, на основании проведенного исследования преимуществами комплексного лечения с использованием разработанного оригинального пневмоортеза можно считать сокращение срока этапа коррекции деформации грудной клетки, меньший процент осложнений и более комфортное ношение ортеза по сравнению с имеющимися данными, приведенными в зарубежных работах.
Библиографическая ссылка
Точилина А.С., Рыжиков Д.В., Виссарионов С.В. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ПАЦИЕНТОВ С КИЛЕВИДНОЙ ДЕФОРМАЦИЕЙ ГРУДНОЙ КЛЕТКИ ОРИГИНАЛЬНЫМ ПНЕВМООРТЕЗОМ // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/ru/article/view?id=34017 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.34017



