Введение
Одной из основных проблем в современной медицине представляется безопасность пациента на операционном столе во время хирургического вмешательства. Ключевым моментом в этой проблеме является предотвращение нанесения вреда пациенту, например снижение количества критических инцидентов (КИ) в интраоперационном периоде.
Критический инцидент в медицине – это неблагоприятные или неожиданные медицинские события, которые без своевременного вмешательства могут нанести физический или психический вред пациенту или его родственникам [1]. Для оценки частоты и структуры КИ был проведен ряд исследований [2, 3, 4]. В одном из исследований частота КИ в анестезиологии составила 9,5 случая на 1000 анестезиологических пособий [5].
Пациенты с гипертонической болезнью (ГБ) 1-й и 2-й стадий подвержены большому спектру рисков во время оперативных вмешательств. Ключевыми факторами, влияющими на частоту и структуру критических инцидентов, являются динамика артериального давления, реактивность сосудистой системы и переносимость анестезии. Несвоевременная коррекция АД может привести к таким осложнениям, как гипертонические кризы, ишемия органов и острая сердечно-сосудистая недостаточность, включая инфаркт миокарда и инсульт. Согласно исследованию, проведенному в плановой абдоминальной хирургии, гипертоническая болезнь доминировала в структуре коморбидности и составила у пациентов без поражения органов-мишеней 78,6% случаев, кроме того, частота послеоперационных осложнений, таких как парез кишечника, пневмония и раневая инфекция, составляет 3,5%, а летальность – 0,43% [6].
Цель исследования: оценка частоты и структуры критических инцидентов и осложнений во время анестезии у пациентов с ГБ 1-й и 2-й стадий, подвергающихся абдоминальным операциям.
Материалы и методы исследования
Одноцентровое проспективное наблюдательное когортное исследование было проведено на базе государственного бюджетного учреждения здравоохранения «Краевая клиническая больница № 2» Министерства здравоохранения Краснодарского края г. Краснодара. Набор пациентов проводился последовательно в течение шести месяцев (с декабря 2023 года по май 2024 года). Пациенты ретроспективно были разделены на две группы: группа пациентов с гипертонической болезнью 1-й стадии (ГБ1 ст.), n=46, и группа пациентов с гипертонической болезнью 2-й стадии (ГБ2 ст.), n=169 (рис. 1).
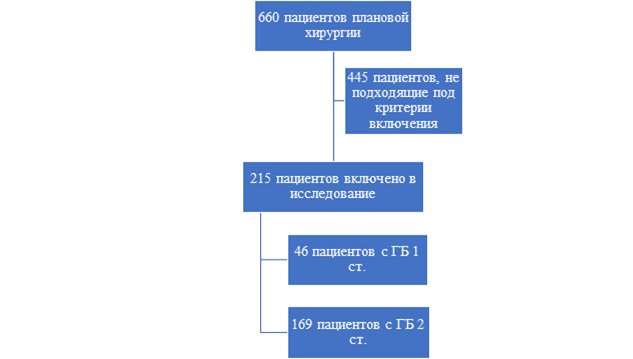
Рис. 1. Схема протокола проведения исследования (составлено автором)
Оценивали гемодинамические критические инциденты: гипотензию, гипертензию, брадикардию и аритмию; и послеоперационные осложнения
Критерии включения: пациенты старше 18 лет с ГБ 1-й или 2-й стадий, оперируемые в плановом порядке на органах брюшной полости лапароскопическим или лапаротомным доступом в условиях общей анестезии с искусственной вентиляцией легких.
Критерии исключения: пациенты, подвергшиеся экстренному оперативному вмешательству; отмена оперативного вмешательства, потеря регистрируемых данных.
В базу данных исследования были внесены данные пациентов старше 18 лет, подвергшихся плановому оперативному вмешательству на органах брюшной полости (их демографические данные (пол и возраст), индекс массы тела (ИМТ)), сопутствующие заболевания, вид оперативного доступа (лапароскопический или лапаротомный), частота критических инцидентов в группах, послеоперационные осложнения по классификации Европейского общества анестезиологов и Европейского общества по интенсивной терапии [7], оценка физического статуса пациента ASA PS (American Society of Anesthesiologist Physical Status) [8], операционный риск [9].
Первичным показателем исследования считали наличие гемодинамического критического инцидента с поправкой на методическую рекомендацию по периоперационному ведению пациентов с артериальной гипертензией: гипотензия (снижение систолического артериального давления (САД) на 20% ниже обычного или менее 90 мм рт. ст., и/или снижение среднего артериального давления (срАД) менее 75 мм рт. ст.) [10]; гипертензия (увеличение САД на 20% выше обычного или более 160 мм рт. ст., и/или срАД выше 95 мм рт. ст.) [10]. Также гемодинамическими критическими инцидентами считали случаи, описанные в исследованиях: брадикардия (снижение частоты сердечных сокращений более чем на 20% от исходных значений или менее 50 в минуту) [11]; аритмия и тахикардия (увеличение ЧСС более чем на 20% от исходного значения или более 100 в минуту и все случаи нарушения сердечного ритма) [12].
Вторичным показателем исследования считали наличие послеоперационных осложнений по классификации Европейского общества анестезиологов и Европейского общества по интенсивной терапии [7].
Методы измерения целевых показателей:
- в предоперационный период: возраст, рост, вес, сбор анамнеза на наличие сопутствующих заболеваний;
- в интраоперационный период: электрокардиография с оценкой ЧСС и R–R интервала, измерение артериального давления инвазивным и неинвазивным способом, пульсоксиметрия с регистрацией частоты пульса, капнометрия, забор артериальной крови и оценка газового состава крови, центральная и периферическая термометрия, нейромышечная проводимость (определяли прибором train-of-four стимуляции).
Переменные (предикторы): для выявления факторов гемодинамических критических инцидентов и послеоперационных осложнений использовали такие параметры, как: возраст, гипертоническая болезнь 1-й и 2-й стадий, оценка физического статуса пациента ASA-PS, вид оперативного доступа (лапароскопический или лапаротомный), операционный риск, индекс массы тела.
Предварительный расчет размера выборки не проводили. Характер распределения данных оценивали с использованием теста Колмогорова–Смирнова и теста Шапиро–Уилка. Описание характеристик с нормальным распределением представили в виде M±SD, где М – среднее арифметическое значение и SD – стандартное отклонение; при распределении, отличным от нормального, результаты представлены в виде Me(Q1;Q3), где Me – медиана, Q1 и Q3 – первый и третий квартили. Для обработки данных с нормальным распределением использовали параметрические тесты – t-критерий Стьюдента для независимых групп. При распределении данных, отличном от нормального, использовали непараметрические тесты – Манна–Уитни и критерий Х2 (либо точный тест Фишера). При значении p<0,05 данные оценивались как статистически значимые. Статистическую обработку данных проводили с помощью программы MedCalc, версия 20.1.4.
В исследовании принимали участие 215 пациентов, средний возраст которых составил 60 (54;68) лет, мужчин и женщин 88 (41%) и 127 (59%) соответственно, индекс массы тела у пациентов в общей когорте 29 (26;33), по оценке физического статуса пациента ASA 2(2;2), и пересмотренный кардиальный индекс риска (индекс Lee) – 1(0;2).
Также для оценки анализа критических инцидентов изучали вид доступа оперативного вмешательства: лапароскопическим – 124 (57,6%) и лапаротомным доступом – 91 (42,3%); операционный риск: операции низкого риска – 53 (24,6%), среднего риска – 125 (58,2%) и высокого риска – 37 (17,2); по времени хирургические вмешательства длились 115 (60; 200) минут.
Результаты исследования и их обсуждение
При сравнении пациентов в двух группах с ГБ 1-й стадии и ГБ 2-й стадии статистически значимо различался возраст: 54,5 (49;63) в первой группе и 63 (56,7;69) года во второй (p<0,0001), по шкале ASA-PS (p=0,0041) и индексу Lee (p<0,0001) у пациентов второй группы преобладали лапаротомный доступ (p=0,001) и более высокий операционный риск(p=0,0161), длительность хирургического вмешательства оказалось статистически больше у пациентов с ГБ 2-й стадии – 140 (60;210) минут (p=0,006). Подробная характеристика двух групп представлена в таблице 1.
Таблица 1
Основные характеристики пациентов
|
Характеристика |
Всего (n=215) |
ГБ 1-й стадии (n=46) |
ГБ 2-й стадии (n=169) |
Значение P |
|
Возраст, Me(Q1;Q3) |
60(54;68) |
54,5(49;63) |
63(56,7;69) |
<0,0001 |
|
Пол м |
88 (41%) |
15 (32,6%) |
73 (43,2%) |
0,23 |
|
ИМТ, Me(Q1;Q3) |
29(26;33) |
28,8(26,1-33,5) |
29(26,2-32,8) |
0,79 |
|
Шкала ASA PS |
2(2;2) |
2(2;2) |
2(2;3) |
0,0041 |
|
Индекс Lee |
1(0;2) |
0 (0;1) |
2 (1;2) |
<0,0001 |
|
Абдоминальная операция лапароскопическим доступом |
124(57,6%) |
36 (78,2%) |
88 (52,1%) |
0,001 |
|
Абдоминальная операция лапаротомным доступом |
91 (42,3%) |
10 (21,7%) |
81(47,9%) |
|
|
Низкий операционный риск |
53 (24,6%) |
14 (30,4%) |
39 (23%) |
0,0161 |
|
Средний операционный риск |
125 (58,2%) |
31 (67,4%) |
94 (55,6%) |
|
|
Высокий операционный риск |
37 (17,2) |
1 (2,2%) |
36 (21,3%) |
|
|
Длительность операции, мин. |
115 (60; 200) |
65 (45-120) |
140 (60;210) |
0,0006 |
Примечание: Me(Q1;Q3), где Me – медиана, Q1 и Q3 – первый и третий квартили, значение p<0,05 считать статистически значимым. ИМТ – индекс массы тела, ASA PS – American Society of Anesthesiologists physical status. Составлено автором.
Пациентам, у которых была интраоперационная гипотензия (n=79) и/или брадикардия (n=30), корректировали гипотензию болюсным введением фенилэфрина – 39 (49,3%) пациентов, проводили инфузию норэпинефрина – 26 (32,9%), 14 (17,7%) пациентам вводили совместно фенилэфрин и норэпинефрин. При возникновении у пациента брадикардии ему вводили 0,5 мг атропина внутривенно.
Частота осложнений в двух группах составила 7,4%, у пациентов в группе с гипертонической болезнью 2-й стадии частота осложнений ожидаемо была выше – 7,7% .
В структуре послеоперационных осложнений преобладали: парез кишечника (n=3), послеоперационный делирий (n=2), острая дыхательная недостаточность (n=2) и раневая инфекция (n=2). Каждые сочетания осложнений встречалось единожды, они подробно описаны в таблице 2.
Таблица 2
Структура осложнений
|
|
Всего (n=215) |
ГБ 1-й стадии (n=46) |
ГБ 2-й стадии (n=169) |
|
Осложнение |
16 |
3 |
13 |
|
Раневая инфекция |
|
2 |
|
|
Парез кишечника + Раневая инфекция + ОПП + Делирий |
|
1 |
|
|
Парез кишечника |
|
|
3 |
|
Делирий |
|
|
2 |
|
ОДН |
|
|
2 |
|
Кровотечение + ОДН |
|
|
1 |
|
Кровотечение + Парез кишечника |
|
|
1 |
|
ОРДС + ОПП |
|
|
1 |
|
Делирий + Парез кишечника |
|
|
1 |
|
Сепсис + Реинтубация + Делирий + ОПП |
|
|
1 |
|
Сепсис + Реинтубация + Инфекция + Парез + Несостоятельность анастамоза + ОПП |
|
|
1 |
Примечание: ОПП – острое почечное повреждение; ОДН – острая дыхательная недостаточность, ОРДС – острый респираторный дистресс-синдром. Составлено автором.
Всего было зарегистрировано 117 гемодинамических критических инцидентов, из которых: гипотензия – 79 случаев, гипертензия – 8 случаев, брадикардия – 30 случаев.
При сравнении двух групп гипотензия и брадикардия чаще имели место у пациентов с ГБ 2-й стадии (табл. 3).
Таблица 3
Частота и структура гемодинамических критических инцидентов
|
Критические инциденты |
Всего (n=215) |
ГБ 1-й стадии (n=46) n (%) |
ГБ 2-й стадии (n=169) n (%) |
Значение p |
|
Гипотензия |
79 |
5(10,8) |
74(43,7) |
<0,001 |
|
Гипертензия |
8 |
2(4,3) |
6(3,5) |
0,68 |
|
Брадикардия |
30 |
12(26) |
18(10,6) |
0,01 |
|
Аритмия |
0 |
|
|
|
Примечание: составлено автором.
Следующим этапом было проведение логистического регрессионного анализа для оценки факторов, влияющих на развитие критических инцидентов и послеоперационных осложнений. В регрессионный анализ вошли независимые переменные, которые статистически различались (p<0,05) в двух группах: возраст, шкала ASA-PS, индекс Lee, вид оперативного доступа, операционный риск и длительность хирургического вмешательства.
Анализ показал, что факторами риска развития гипотензии являются длительность операции – ОШ 1,0061 (95% ДИ 1,0–1,01), низкий операционный риск – ОШ 3,4152 (95% ДИ 1,2–9,6) и лапаротомный вид доступа – ОШ 3,97 (95% ДИ 1,63–9,62) (табл. 4). Площадь под ROC-кривой составила 0,816 (рис. 2).
Таблица 4
Факторы риска развития гипотензии
|
Независимая переменная |
Отношение шансов |
95% ДИ |
|
Длительность операции |
1,0061 |
От 1 до 1,01 |
|
Низкий операционный риск |
3,4152 |
От 1,2 до 9,6 |
|
Абдоминальная операция лапаротомным доступом |
3,9711 |
От 1,63 до 9,62 |
Примечание: составлено автором.
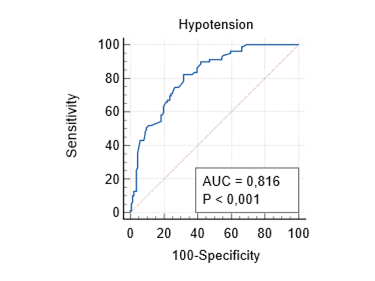
Рис. 2. Анализ ROC-кривой модели прогнозирования гипотензии (составлено автором)
Фактором риска развития брадикардии в интраоперационном периоде является возраст: ОШ 1,16 (95% ДИ 1,08–1,24) (табл. 5). ROC-кривая модели для прогнозирования брадикардии составила 0,783 (рис. 3).
Таблица 5
Факторы риска развития брадикардии
|
Независимая переменная |
Отношение шансов |
95% ДИ |
|
Возраст |
1,16 |
От 1,08 до 1,24 |
Примечание: составлено автором.
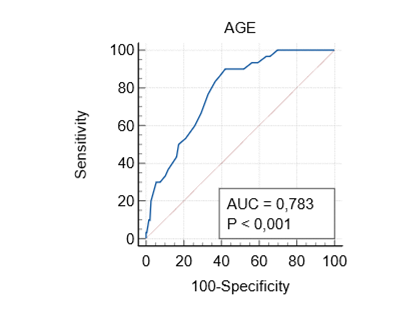
Рис. 3. Анализ ROC-кривой модели прогнозирования брадикардии составлено автором)
При анализе вторичного показателя исследования рисками послеоперационных осложнений послужили возраст – ОШ 1,1 (95% ДИ 1,01–1,2) и длительность оперативного вмешательства – ОШ 1,0 (95% ДИ 1,0–1,02) (табл. 6), площадь ROC-кривой модели составила 0,853 (рис. 4).
Таблица 6
Факторы риска послеоперационных осложнений
|
Независимая переменная |
Отношение шансов |
95% ДИ |
|
Возраст |
1,1 |
1,01–1,2 |
|
Длительность операции |
1,0 |
1,0–1,02 |
Примечание: составлено автором.
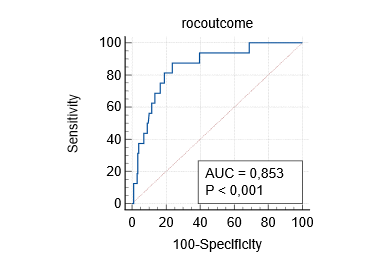
Рис. 4. Анализ ROC-кривой модели прогнозирования послеоперационных осложнений
(составлено автором)
Результаты продемонстрировали, что в группе пациентов с ГБ 2-й стадии наблюдалось значительное увеличение частоты гемодинамических критических инцидентов (гипотензии, брадикардии) и послеоперационных осложнений по сравнению с группой пациентов с ГБ 1-й стадии. Эти различия подкрепляются статистически значимыми результатами.
Гипотензия (n=79) была наиболее частым критическим инцидентом, с заметным увеличением ее частоты в группе ГБ 2-й стадии (43,7%; p<0,001), такие же результаты были получены в исследовании Y. Jia, G. Feng с соавторами [13]. Брадикардия также чаще встречалась у пациентов с ГБ 2-й стадии (26%, p=0,01). Факторами риска развития гипотензии оказались длительность операции (ОШ 1,0061; 95% ДИ 1,0–1,01), низкий операционный риск (ОШ 3,4152; 95% ДИ 1,2–9,6) и лапаротомный доступ (ОШ 3,97; 95% ДИ 1,63–9,62). В своем исследовании C.C. Cheung с соавторами обнаружили корреляцию между возрастом пациента и интраоперационной брадикардией [11], что также было выявлено в исследовании автора: брадикардия была ассоциирована с возрастом (ОШ 1,16; 95% ДИ 1,08–1,24). Эти данные свидетельствуют о важности учета перечисленных факторов при планировании и проведении операций.
Частота послеоперационных осложнений составила 7,4%, с более высокой частотой в группе ГБ 2-й стадии. Среди осложнений преобладали парез кишечника, послеоперационный делирий, острая дыхательная недостаточность и раневая инфекция. Возраст (ОШ 1,1; 95% ДИ 1,01–1,2) и длительность операции (ОШ 1,0; 95% ДИ 1,0–1,02) были идентифицированы как значимые факторы риска развития осложнений.
Полученные результаты подчеркивают необходимость строгого мониторинга гемодинамических показателей у пациентов с ГБ 2-й стадии, особенно в условиях длительных лапаротомных операций. Выявленные факторы риска могут быть использованы для разработки предоперационных и интраоперационных стратегий, направленных на снижение частоты осложнений. Например, целесообразно более активно применять протоколы инфузионной и вазопрессорной терапии у пациентов с высоким риском гипотензии, а также учитывать возрастные особенности пациентов при выборе анестезиологического обеспечения.
К ограничениям данного исследования можно отнести ретроспективный дизайн и относительно небольшую выборку пациентов с ГБ 1-й стадии. Для подтверждения полученных результатов требуется проведение дополнительных исследований с более широкой выборкой и применением проспективного подхода.
Заключение
Исследование подтвердило значимость таких факторов, как возраст, длительность операции, операционный доступ и индекс Lee, в прогнозировании гемодинамических критических инцидентов и послеоперационных осложнений у пациентов с ГБ. Эти данные могут быть полезны для оптимизации анестезиологического обеспечения и хирургической тактики у данной категории пациентов.
Библиографическая ссылка
Федунец Д.Э. ЧАСТОТА И СТРУКТУРА КРИТИЧЕСКИХ ИНЦИДЕНТОВ И ОСЛОЖНЕНИЙ ВО ВРЕМЯ АНЕСТЕЗИИ ПРИ АБДОМИНАЛЬНЫХ ОПЕРАЦИЯХ У ПАЦИЕНТОВ С ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНЬЮ 1-Й И 2-Й СТАДИЙ: РЕТРОСПЕКТИВНОЕ НАБЛЮДАТЕЛЬНОЕ КОГОРТНОЕ ИССЛЕДОВАНИЕ // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/ru/article/view?id=34005 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.34005



