Введение
Совершенствование медицинских технологий обусловливает доступность медицинской помощи, большое количество операций по поводу дегенеративных заболеваний позвоночника выполняется и пожилым пациентам. Учитывая наличие общесоматической патологии у пациентов данной группы, оказание им помощи имеет свои особенности [1].
Проблема хирургического лечения дегенеративно-дистрофической патологии у больных с подтвержденным остеопорозом или с признаками снижения минеральной плотности кости не решена и по сей день. Микрохирургическая декомпрессия дурального мешка и корешков спинномозговых нервов без имплантации металлоконструкции может приводить к развитию нестабильности на уровне выполненного оперативного вмешательства, а инструментальная фиксация у больных этой группы может быть несостоятельной даже при введении костного цемента.
В отечественной и зарубежной литературе показаны преимущества использования динамической стабилизации над фиксацией транспедикулярными винтами у пациентов с остеопорозом [2, 3]. Вариантом хирургического лечения является выполнение двусторонней медиальной фасетэктомии из одностороннего доступа («over the top»). Метод имеет свои плюсы: сокращенное время операции и отсутствие значимой интраоперационной кровопотери; минимизированная резекция суставно-связочного аппарата на уровне сегмента, препятствующая развитию нестабильности; отсутствие потребности фиксации позвоночно-двигательного сегмента; ранняя активизация пациента в послеоперационном периоде [4, 5, 6].
Цель исследования. Оценить эффективность и безопасность двусторонней медиальной фасетэктомии из одностороннего доступа в сравнении с одноуровневым транспедикулярным корпородезом и микрохирургической декомпрессией с динамической стабилизацией у пациентов пожилого возраста с остеопорозом и сниженными показателями минеральной плотности костной ткани.
Материал и методы исследования. Проведен анализ результатов хирургического лечения 254 пациентов с двусторонним дегенеративным стенозом латерального кармана позвоночного канала на уровне L4-L5, осложненным компрессией корешков спинномозговых нервов и сопутствующим снижением минеральной плотности костной ткани: 98 (38,6%) пациентам выполнен трансфораминальный спондилосинтез с одноуровневой стабилизацией транспедикулярной системой по методике MIS TLIF; 94 (37%) пациентам проведена микрохирургическая декомпрессия с задней динамической стабилизацией межостистым спейсером; 62 (24,4%) пациентам хирургическое вмешательство реализовано в объеме двусторонней медиальной фасетэктомии из одностороннего доступа. Среди пациентов женщин – 183 (72%), мужчин – 71 (28%). Возраст пациентов 60–78 лет. Критерии включения пациентов: наличие дегенеративного билатерального стеноза позвоночного канала на уровне L4-L5 с синдромом радикулопатии; возраст пациента от 60 до 80 лет; уменьшение плотности костной ткани; отсутствие перенесенных хирургических вмешательств на позвоночнике в анамнезе. Критерии исключения: нейропатический болевой синдром (превышает 20 баллов по шкале Pain Detect), возраст старше 80 лет; снижение костной плотности по данным денситометрии более –2,5 SD; сопутствующие общесоматические заболевания, повышающие класс физического статуса более II по ASA (ASA physical status classification system); грубая сколиотическая деформация (выше второй степени и углом более 100); наличие сегментарной нестабильности.
Всем пациентам проводились нейровизуализационные и рентгенологические исследования (МРТ, СКТ, функциональная спондилография поясничного отдела). Функциональную спондилографию поясничного отдела выполняли для исключения нестабильности на уровне таргетного позвоночно-двигательного сегмента. Магнитно-резонансная томография позволяла оценить выраженность сужения позвоночного канала (рис. 1). Уменьшенный угол корешкового кармана менее 30 градусов и изменение глубины латерального корешкового кармана менее 3–5 мм расценивались как латеральный стеноз [7]. Грыжа межпозвонкового диска, краевые остеофиты по заднебоковым отделам тел позвонков, дегенерация и увеличение в размерах верхнего суставного отростка и утолщение желтой связки являлись факторами сдавления корешков при стенозе латерального кармана [8]. В ряде случаев компримирующим агентом выступала периартикулярная киста на фоне спондилоартроза (рис. 2). Спиральная компьютерная томография позволяла оценить состояние замыкательных пластин смежных позвонков, высоту межпозвонкового диска, толщину ножек позвонков, выявить деформацию межпозвонковых суставов, что было использовано при планировании хирургического вмешательства (рис. 3). Всем пациентам, включенным в исследование, на догоспитальном этапе выполнялась двуэнергетическая рентгеновская абсорбциометрия (рентгеновская остеоденситометрия, РДА). Значение Т-критерия составляло от –1,3 SD до –2,5 SD.
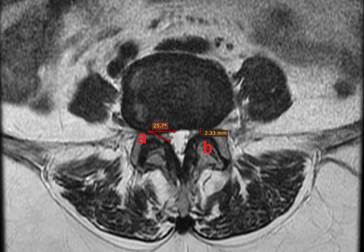
Рис. 1. Поясничный отдел позвоночника. Магнитно-резонансная томография. Аксиальная проекция: а – уменьшение угла корешкового кармана; b – уменьшение глубины латерального корешкового кармана
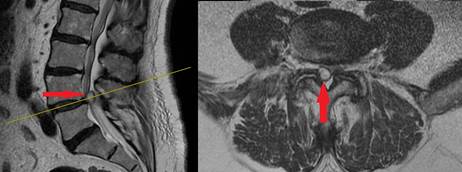
Рис. 2. Поясничный отдел позвоночника. Магнитно-резонансная томография. Слева – сагиттальная проекция, справа – аксиальная проекция на уровне L4-L5. Стрелкой указана периартикулярная киста
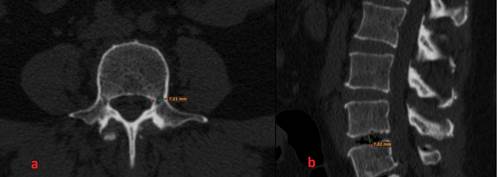
Рис. 3. Поясничный отдел позвоночника. Спиральная компьютерная томография. Предоперационное планирование: а – размечена толщина ножек позвонка на аксиальной проекции; b – размечена высота межпозвонкового диска на сагиттальной проекции
Всем пациентам проводился общий клинический и неврологический осмотр при участии кардиолога и невролога. Основными проявлениями стеноза позвоночного канала были: радикулярный болевой синдром, нарушение чувствительности, парез в стопе, мышечно-тонический синдром, симптомы натяжения, нейрогенная хромота (табл. 1).
Таблица 1
Основные симптомы латерального стеноза позвоночного канала у пациентов трех групп сравнения и частота их выявления (p<0,05)
|
Симптом |
Количество пациентов с выявленным симптомом (n) |
|
Радикулярная боль в ноге |
254 (100%) |
|
Нарушение чувствительности в зоне иннервации L5 корешка |
224 (88%) |
|
Парез тыльного сгибания стопы (m. tibialis) |
64 (25%) |
|
Мышечный дефанс в пояснице |
191 (75%) |
|
Симптом Ласега |
234 (92%) |
|
Нейрогенная перемежающая хромота |
187 (74%) |
Степень выраженности болевого синдрома и способность пациентов к самообслуживанию оценивали с помощью визуально-аналоговой шкалы (ВАШ) и опросника Роланда–Морриса (Roland-Morris Disability Questionnaire (RDQ)). Общепринятый опросник Освестри (ODI) не использовался. По мнению ряда авторов, ODI целесообразно использовать у инвалидизированных пациентов, в то время как RDQ применяют при временном снижении работоспособности [9]. Анкетирование проводилось при поступлении, через 72 часа после операции, на 10-е сутки, а затем через 3, 6 и 12 месяцев. Опрос выписанных из стационара больных проводился по телефону или при контрольном осмотре у лечащего врача. Удовлетворенность результатами хирургического лечения оценивалась на основании модифицированной шкалы Macnub.
Операции при стенозе позвоночного канала, обусловленном дегенеративными изменениями, проводились в плановом порядке. Длительность анамнеза от возникновения симптомов радикулопатии до хирургического лечения варьировала от 6 до 14 месяцев. Все пациенты на догоспитальном этапе получали консервативную терапию не менее 3 месяцев. Показаниями к операции являлись наличие клинической симптоматики, соответствующей уровню стеноза позвоночного канала, подтвержденная по данным нейровизуализации компрессия корешков спинномозговых нервов, отсутствие эффекта от консервативной терапии. Оперативное вмешательство проводилось в объеме декомпрессии сосудисто-невральных структур позвоночного канала путем резекции костных и мягкотканных факторов компрессии. В 98 (39,6%) случаях для стабилизации позвоночно-двигательного сегмента после декомпрессии использована фиксация транспедикулярными системами в связи с выполненной фасетэктомией, в 94 (37%) – динамическая стабилизация межостистыми спейсерами, в 62 (24,4%) – выполнена двусторонняя медиальная фасетэктомия из одностороннего доступа (билатеральная медиальная фасетэктомия из унилатерального доступа).
Статистический анализ проводился с помощью критерия Фишера, хи-квадрат, независимого t-критерия, множественного ANCOVA, критерия Манна–Уитни и критерия Ранка–Уилкоксона с использованием программного обеспечения Stata версии 17.
Результаты исследования и их обсуждение
Срок наблюдения за пациентами составил 12 месяцев с момента поступления в стационар для хирургического лечения. Результат лечения оценивался авторами как «хороший» при регрессе болевого синдрома ниже 1,5 балла по ВАШ, снижении индекса RDQ ниже 5 баллов. В других случаях, включая случаи развития осложнений, требующих повторного хирургического вмешательства, результаты расценивались как «неудовлетворительные». При отсутствии жалоб контрольные нейровизуализационные исследования и рентгенологический контроль (магнитно-резонансная томография поясничного отдела позвоночника, спиральная компьютерная томография поясничного отдела позвоночника, функциональная спондилография поясничного отдела позвоночника) выполнялись спустя 6 месяцев после оперативного вмешательства (рис. 4).
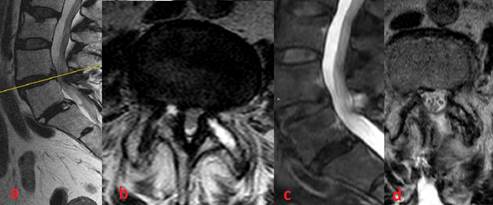
Рис. 4. Поясничный отдел позвоночника. Магнитно-резонансная томография: а – сагиттальная проекция до оперативного вмешательства, b – аксиальная проекция до оперативного вмешательства, с – сагиттальная проекция, 6 месяцев после декомпрессии «over the top» – отмечается увеличение передне-заднего размера позвоночного канала, d – аксиальная проекция, 6 месяцев после выполнения декомпрессии «over the top» – площадь позвоночного канала значительно увеличена по сравнению с дооперационным изображением
«Хорошие» результаты получены у 232 (91,3%) пациентов. Во всех группах отмечалась положительная динамика регресса болевого синдрома. Анальгетическая терапия в раннем послеоперационном периоде проводилась в течение 3–5 суток. Динамика регресса средних значений выраженности болевого синдрома по ВАШ в группах сравнения представлена в таблице 2.
Таблица 2
Динамика показателя ВАШ (баллы) за период наблюдения (месяцы) в трех группах сравнения (p<0,05)
|
Сроки оценки показателя ВАШ месяцы (дни) после операции |
Значения ВАШ в группах сравнения (баллы) |
||
|
MIS TLIF
|
Межостистый спейсер |
Декомпрессия «Over the top» |
|
|
При поступлении в стационар |
8,1±0,3 |
8,3±0,1 |
8,0±0,2 |
|
0 (3) |
4,2±1,2 |
3,3±0,8 |
2,3±0,4 |
|
0 (10) |
3,4±0,8 |
2,8±0,6 |
2,0±0,2 |
|
3 (90) |
2,6±0,7 |
2,0±0,4 |
1,4±0,6 |
|
6 (180) |
1,8±0,7 |
1,4±0,6 |
1,2±0,2 |
|
12 (360) |
1,4±0,8 |
1,2±0,4 |
1,0±0,3 |
По данным таблицы 2 видно, что более значимый болевой синдром в раннем послеоперационном периоде сохранялся преимущественно в группе пациентов, которым выполнена ригидная инструментальная стабилизация, что, вероятно, связано с объемом хирургического вмешательства и резекции костных структур, размером операционной раны и травмой мышц. Более резкая динамика отмечается в двух других группах. При этом отдаленные результаты через 6 и 12 месяцев имеют статистически равные значения (p<0,05).
После проведенного лечения пациенты отмечали улучшение качества жизни, что проиллюстрировано динамикой показателей опросника Роланда–Морриса (RDQ) через 3, 6 и 12 месяцев после операции (табл. 3).
Таблица 3
Динамика значений результата анкетирования по RDQ (баллы) за период наблюдения в трех группах (p<0,05)
|
Сроки оценки шкалы RDQ (месяц) после операции |
Среднее значение результата анкетирования по RDQ в группах сравнения (баллы) |
||
|
MIS TLIF |
Межостистый спейсер |
Декомпрессия «Over the top» |
|
|
При поступлении |
12,5±2,3 |
11±3 |
13±3,1 |
|
3 |
10±2,2 |
7±2,7 |
7±1,4 |
|
6 |
6±3,2 |
5±3,1 |
4±2,2 |
|
12 |
5±3,5 |
4±3,0 |
4±2,1 |
Поскольку в отдаленном периоде (через 1 год после операции) достоверной статистически значимой разницы в показателях индекса RDQ не наблюдалось (p>0,05), раньше к повседневному образу жизни возвращались пациенты, перенесшие менее травматичное хирургическое вмешательство.
Отдельно авторами оценивалась удовлетворенность пациентов результатами хирургического лечения по модифицированной шкале Macnab через 12 месяцев после хирургического лечения (рис. 5).
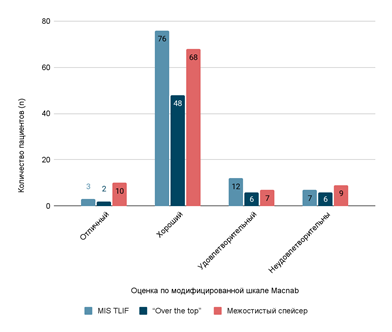
Рис. 5. Столбчатая диаграмма. Удовлетворенность больных результатами лечения в группах сравнения через 1 год по модифицированной шкале Macnab
Согласно результатам анкетирования по модифицированной шкале Macnab, через 12 месяцев в группе пациентов с ригидной инструментальной стабилизацией («MIS TLIF») как «хороший» исход лечения оценили 76 (77,6%) пациентов, «отличный» – 3 (3,1%), «удовлетворительный» – 12 (12,2%) и 7 (7,1%) – «неудовлетворительный». В группе, где выполнена декомпрессия с установкой межостистого спейсера, «хорошим» результат считали 68 (72,4%) пациентов, «отличным» – 10 (10,6%), «удовлетворительным» назвали исход 7 (7,4%) человек, а 9 (9,6%) – «неудовлетворительным». В группе, где применен метод декомпрессии «over the top», пациенты дали следующие оценки: 48 (77,4%) – «хорошо», 2 (3,2%) – «отлично», 6 (9,7%) – «удовлетворительно», 6 (9,7%) – «неудовлетворительно».
В группе «неудовлетворительных» результатов – 22 (8,7%) случая хирургического лечения по поводу стеноза позвоночного канала, обусловленного дегенеративными изменениями, в которых у пациентов развились осложнения: несостоятельность металлоконструкции (расшатывание транспедикулярных винтов, миграция кейджа), формирование грубого эпидурального фиброза, развитие нестабильности на уровне хирургического вмешательства, развитие синдрома смежного уровня (в группе, где выполнена декомпрессия «оver the top», поражение смежного уровня авторами трактовалось как дальнейшее прогрессирование дегенеративного поражения поясничного отдела позвоночника, не связанного с перенесенным ранее оперативным вмешательством). Частота развития осложнений в группах сравнения представлена в таблице 4.
Таблица 4
Виды и количество осложнений в группах сравнения и статистическая значимость разницы величин (p)
|
Осложнение |
Количество случаев осложнений n (%) в группах сравнения |
Значимость (p) |
||
|
MIS TLIF |
Межостистый спейсер |
Декомпрессия «Over the top» |
||
|
Нестабильность металлоконструкции (расшатывание винтов, миграция кейджа) |
3 (1,2%) |
- |
- |
- |
|
Синдром смежного уровня |
3 (1,2%) |
3 (1,2%) |
2 (0,8%) |
p=0,8323 |
|
Эпидуральный фиброз |
1 (0,4%) |
0 |
1 (0,4%) |
p=0,8211 |
|
Развитие нестабильности |
0 |
6 (2,4%) |
3 (1,2%) |
p=0,7523 |
|
Общее число |
7 (2,3%) |
9 (3,5%) |
6 (2,4%) |
p=0,7663 |
Случаи расшатывания транспедикулярных винтов и миграции кейджа потребовали повторного хирургического вмешательства и удлинения металлоконструкции, также и при развитии нестабильности была выполнена ригидная инструментальная стабилизация. Развитие эпидурального фиброза, сопровождающегося стойким болевым нейропатическим синдромом, потребовало длительного консервативного лечения и в одном случае – применения методики нейромодуляции с установкой эпидурального электрода. Статистический анализ не выявил разницы между видом хирургического вмешательства и количеством развившихся осложнений (p<0,05).
Снижение плотности костной ткани или наличие клинического остеопороза осложняют лечение группы больных пожилого возраста с дегенеративным стенозом позвоночного канала [10]. Сведения об осложнениях хирургического лечения таких случаев и об отсутствии четких рекомендаций к их ведению подтверждают международные исследования [11]. Целесообразна и безопасна ли инструментальная стабилизация при хирургическом лечении у пожилых пациентов со сниженной плотностью костной ткани, какой вид хирургического вмешательства будет более эффективен у данной группы больных? На этот вопрос пытаются найти ответ нейрохирурги крупнейших исследовательских центров. Ряд авторов сообщают об отсутствии разницы между лечением с использованием инструментальной стабилизации и декомпрессии [12]. На целесообразность использования малоинвазивных методик указывают в своей публикации F. Tomé-Bermejo, A.R. Piñera и соавторы в 2017 г. В своем исследовании авторы сделали акцент на преимущества метода декомпрессии «over the top». Этот метод имеет свои недостатки, описанные в литературе (более высокий уровень осложнений из-за трудностей с манипуляциями инструментами через небольшой порт, что приводит к значительной тракции дурального мешка и более высокой вероятности разрывов твердой мозговой оболочки; более высокая частота рецидивов и повторных операций из-за минимального воздействия, приводящего к неадекватной декомпрессии; увеличенное время работы из-за крутой кривой обучения) [13] и противопоказания (ранее проведенная операция на данном уровне, врожденный стеноз из-за коротких ножек, при которых сужение имеет одинаковый диаметр по всей длине). Однако большинство авторов подтверждают, что двусторонняя медиальная фасетэктомия из одностороннего доступа столь же эффективна, как и открытая декомпрессия, с точки зрения улучшения функциональных результатов, сопоставима с инструментальной стабилизацией в отдаленном периоде, при этом имеет дополнительные преимущества в виде скорейшего регресса болевого синдрома, уменьшения времени восстановления и мобилизации в раннем послеоперационном периоде [14, 15].
Заключение. Проведенное исследование показывает, что выбор вида хирургического лечения (ригидная инструментальная стабилизация, двусторонняя декомпрессия с применением межостистого спейсера, двусторонняя медиальная фасетэктомия из одностороннего доступа) существенно не влияет на отдаленные результаты. Все перечисленные хирургические вмешательства позволяют достигать клинического результата. Однако двусторонняя медиальная фасетэктомия из одностороннего доступа имеет свои преимущества в раннем послеоперационном периоде в виде скорейшего регресса болевого синдрома и мобилизации пациента, что особенно важно в этой возрастной категории для ранней профилактики тромбоэмболических осложнений.
Библиографическая ссылка
Беляков Ю.В., Кудзиев А.В., Назаров А.С., Орлов А.Ю., Афанасьева И.С., Каледа П.В. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЕГЕНЕРАТИВНОГО СТЕНОЗА ПОЗВОНОЧНОГО КАНАЛА У ПОЖИЛЫХ ПАЦИЕНТОВ // Современные проблемы науки и образования. 2024. № 4. ;URL: https://science-education.ru/ru/article/view?id=33606 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.33606



