Введение
Несмотря на свою распространенность, метод открытого вправления и внутренней фиксации пластинами для стабилизации диафизарных переломов костей предплечья имеет ряд существенных недостатков, таких как необходимость внешней иммобилизации, травматичность и нарушение периостального кровообращения [1]. Одним из альтернативных подходов к лечению данных повреждений является фиксация блокируемыми стержнями [2, 3]. На основе метода математического моделирования перелома диафиза лучевой кости ранее авторами были обоснованы преимущества фиксации интрамедуллярными стержнями с блокированием над пластинам [4], а именно: фиксация отломков диафиза лучевой кости стержнем надежнее, чем фиксация кортикальной пластиной. Ротационные движения с амплитудой ±90о, по данным этого исследования, должны привести к «перелому» накостного фиксатора в довольно скором времени после установки, в то время как блокируемый стержень, изготовленный из ультрамелкозернистого сплава Ti-6Al-7Nb, сохранит свою целостность. Кортикальный остеосинтез предполагает большой разрез, скелетирование кости на протяжении, сверление с последующими дырчатыми дефектами субтильной кости, безусловно снижая ее прочность в будущем, а также характеризуется сложностью устранения угловых деформаций [5]. Вместе с тем, применение интрамедуллярных стержней ограничено прежде всего диаметром костномозгового канала и еще рядом факторов, что обусловило необходимость разработки алгоритма выбора метода операции диафизарных переломов предплечья.
Цель исследования: Анализ эффективности предложенного алгоритма фиксации отломков у пациентов с диафизарными переломами предплечья.
Материал и методы исследования
Изучены результаты лечения больных в условиях клинической базы – отделения травматологии и ортопедии СПб ГБУЗ «Городская Мариинская больница».
Клинический материал составили пациенты старше 18 лет с диафизарным переломом одной или обеих костей предплечья. Исключены из исследования пациенты с инфекционно-воспалительными процессами в области сегмента в анамнезе; пациенты, страдающие психическими расстройствами, а также те, кто не мог или не желал активно сотрудничать в процессе лечения.
Клинический материал проспективного исследования представлен 308 пациентами с острой травмой, пролеченными в период 2012–2021 гг. Им было выполнено 308 операций с использованием разработанного алгоритма выбора хирургической тактики.
Возрастные характеристики больных группы наблюдения представлены в таблице1.
Таблица 1
Распределение по полу и возрасту в группе наблюдения
|
Показатель |
Характеристики |
N |
Значение |
|
Возраст |
M±s.d |
308 |
36,3±0,9 |
|
Диапазон |
18÷80 |
||
|
Женщин/Мужчин |
110 (35,7%) / 198 (64,3%) |
С 2012 г. в клинике внедрен алгоритм хирургического лечения свежих диафизарных переломов костей предплечья, основанный на характере и тяжести повреждений. Выбор фиксатора был основан на данных лучевой диагностики; в большинстве случаев для этого было достаточно выполнения рентгенографии.
Анализ результатов проведенного лечения проводили в следующих группах исследуемых:
1-я группа – переломы обеих костей (n=88);
2-я группа – изолированные лучевой кости (n=90);
3-я группа – изолированные локтевой кости (n=81);
4-я группа – переломовывихи (Монтеджи и Галеацци) (n=49).
При хирургическом лечении использованы следующие хирургические методы:
1) блокируемый интрамедуллярный остеосинтез (БИОС);
2) накостный (кортикальный) остеосинтез;
3) внеочаговая фиксация аппаратами наружной фиксации (АНФ) в качестве временной стабилизации перелома.
При закрытых переломах, исходя из результатов проведенного ранее эксперимента с использованием математического анализа, методом выбора считали блокируемый интрамедуллярный остеосинтез, однако такая операция осуществима только при достаточно широком костномозговом канале (4 мм и более). В наших наблюдениях при свежей травме таких пациентов было 205 (66,6% от общего количества). Если было возможно выполнить закрытую репозицию костных отломков под интраоперационным рентгенологическим контролем, то интрамедуллярный остеосинтез осуществляли, не открывая область перелома.
При костномозговом канале диаметром менее 4 мм применяли накостный остеосинтез пластинами. Кроме того, использование накостных пластин считали возможным также при широком костномозговом канале в случаях:
– изолированных переломов лучевой кости и переломовывихах Галеацци, когда перелом локализуется в дистальной трети в зоне расширения костномозгового канала. Это обусловлено наличием короткого дистального отломка с большим размером диаметра канала, что затрудняет получение хорошей репозиции отломков и снижает стабильность их фиксации;
– переломовывихах Монтеджи с локализацией перелома в проксимальной трети в зоне расширения костномозгового канала. Причиной этого является наличие короткого проксимального отломка с большим размером диаметра канала, а наличие вывиха головки лучевой кости требует особой репозиции для предотвращения наиболее частого осложнения этих повреждений – рецидива ее вывиха.
При открытых переломах I типа по классификации Gustillo–Anderson выполняли закрытую репозицию отломков и иммобилизировали конечность гипсовой повязкой с окном для проведения перевязок, при IIиIII типах переломов производили фиксацию АНФ до заживления ран. После заживления ран выполняли погружной остеосинтез, отдавая предпочтение БИОС, так как он малоинвазивен и позволяет в большинстве случаев избежать открытых манипуляций в зоне перелома.
Алгоритм выбора варианта остеосинтеза
В основу алгоритма легли принципы, основанные на том, что во всех случаях закрытых переломов при достаточно широком костномозговом канале следует применять БИОС, за исключением локализации перелома в метафизарных зонах, что более характерно для переломовывихов. Как отмечено ранее, при открытых повреждениях рекомендована временная стабилизация повреждений внешней повязкой или АНФ до заживления ран с последующей конверсией в погружной остеосинтез (рис. 1).
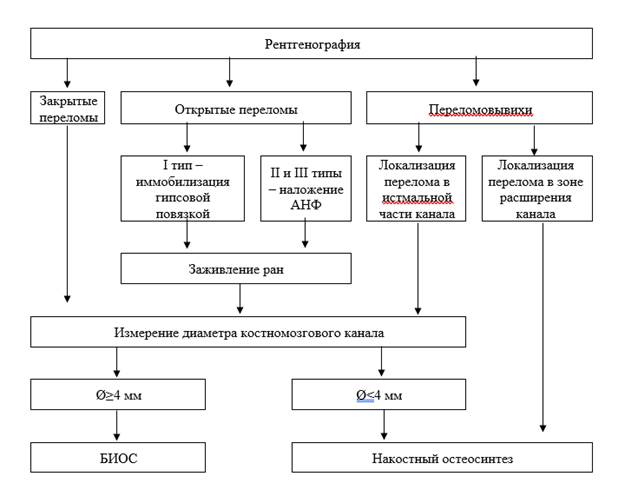
Рис. 1. Алгоритм выбора хирургической тактики при диафизарных переломах костей предплечья
Возможны исключения из этого правила. Например, при фрагментарных переломах, при локализации одного из переломов в области метафиза, оправдана накостная фиксация. В случаях оскольчатых переломов, когда выполнение репозиции требует обширного доступа, также предпочтителен накостный остеосинтез.
Для определения эффективности разработанного алгоритма выбора хирургической тактики в отношении пациентов с переломами костей предплечья авторы проанализировали результаты лечения 110 аналогичных клинических случаев у пациентов, проходивших лечение в нашей клинике за период 2004–2011 гг., то есть до внедрения разработанного алгоритма. На базе этих наблюдений сформирована ретроспективная группа сравнения (группа 0), сопоставимая с пациентами групп 1–4 по всем параметрам (рис. 2).
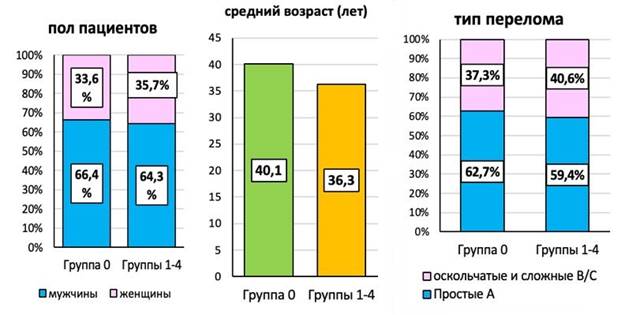
Рис. 2. Общая сравнительная характеристика пациентов групп 0–4
Распределение больных группы контроля по возрасту и полу представлено в таблице 2.
Таблица 2
Распределение по возрасту и полу в группе контроля
|
Показатель |
Характеристики |
N |
Значение |
|
Возраст |
M±s.d |
110 |
40,1±0,8 |
|
min÷max |
18÷79 |
||
|
Женщин/Мужчин |
37 (33,6%) / 73 (66,4%) |
Исследование выполнено с соблюдением стандартов надлежащей клинической практики и принципов Хельсинкской декларации. Все пациенты, вошедшие в исследование, предварительно подписали информированное добровольное согласие. Исследование рассмотрено ЛЭК (локальным этическим комитетом). Одобрено 06.09.2023 г., протокол № 8.
Оценка результатов
Контрольный осмотр и рентгенография проводились на этапах 4, 6, 12, 18–24 месяца. Сроки наблюдения составили от 12 до 36 месяцев (Ме – 12 месяцев). После выполненной операции пациентов наблюдали до полного сращения перелома, верифицированного рентгенологически, и далее – в срок от 12 до 36 месяцев, при необходимости.
Таким образом, было запланировано 4 визита для осуществления этапного контроля, из которых обязательными являлись первые три.
1-й визит (4 месяца) – минимальный срок ожидаемой консолидации перелома; 2-й визит (6 месяцев) – оценка предварительных результатов лечения и контрольная рентгенография; 3-й визит (1 год) – завершающий, окончание наблюдения и оценка результата лечения.
Результаты оценивали по следующим признакам: продолжительность операции, оценка боли по визуальной аналоговой шкале (ВАШ), наличие деформаций, сращение, болевые ощущения, функции конечности и наличие осложнений. Сращение и восстановление взаимоотношений костей оценивали по данным контрольной рентгенографии или компьютерной томографии. Для оценки функциональных результатов использовали опросник исходов и неспособности руки и кисти, известный в англоязычной литературе как Disability of the Arm, Shoulder and Hand Outcome Measure (DASH), и сравнивали ротационные движения предплечья (пронация/супинация) со здоровым предплечьем. Функциональный результат при оценке по DASH считали хорошим при показателях от 0 до 20 баллов, удовлетворительным – от 20 до 50 и неудовлетворительным – более 50 баллов.
Статистический анализ
Были обработаны полученные в исследовании клинические результаты пациентов со свежими переломами костей предплечья. При анализе использовали пакет статистических программ SPSS 13.0 for Windows (SPSS Inc. Chicago, IL). Был применен традиционный набор описания количественных показателей полученных данных: среднее значение, разброс данных, минимум, максимум, медиана. Для качественных параметров были определены абсолютные значения и процентные доли в соответствующих группах. При статистической обработке данных использовали метод определения достоверности полученных данных (m средней, mпоказателя). При М (средней) или P (показателе) больше 3m с надежностью 99,9% полученный результат считали достоверным (риск ошибки р<0,001). Определяли существенность различий средних (М) и показателей (P). При критерии достоверности t≥2,5 с надежностью 99% различия признавали статистически значимыми (риск ошибки р<0,01).
Результаты исследования и ихобсуждение
При лечении пациентов ретроспективной группы авторы еще не считали БИОС методом выбора, в связи с чем большинство клинических наблюдений составили пациенты после накостного остеосинтеза, а часть операций интрамедуллярного остеосинтеза выполнена без блокирования штифтов (рис. 3).

Рис. 3. Примененные методики остеосинтеза у пациентов групп 0–4
Обращают на себя внимание существенные отличия в выборе хирургической тактики: интрамедуллярный остеосинтез в ретроспективной группе сравнения выполнен реже, чем в группах 1–4, в 3,7 раза, в том числе блокируемый – в 7,6 раза (р<0,01).
У 308 пациентов групп 1–4 авторы в 146 случаях (47,4%) столкнулись со сложностями выполнения интраоперационной репозиции костных отломков, что потребовало применения разработанного нами аппарата для репозиции и фиксации отломков костей предплечья («Устройство для репозиции и фиксации отломков костей предплечья», патент РФ № 142567). У пациентов ретроспективной группы такой аппарат не применяли, так как он еще не был создан и внедрен в клиническую практику.
Его применение упростило технику репозиции и позволило сократить время выполнения операции, которое в среднем составило 78,0 мин в группах 1–4 и 96,5 мин в ретроспективной группе. Таким образом, разница составила 18,5 мин (р<0,01).
Клинические и рентгенологические исходы лечения сравнивали через 12–24 месяца после хирургического вмешательства в группе 0 и через 12 месяцев – в группах 1–4.
Средний показатель боли у больных группы сравнения составил 0,36 балла по ВАШ. Это больше, чем в группах 1–4, на 0,15 балла. Оба сравниваемых показателя наблюдаются в диапазоне «боль практически отсутствует» (меньше 0,5 балла). Несмотря на это, разница в 1,7 раза является статистически значимой (р<0,01). Более высокий показатель болевого синдрома в группе сравнения в значительной степени обусловлен преобладанием в ней пациентов с выполненным накостным остеосинтезом, показатели боли после которого не отличаются существенно от таковых в группах 1–4 (рис. 4).
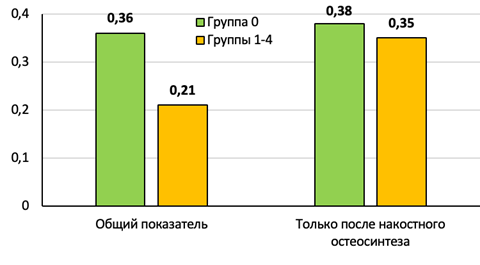
Рис. 4. Средние показатели болевого синдрома через 12–24 месяца после операции в группах 0–4 (в баллах по ВАШ)
По функциональной шкале-опроснику DASH средние показатели находились в диапазоне оценок «хорошо» и «отлично». Однако в группе наблюдения среднее значение по DASH было на 1,48 балла меньше (р<0,05). При этом средние показатели, определенные только после операций накостного остеосинтеза, статистически значимо не отличались. Разница составила всего 0,05 балла (р>0,05) (рис. 5).
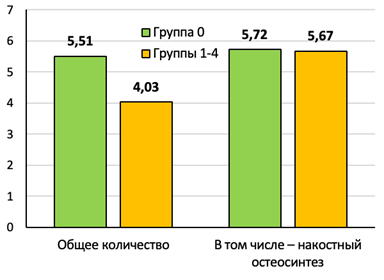
Рис. 5. Средние показатели шкалы DASH через 12–24 месяца после операции в группах 0–4 (в баллах)
Частота осложнений в группе наблюдения была существенно ниже (в 1,9 раза, р<0,01). Доля осложнений, развившихся только после фиксации пластинами с винтами операций, не имела статистически значимых отличий (рис. 6).
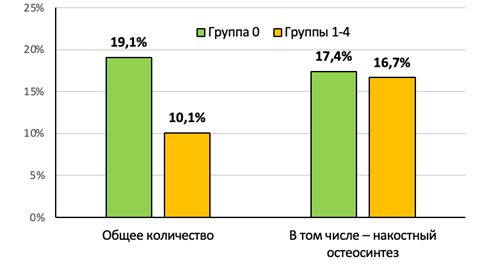
Рис. 6. Общее количество осложнений после операций у пациентов групп 0–4
Ту же картину можно наблюдать, анализируя структуру осложнений. В общем количестве выполненных операций их доля в группе наблюдения существенно ниже (в 1,9 раза), в том числе – функционально значимых контрактур, деформаций и вторичных смещений (p<0,01). При этом при сравнении фиксации пластинами с винтами операций эта разница становится минимальной. Такой результат объясняется абсолютным преобладанием операций накостного остеосинтеза в группе сравнения, что и имеет определяющее влияние при подсчете средних значений исследуемых параметров (рис. 7).
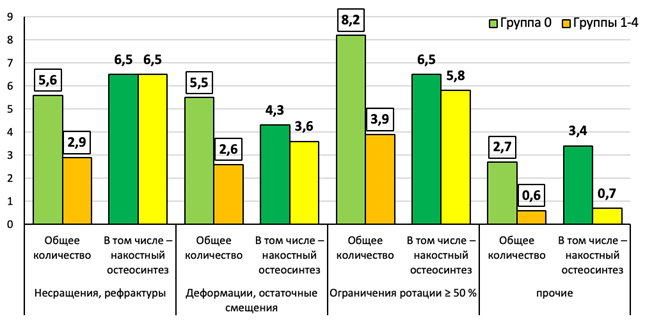
Рис. 7. Структура и частота осложнений после операций у пациентов групп 0–4
Таким образом, применение разработанного алгоритма, предусматривающего существенное расширение показаний к выполнению БИОС, позволило добиться статистически значимо лучших результатов в отношении остаточного болевого синдрома, оценки функции по DASH, а также снизить количество осложнений в 1,9 раза.
При анализе литературы были найдены данные, где авторы сравнивали блокируемый и накостный остеосинтез. Так, A. Lari с соавторами провели систематический обзор, целью которого явилось изучение результатов, осложнений и потенциальных преимуществ использования анатомических блокируемых интрамедуллярных стержней при лечении диафизарных переломов предплечья у взрослых. Всего было включено 29 исследований с участием 1268 пациентов, из них у 764 (60%) применен БИОС, у 21% – открытая репозиция и внутренняя фиксация пластинами (open reposition and internal fixation, ORIF), у 9% – гибридная фиксация. Не было значительной разницы между группами по показателям DASH и Grace-Eversmann. Время операции было значительно короче при БИОС по сравнению с ORIF. Оценки DASH составили: 13,1±6,04 для БИОС, 10,17±3,98 для ORIF и 15,5±0,63 для гибридной фиксации. Средняя продолжительность операции 65,3±28,7 мин при ORIF и 50,8±17,7 мин при БИОС. Частота осложнений составила 16,7% в группе БИОС, 14,9% в группе ORIF и 6,3% в группе гибридных конструкций, однако в группе ORIF они были более тяжелыми. Пронация/супинация предплечья при БИОС составила 82,15±1,9° и 79,7±4,5° соответственно; при ORIF 78,3±7,9° и 73±5,0° соответственно. Авторы пришли к выводам, что при использовании БИОС можно достичь аналогичных функциональных результатов и частоты осложнений, а также более короткого времени операции по сравнению с ORIF. Использование БИОС является многообещающим, однако необходимы доказательства более высокого качества для оценки соответствующих показаний, небольших различий в диапазоне движений, осложнений, связанных с имплантатами, и экономической эффективности [6].
N. Ishihara и соавторами были проведены подобные исследования по сравнению рентгенологических и функциональных результатов и частоты осложнений при применении интрамедуллярных стержней и фиксации пластинами при диафизарных переломах предплечья у подростков. Данные были собраны из медицинских карт в 11 больницах с 2009 по 2019 гг. Сравнивались функциональные результаты, рентгенологические результаты и частота послеоперационных осложнений. Группы включали по 26 пациентов. В последний период наблюдения функциональные результаты по критериям Прайса составили более 90% в обеих группах, а ротационный объем движений был сопоставим со здоровой стороной. Более 70% случаев в группе БИОС были выполнены методом закрытой репозиции, а продолжительность операции была вдвое меньше, чем в группе ORIF. Послеоперационные неврологические симптомы и рефрактуры встречались чаще в группе ORIF, чем в группе БИОС, хотя и статистически незначимо. Авторы заключили, что результаты лечения диафизарных переломов предплечья были превосходными при использовании БИОС, а также при использовании пластин в большинстве случаев, несмотря на меньшее количество осложнений, лучший косметический эффект и более короткое время операции при БИОС [7].
Заключение
Применение разработанного алгоритма выбора оперативного вмешательства у больных с переломами костей предплечья позволило снизить травматичность операции и сократить среднее время ее выполнения на 18,5 мин, к 1 году наблюдений статистически значимо снизить средние значения болевого синдрома на 0,15 балла по ВАШ, добиться лучших показателей функции оперированного сегмента на 1,48 балла по DASH и уменьшить частоту осложнений в 1,9 раза.
Библиографическая ссылка
Черняев С.Н., Неверов В.А., Бардавелидзе Г.В. АЛГОРИТМ ВЫБОРА МЕТОДА ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДИАФИЗАРНЫХ ПЕРЕЛОМОВ КОСТЕЙ ПРЕДПЛЕЧЬЯ // Современные проблемы науки и образования. 2024. № 4. ;URL: https://science-education.ru/ru/article/view?id=33587 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.33587



