Хирургическое лечение играет ключевую роль в радикальном лечении больных раком легкого. Частота послеоперационных осложнений остается на достаточно высоком уровне, связанным, как правило, с выраженной сопутствующей сердечно-легочной патологией оперируемых пациентов [1]. Кроме того, почти 60% больных раком легкого страдают хронической обструктивной болезнью легких (ХОБЛ), что увеличивает риск развития послеоперационных легочных осложнений [2].
Ввиду имеющейся сопутствующей сердечно-легочной патологии части пациентов не удается выполнить радикальное хирургическое вмешательство, им проводятся альтернативные методы лечения (лучевая терапия, химиотерапия), которые уступают хирургическому вмешательству по онкологическим результатам при локализованных формах рака легкого [3]. Важную роль при планировании хирургического вмешательства играют прогнозирование риска осложнений с применением прогностических шкал и проведение пререабилитации на этапе обследования и ожидания госпитализации [4]. Проведенные исследования продемонстрировали наибольшую эффективность пререабилитации у пациентов с высоким риском развития послеоперационных осложнений. При отсутствии значимой сопутствующей патологии программа пререабилитации играет меньшую роль [5]. В ранее проведенных исследованиях возникновение послеоперационных легочных осложнений после операции на легких по поводу рака легкого было значимым предиктором рецидива заболевания. Показано, что риск рецидива увеличивается в четыре раза у пациентов, перенесших легочные осложнения после операции на легких [6].
В настоящее время программа пререабилитации не стандартизирована, поскольку в каждом хирургическом стационаре используются разные протоколы. В учреждении авторов есть свой стандартизированный мультидисциплинарный протокол пререабилитации, который работает с 01.01.2023 года для всех пациентов, которым планируется радикальное хирургическое вмешательство. Наше исследование было направлено на оценку эффективности программы пререабилитации у лиц с высоким риском развития респираторных осложнений,ее эффективности и безопасности у пациентов,которым планируется выполнение лобэктомии по поводу рака легкого. Оценка риска проводилась по разработанной ранее прогностической модели (заявка на патент №2023134049 от 20.12.2023 года).
Материалы и методы исследования
В условиях хирургического торакального отделения ГУЗ Областной клинический онкологический диспансер г.Ульяновска с 01.01.2022 года по 31.08.2023 года было выполнено158 лобэктомий. Дизайн исследования представлен на рисунке 1.
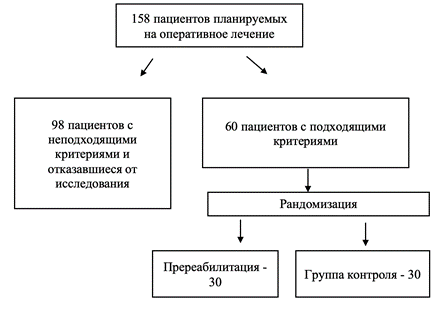
Рис. 1. Дизайн исследования
Критерии включения:
· Немелкоклеточный рак легкого;
· торакотомия как доступ при оперативном лечении;
· возраст от 45 до 80 лет;
· согласие на участие в исследовании;
· наличие высокого риска развития респираторных осложнений.
Критерии исключения:
· любые противопоказания к физическим упражнениям или риск побочных эффектов, таких как неустойчивая боль в груди, неконтролируемое высокое АД или аритмия;
· наличие порока сердца;
· скелетно-мышечные заболевания;
· отказ пациента от участия в исследовании.
Определение стадии рака легкого у пациентов проводилось по IASLC (International Association for the Study of Lung Cancer), 8-е издание. Для оценки сопутствующей патологии использовался индекс коморбидности Charlson (CCI). Оценка функции внешнего дыхания проводилась при помощи спирографии, выполненной на аппарате «СМП 21-01 РД». Для оценки прогнозируемого послеоперационный объема ОФВ1 использовали формулу ППО ОФВ1 = Предоп. ОФВ1 * (1 – Y/Z), где Y – количество функциональных или незаблокированных сегментов легких, которые необходимо удалить, Z – общее количество функциональных сегментов (обычно 19).
У курящих пациентов было введен индекс курильщика, рассчитанный по формуле: количество выкуриваемых сигарет в день умножить на стаж курения (годы) и разделить полученное произведение на 20.
Пневмония определялась в соответствии с клиническими рекомендациями МЗ РФ: новая или прогрессирующая и стойкая инфильтрация легочной ткани, консолидация или кавитация, обнаруженная на рентгенограммах грудной клетки или мультиспиральной компьютерной томографии.Кроме того, принималось во внимание наличие хотя бы одного из следующих признаков воспаления: лихорадка (>38°C) без других выясненных причин;лейкопения (<4000 лейкоцитов/мм3) или лейкоцитоз (>12 000 лейкоцитов/мм3); а также увеличение выделений из дыхательных путей в виде мокроты;появление или прогрессирование послеоперационных симптомов (например, одышка, тахипноэ) или клинических признаков (например, хрипы, шумы бронхиального дыхания при аускультации).
С целью оценки риска осложнений использовалась разработанная в клинике авторов шкала. При достижении порогового значения и соответственно последующего внесения в группу высокого риска развития респираторных осложнений пациенты включались в группу исследования (при отсутствии противопоказаний и наличии информированного добровольного согласия).
Послеоперационные осложнения были стратифицированы по классификации The Thoracic Morbidity and Mortality (TMM).
Максимальную частоту пульса авторы рассчитывали по формуле Миллера (
Библиографическая ссылка
Тонеев Е.А., Комаров А.С., Мидленко О.В., Головатюков А.В., Исаев Д.Н. МУЛЬТИДИСЦИПЛИНАРНАЯ ПРЕРЕАБИЛИТАЦИЯ ПРИ ПЛАНИРОВАНИИ ЛОБЭКТОМИИ: РАНДОМИЗИРОВАННОЕ КЛИНИЧЕСКОЕ ИССЛЕДОВАНИЕ // Современные проблемы науки и образования. 2024. № 1. ;URL: https://science-education.ru/ru/article/view?id=33265 (дата обращения: 21.05.2026).
DOI: https://doi.org/10.17513/spno.33265



