Своевременная диагностика желудочно-кишечных кровотечений (ЖКК) остается актуальной проблемой современной экстренной абдоминальной хирургии [1]. Она во многом определяется источником этого кровотечения. Если ЖКК из верхних отделов пищеварительного тракта, а также из толстого кишечника диагностируются достаточно эффективно благодаря соответствующим эндоскопическим методам – фиброгастродуоденоскопии (ФГДС) и фиброколоноскопии (ФКС), то тонкая кишка является гораздо менее доступным для эндоскопических технологий отделом [1].
По данным современной литературы, примерно у 5% пациентов с клинической картиной кровотечения в пищеварительный тракт источник кровотечения не удается выявить с помощью стандартных эндоскопических методов – ФГДС и ФКС [2]. Данных больных выделяют в группу неуточненных (редких) ЖКК [2].
В литературе описано около 100 возможных редких причин ЖКК [3].
Процесс диагностики может составлять от 1 месяца до 8 лет, за этот период пациенты переносят от 2 до 20 госпитализаций и от 6 до нескольких десятков гемотрансфузий [3]. Авторы рекомендуют в этой группе пациентов выполнение капсульной эндоскопии тонкой кишки и аппаратно-ассистированной энтероскопии [2]. Однако по различным причинам эта технология во многих стационарах недоступна.
Благодаря широкому внедрению лучевых методов диагностики, таких как компьютерная томография (КТ) с внутривенным контрастированием, компьютерная ангиография (КТ-АГ), магнитно-резонансная ангиография, классическая ангиография с селективным контрастированием сосудистых бассейнов, появилась возможность экстренной топической диагностики кровотечений при невозможности или неэффективности проведения диагностики эндоскопическими методами [4, 5]. Однако эти лучевые методы не всегда эффективны при очень малом калибре кровоточащих сосудов и при отсутствии кровотечения в момент исследования.
Одной из редких причин кишечных кровотечений является дивертикулярная болезнь (ДБ), которая поражает гораздо чаще толстую, реже – тонкую кишку [6]. Нередко это заболевание захватывает одновременно все отделы кишечника. Изолированное поражение тощей кишки встречается с частотой 0,5–1% случаев в общей популяции [6, 7]. Это заболевание имеет обычно хроническое течение, дает хорошо описанную в литературе симптоматику. В то же время его диагностика может быть затруднена, особенно при локализации в тонкой кишке, что приводит к задержке, ошибкам диагностики. Это требует высокой осведомленности и настороженности врачей [6, 7]. Основными методами ее диагностики являются эндоскопия и лучевые методы (ирригоскопия, КТ с контрастированием) [6, 7]. ДБ может вызывать различные осложнения: воспаление (дивертикулит), перфорацию, абсцесс, перитонит, кишечную непроходимость, кровотечение [6, 7].
В случае развития кишечного кровотечения на фоне ДБ топическая и нозологическая диагностика нацелена, прежде всего, на обнаружение конкретного кровоточащего дивертикула, что может быть очень затруднено при бессимптомном течении ДБ, отсутствии дивертикулов в толстой кишке и наличии единичных дивертикулов в тощей или подвздошной кишке [7]. В этих случаях диагностика может быть лишь интраоперационной [8].
Приводим собственное клиническое наблюдение по данной проблеме.
Больной М, 60 лет, поступил в проктологическое отделение Курской областной многопрофильной клинической больницы (КОМКБ) 13.07.2023 г. с жалобами на тошноту, слабость, наличие жидкого кала черного цвета.
Болен около одной недели, когда появился черный кал с примесью свежей крови. За медицинской помощью не обращался. 12.07.2023 г. почувствовал резкое ухудшение самочувствия: отмечались кратковременная потеря сознания, резкая слабость, потливость, головокружение. Был обильный стул с примесью малоизмененной крови. Срочно доставлен скорой медицинской помощью в центральную районную больницу по месту жительства, где было диагностировано ЖКК неизвестной этиологии и локализации. В течение 12 ч проводилась стандартная гемостатическая и инфузионно-трансфузионная терапия (ИТТ) в объеме 2,5 л, включающая переливание 400 мл эритроцитарной массы и 400 мл свежезамороженной плазмы. После стабилизации состояния, в соответствии с существующей маршрутизацией и по согласованию с руководством КОМКБ был переведен в это лечебное учреждение.
При поступлении общее состояние тяжелое, стабильное, лежит на каталке. Рост 180 см, вес 110 кг, индекс массы тела 34 (ожирение первой степени). Кожные покровы бледно-розовые, теплые на ощупь, сухие. Пульс равен частоте сердечных сокращений – 100 ударов в 1 минуту. АД 140/70 мм рт. ст. Дыхание везикулярное, одышки нет. Язык влажный. Живот не вздут, мягкий, безболезненный. Печень и селезенка не пальпируются. Перистальтика выслушивается. Признаков раздражения брюшины нет. При ректальном исследовании – примесь свежей крови в кале.
При поступлении диагностировано ЖКК, предположительно, из толстого кишечника. Сопутствующие заболевания: сахарный диабет II типа; стадия компенсации; ИБС.
В общем анализе крови в это время: эритроциты 3,3 млн, гемоглобин 94 г/л, гематокрит 26%, тромбоциты 141 тыс., лейкоциты 17,3 тыс., нейтрофилы 81%, лимфоциты 12%, моноциты 7%. В биохимическом анализе крови: общий белок 51,4 г/л, билирубин 14,7 мкмоль/л, креатинин 131,4 мкмоль/л, мочевина 17,9 ммоль/л, амилаза 28,9 ед./л, АСТ 14,4 ед./л, АЛТ 16,7 ед./л, глюкоза 7,6 ммоль/л. Общий анализ мочи в норме.
При экстренной ФГДС обнаружен эрозивный дуоденит, данных за кровотечение из верхних отделов ЖКТ нет. При ультразвуковом исследовании (УЗИ) органов брюшной полости и забрюшинного пространства патологии не обнаружено. Был осмотрен коллегиально хирургом и колопроктологом, с учетом анамнеза, клиники, данных ФГДС решено, что имеет место ЖКК неясной этиологии, вероятнее всего, из толстой кишки.
Были назначены стандартное консервативное лечение, включающее гемостатики (транексам, этамзилат натрия) и ИТТ в объеме 1,5 л, включающая 600 мл свежезамороженной плазмы.
13.07.2023 г. в 23 часа консилиум в составе рентген-хирурга, колопроктолога и хирурга принял решение, что, учитывая техническую невозможность выполнения КТ-АГ, отсутствие у больного клиники профузного ЖКК, предполагаемая аортоцелиако (-мезентерико) графия может быть малоинформативной, поэтому более целесообразна вначале экстренная ФКС.
13.07.2023 г. в 23.30 выполнена ФКС: Тонус анального сфинктера сохранен. Колоноскоп проведен в купол слепой кишки. Баугиниева заслонка без особенностей. Все отделы толстой кишки расправляются воздухом свободно. Тонус кишки сохранен, гаустрация равномерная. Слизистая оболочка толстой кишки с явлениями умеренного поверхностного воспаления. В просвете толстой кишки на всем протяжении, во всех отделах темная, измененная кровь. В сигмовидной кишке полиповидное образование 1,5 см. Биопсия: данных за объемное поражение толстой кишки нет. Заключение: источник кровотечения в толстой кишке не выявлен; полип сигмовидной кишки.
14.07.2023 г. общее состояние удовлетворительное. Ночью спал, тошноты, рвоты нет. Температура тела в норме. Частота дыхания 18 в 1 минуту, пульс 88 в 1 минуту, артериальное давление 140/80 мм рт. ст., сатурация 99%. Живот мягкий, безболезненный. Признаков раздражения брюшины нет. После очистительной клизмы был стул – кал с примесью крови темно-вишневого цвета, зловонный.
В общем анализе крови отмечается снижение количества эритроцитов до 2,4 млн, гемоглобина до 69 г/л, гематокрита до 20%. Лейкоциты 12,2 тыс., нейтрофилы 74%, лимфоциты 18%, моноциты 8%; тромбоциты 97 тыс.
При УЗИ патологии в брюшной полости нет.
При повторной ФГДС обнаружены множественные острые язвы слизистой оболочки желудка и двенадцатиперстной кишки без признаков кровотечения.
Гемостатическая терапия и ИТТ, включающая переливание 500 мл эритроцитарной массы и 600 мл свежезамороженной плазмы, продолжаются.
Проведен междисциплинарный консилиум. Учитывая данные обследования (УЗИ, ФГДС, ФКС), заключено, что у больного имеются острые язвы желудка и двенадцатиперстной кишки, вероятно, осложненные ЖКК; не исключается кровотечение из тонкой кишки. Больной переводится в хирургическое отделение КОМКБ. Удаление обнаруженного полипа сигмовидной кишки показано в плановом порядке.
14.07.2023 г. выполнена КТ-АГ брюшной аорты и ее ветвей с внутривенным контрастированием (рис. 1).
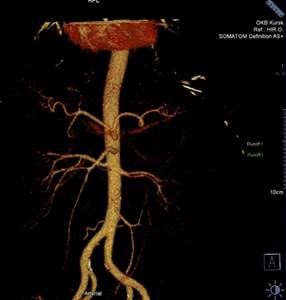
Рис. 1. КТ-ангиография брюшного отдела аорты и ее ветвей. 3D-реконструкция
Брюшная аорта имеет нормальный ход и ветвление. В инфраренальном отделе отличаются единичные полуконцентрические атеросклеротические бляшки без нарушения гемодинамики. Собственный просвет супраренального отдела брюшной аорты – 21 мм. Собственный просвет инфраренального отдела аорты – 14 мм. Чревный ствол имеет нормальный ход, ветвление, диаметр по кровотоку. Селезеночная, печеночная и левая желудочная артерии патологически не изменены. Верхняя брыжеечная артерия отходит в типичном месте, имеет нормальный диаметр по кровотоку. Нижняя брыжеечная артерия отходит в типичном месте, имеет нормальный диаметр по кровотоку. Почечные артерии отходят от аорты в типичном месте, слева представлены 2 почечные артерии с единым устьем, имеют N ход и деление. Бифуркация аорты без особенностей. Органы брюшной полости – визуализируемых патологических изменений не выявлено; свободного газа в брюшной полости не отмечается. Признаков экстравазации рентгенконтрастного вещества (РКВ) на исследуемом уровне не отмечается. Толстая кишка пневматизирована, стенки ее не изменены. Заключение: данных за патологические изменения, экстравазацию РКВ в исследуемой зоне не получено.
15.07.2023 г. клинических данных за продолжающееся ЖКК нет. Гемодинамические показатели стабильные, в пределах нормы. Однако показатели «красной» крови продолжают постепенно ухудшаться: эритроциты 2,1 млн, гемоглобин 60 г/л, гематокрит 17%.
Выполнена третья ФГДС. Заключение: эрозивный гастрит, дивертикул объемом до 2 см, глубиной до 2,5 см в III отделе двенадцатиперстной кишки. Признаков ЖКК нет. Коллегиально решено продолжать комплексное консервативное лечение, включающее переливание 600 мл эритроцитарной массы и 600 мл свежезамороженной плазмы.
16.07.2023 г. эритроциты 2,06 млн, гемоглобин 60 г/л, гематокрит 17%, тромбоциты 103 тыс., лейкоциты 5,9 тыс., нейтрофилы 68%, лимфоциты 24%, моноциты 8%. ИТТ включает 600 мл эритроцитарной массы и 800 мл свежезамороженной плазмы.
17.07.2023 г. эритроциты 1,9 млн, гемоглобин 56 г/л, гематокрит 17%, тромбоциты 91 тыс. Проведен повторный консилиум хирургов, эндоскопистов, специалистов по лучевой диагностике, ангиохирургов.
С учетом рецидивирующего характера кишечного кровотечения без выявленного источника больному показана ангиография висцеральных ветвей брюшной аорты. При отсутствии достоверного источника кровотечения показана лапаротомия по экстренным показаниям. Объем операции будет определен интраоперационно.
17.07.2023 г. были выполнены брюшная аортография, целиакография, мезентерикография (рис. 2):
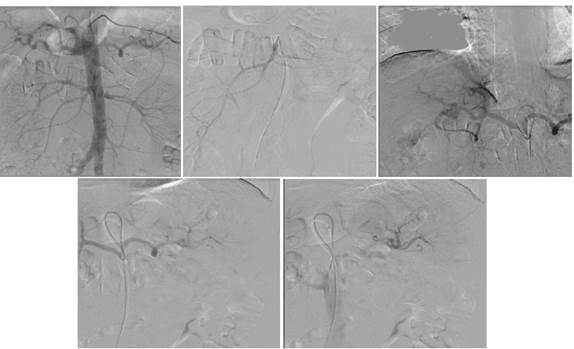
Рис. 2. Ангиография брюшного отдела аорты и ее ветвей
Стандартно селективно катетеризированы чревный ствол, верхняя и нижняя брыжеечные артерии. Выполнена агиография. На ангиограммах брюшная аорта не изменена. Чревный ствол и его ветви контрастируются в полном объеме, контуры артерий ровные. Дополнительных сосудистых образований не выявлено. Данных за кровотечение не получено. Нижняя брыжеечная артерия контрастируется в полном объеме, контуры артерий ровные. Дополнительных сосудистых образований не выявлено. Данных за кровотечение, окклюзию не получено. Осложнений во время манипуляции не было. Внутриартериально введено 450 мл контрастного вещества.
Коллегиально принято решение о необходимости экстренной лапаротомии.
17.07.2023 г. Протокол оперативного вмешательства № 161.
Лапаротомия, резекция участка тонкой кишки с анастомозом «бок в бок», дренирование брюшной полости.
Под эндотрахеальным наркозом выполнена верхнесрединная лапаротомия до пупка. Ревизия брюшной полости: в брюшной полости свободной жидкости нет. Диафрагмальная и висцеральная поверхности печени без видимой патологии. Желчный пузырь не напряжен, конкременты не пальпируются. Желудок не расширен. Толстая кишка на всем протяжении с геморрагическим содержимым. Начиная с участка 30 см от связки Трейтца, по брыжеечному краю тощей кишки выявлены множественные (до 12) дивертикулы размерами от 3–4 мм до 12–15 мм, на уровне дивертикулов отмечается геморрагическое содержимое в тощей кишке (рис. 3). Дистальнее 130 см от Трейтцевой связки дивертикулы достоверно не определяются. Другой органической патологии по ходу тонкой кишки не выявлено. Аппендикс не утолщен. Интраоперационный диагноз: дивертикулез тощей кишки, осложненный тонкокишечным кровотечением III степени. В пределах видимых дивертикулов выполнена резекция 100 см тощей кишки с наложением анастомоза «бок в бок» по стандартной методике. Дренирование малого таза через контрапертуру. Швы на апоневроз. Послойные швы, на рану асептическая повязка. Послеоперационный период без особенностей.
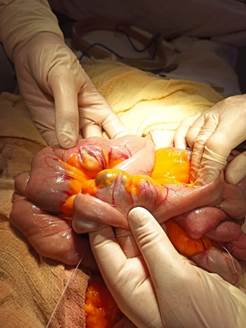
Рис. 3. Интраоперационная ситуация. Множественные дивертикулы тощей кишки
Послеоперационный период протекал без осложнений. Зонд из желудка удален на третьи сутки, разрешено кормление. Антибиотикопрофилактика проводилась в течение семи суток. Дренаж из брюшной полости удален на четвертые сутки. Перистальтика восстановилась на третьи сутки. Швы сняты на девятые сутки. Выписан в удовлетворительном состоянии на двенадцатые сутки 29.07.2023 г.
Пациент осмотрен через 5 месяцев после операции. Жалоб нет. Пищеварение полноценное. Снижения массы тела не отмечает.
Заключение
Данный случай иллюстрирует достаточно редкую возможность развития профузного рецидивирующего кишечного кровотечения, рефрактерного к комплексной консервативной гемостатической терапии, потребовавшего экстренной лапаротомии, источником которого явился дивертикулез тощей кишки, имевший сегментарный (на протяжении около 1 м) характер без вовлечения в процесс подвздошной и толстой кишок. Несмотря на применение общепринятых современных высокоинформативных методов лучевой диагностики кровотечения (компьютерная и классическая ангиография), его локализация и причина до лапаротомии не были установлены. Это можно объяснить очень мелким калибром кровоточащего сосуда и отсутствием кровотечения в момент выполнения исследования. Дивертикулез в данном случае протекал совершенно бессимптомно, манифестировал клиникой кишечного кровотечения и был диагностирован лишь интраоперационно.
Библиографическая ссылка
Бондарев Г.А., Николаев С.А., Кунаков Д.В. К ВОПРОСУ О РЕДКИХ ПРИЧИНАХ КИШЕЧНЫХ КРОВОТЕЧЕНИЙ (СЛУЧАЙ ИЗ ПРАКТИКИ) // Современные проблемы науки и образования. 2023. № 6. ;URL: https://science-education.ru/ru/article/view?id=33211 (дата обращения: 29.04.2026).
DOI: https://doi.org/10.17513/spno.33211



