По данным Всемирной организации здравоохранения (ВОЗ), 1,3 млрд человек имеют патологию органа зрения, из них 36 млн полностью слепы [1]. Наибольшую опасность с точки зрения витального прогноза представляют онкологические заболевания глаза и его придаточного аппарата. Поздняя диагностика и отсроченное начало лечения являются основными причинами метастазирования опухолей [2]. По данным морфологических исследований, в 94% глаз, энуклеированных по поводу роста интраокулярных новообразований, была выявлена меланома хориоидеи, развитие которой чаще всего протекает бессимптомно, а диагноз устанавливается как случайная находка на офтальмологическом обследовании [2]. Позднее выявление ухудшает прогноз лечения, так как рост меланомы на каждый 1 мм увеличивает риск метастазирования в течение одного года на 5% [3]. Средний возраст возникновения увеальной меланомы составляет 60 лет [2], что совпадает с периодом развития таких возрастных заболеваний, как катаракта и глаукома [4; 5]. В возрасте 59–61 год чаще всего происходит верификация начальной стадии первичной открытоугольной глаукомы [6]. Частота встречаемости катаракты в возрастном интервале 60-69 лет составляет до 50,23% [7]. Помутнение хрусталика ограничивает возможности визуализации глазного дна, затрудняя раннюю диагностику интраокулярных новообразований.
Целью настоящей работы является анализ интраокулярных факторов, препятствующих ранней диагностике новообразований хориоидеи, на примере собственного клинического наблюдения.
Клиническое наблюдение
Пациентка 76 лет на протяжении 4 лет находилась на диспансерном наблюдении с диагнозом «первичная псевдоэксфолиативная открытоугольная IIa глаукома правого глаза, первичная псевдоэксфолиативная открытоугольная IVa глаукома левого глаза». По данным катамнеза, при постановке на учет острота зрения правого глаза 0,9, левого глаза – ноль, отношение размера экскавации к вертикальному диаметру диска зрительного нерва 0,6 справа, тотальная экскавация слева, макулярная область и периферия сетчатки без значимой патологии. Угол передней камеры был равномерно широким (III ст. открытия) с выраженной пигментацией (3+) на обоих глазах. В течение 2 последних лет визуализация глазного дна левого глаза была невозможна в связи с развитием осложненной зрелой катаракты. Гипотензивный режим был представлен сочетанием латанопроста 0,005% и фиксированной комбинации дорзоламида 2% с тимололом 0,5%.
При внеплановом обращении пациентка предъявляла жалобы на светобоязнь, слезотечение, боль в левом глазу. При офтальмологическом обследовании острота зрения правого глаза без коррекции 0,8; левого глаза 0 (ноль). Внутриглазное давление правого глаза при тонометрии по Маклакову 20 mmHg, левого глаза 24 mmHg. При биомикроскопии левого глаза отмечалась умеренная перикорнеальная инъекция, пылевидные преципитаты на эндотелии роговицы, легкая опалесценция влаги передней камеры, свидетельствовавшие о развитии острого переднего увеита. В связи с диффузным помутнением хрусталика в целях диагностики состояния заднего отрезка глаза было проведено ультразвуковое В-сканирование, в ходе которого обнаружено объемное образование высотой до 4 мм и протяженностью до 9 мм, проминирующее в полость стекловидного тела (рис.). Учитывая отсутствие зрительных функций, пациентке была выполнена энуклеация левого глазного яблока с дальнейшим морфологическим исследованием, по результатам которого установлен диагноз меланомы хориоидеи.
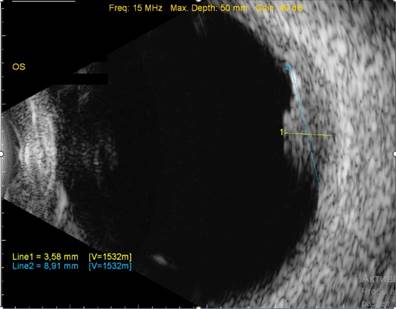
Данные ультразвукового В-сканирования, по результатам которого выявлено проминирующее в стекловидное тело новообразование 4х9 мм
Обсуждение
Настоящее клиническое наблюдение демонстрирует характерное сочетание зрелой катаракты и терминальной стадии глаукомы, являющееся примером неоперабельного состояния с позиций клинической целесообразности. В то же время значение данной коморбидности в отношении онкологической настороженности, на взгляд авторов, недооценено.
Наиболее распространенной первичной внутриглазной опухолью является хориоидальная меланома, составляющая 5% от всех меланом [2]. Меланома радужки является самой редкой формой увеальной меланомы, на ее долю приходится 4% случаев окулярных меланом, тогда как меланома цилиарного тела (6%) и хориоидальная меланома (90%) встречаются чаще [2; 3]. Общая заболеваемость меланомой радужки составляет 0,4-0,6 случаев на 1 млн человек в год. Клинические признаки меланомы радужки могут быть схожи с невусом радужки - более распространенным и доброкачественным пигментным поражением радужки. Тщательная оценка изменений радужки имеет решающее значение для дифференцировки доброкачественного и злокачественного заболевания, а также риска роста или трансформации меланоцитарного невуса в меланому [3].
У большинства пациентов наблюдается безболезненное снижение остроты зрения и/или метаморфопсии. Нередко опухоли могут сопровождаться серозной отслойкой сетчатки, вызывающей фотопсии. В некоторых случаях клиника совершенно отсутствует, а опухоль выявляется при периодическом офтальмологическом обследовании [2]. Когда увеальная меланома поражает передний отрезок глаза, пациенты могут заметить обесцвечивание радужной оболочки или постоянную инъекцию в области склеры [3].
Пациенты с подозрительными пигментными образованиями должны быть обследованы офтальмологом, имеющим клинический опыт в области опухолей глазного яблока. Диагностически небольшие меланомы необходимо дифференцировать от доброкачественных невусов. Клинический вид и офтальмоскопические признаки помогают в этой дифференциации. Наличием субретинальной жидкости, пигментации и зафиксированного роста на фотографии глазного дна подтверждается диагноз меланомы хориоидеи [2; 3].
В более поздних исследованиях были описаны клинические особенности меланомы радужки, а также различные вторичные клинические проявления, такие как прорастание опухоли, эктропион, увеальная воспалительная реакция и вторичная глаукома [8]. Течение опухолевого процесса может сопровождаться повышением внутриглазного давления, в частности, у 6% пациентов с впервые выявленной увеальной меланомой диагностируется вторичная неоваскулярная глаукома, совокупная вероятность развития которой в течение 5 лет достигает 23% [8]. К механизмам развития данного состояния относят прямую инвазию опухоли в структуры угла передней камеры глаза, развитие ишемии в заднем отрезке глаза с ростом концентрации фактора роста эндотелия сосудов и развитием рубеоза радужной оболочки, а также смещение кпереди иридохрусталиковой диафрагмы и блок угла передней камеры [9; 10]. На гистологическом уровне пролиферация сосудов происходит с отделением эндотелия на уровне капилляров от мелкого и крупного артериального круга. Эндотелиальные выросты прогрессируют до гломерулоподобных сосудистых пучков и новых сосудов, которые в основном располагаются вблизи или на поверхности радужки и состоят из эндотелиальных клеток без мышечного слоя и с небольшим количеством адвентициальной ткани [9].
Они могут возникать из любой части радужной оболочки, включая корень радужки и основной артериальный круг, и располагаются в основном над поверхностью радужки, но могут быть обнаружены и в строме. Эндотелиальные клетки новых сосудов не имеют плотных спаек и имеют фенестрированные стенки, что приводит к пропотеванию белков и клеток в водянистую влагу [10].
Биомикроскопия и гониоскопия являются основными инструментами для выявления неоваскуляризации радужки. Гониоскопия является динамическим исследованием и легко выполняется при щелевой лампе, но требует определенного навыка. Очень мелкие сосуды могут быть пропущены как при осмотре в щелевой лампе, так и при гониоскопии. На этих ранних стадиях флюоресцентная ангиография более полезна для выявления рубеоза радужки [5].
В этой связи в случаях, когда глаукома сочетается со значимым помутнением оптических сред глаза, необходимо исключать онкологические заболевания как потенциально скрытую причину повышения внутриглазного давления.
В исследованиях было установлено, что меланома хориоидеи индуцирует повышенное внутриглазное давление в 2% случаев, большинство из которых обусловлены неоваскулярной глаукомой [2; 8]. Ишемия сетчатки с развитием рубеоза чаще всего может быть обусловлена обструктивными состояниями венозного кровотока сетчатки (36%), диабетической ретинопатией (32%) или обструкцией сонных артерий (13%) [2; 8]. Вторичное повышение внутриглазного давления может быть единственным видимым признаком меланомы хориоидеи [3].
Увеальная меланома, помимо способности к отдаленному метастазированию, развивается как местнодеструктивный процесс. Согласно общему прогнозу, у 50% пациентов метастазы появятся в течение первых 15 лет после постановки диагноза [2; 8]. После этого средняя продолжительность жизни составляет от 6 месяцев до 1 года. Однако следует подчеркнуть, что период от выявления меланомы увеального тракта до появления метастазов может составлять >25 лет, поэтому пациенты нуждаются в тщательном наблюдении в течение длительного времени [2; 3; 8]. Наиболее частыми местами появления метастазов являются печень (~60%), легкие (~25%), кожа с мягкими тканями (~10%) и кости (~8%). В настоящее время не существует установленных критериев долгосрочного наблюдения за пациентами с диагнозом увеальной меланомы. Рекомендуется использовать методы визуализации, проводимые каждые 3-12 месяцев [2; 10]. Магнитно-резонансная томография является лучшим вариантом как для выявления метастазов в печени, так и внепеченочных метастазов, например поражающих кости или забрюшинные лимфатические узлы. Компьютерная томография также полезна при наличии узловых образований в легких и более крупных метастазов в печени, а также у пациентов, которым магнитно-резонансная томография не рекомендуется. При принятии решения об использовании позитронно-эмиссионной томографии стоит учесть, что данный метод визуализации хоть и обладает высокой информативностью, но при этом пациент получает высокую лучевую нагрузку.
Локальные эффекты опухоли возникают в результате компрессии и прямой инвазии меланомы в окружающие структуры, развития экссудативной отслойки сетчатки, некроза опухоли и кровоизлияний. Все локальные эффекты опухоли могут приводить к развитию вторичной глаукомы различной патогенетической природы. Прямая инвазия в угол и спонтанная гифема приводят к нарушению трабекулярного оттока [8; 10]. Длительная экссудативная отслойка сетчатки с развитием ишемии приводит к неоваскулярной глаукоме. Некроз опухоли и кровоизлияния обусловливают обструкцию оттока водянистой влаги клетками меланомы и эритроцитами или же могут вызвать компрессию цилиарного тела с дальнейшим смещением радужной оболочки и хрусталика, вызывая глаукому с закрытием угла передней камеры [10].
При многофакторном анализе глаукома была признана предиктором неблагоприятного прогноза, что может быть связано с задержкой диагностики и/или неправильным лечением. Прежде чем принимать решение о хирургическом лечении прогрессирующей глаукомы, необходимо исключить вероятность развития потенциально фатального заболевания [10].
В представленном авторами наблюдении первичный характер открытоугольной глаукомы, подтверждённый при первом обследовании, привел к снижению онкологической настороженности в ходе последующего наблюдения. Необходимость регулярного ультразвукового контроля состояния заднего отрезка глаза у пациентов со стойкими помутнениями оптических сред становится очевидной для офтальмологов, не специализирующихся на лечении онкологических заболеваний, лишь при ретроспективном анализе подобных случаев. Первичные злокачественные опухоли органа зрения составляют 1% от всех злокачественных новообразований, представляя серьезную угрозу жизни и здоровья населения в особенности при позднем выявлении. Пятилетняя выживаемость после проведения энуклеации глазного яблока по причине меланомы хориоидеи составляет 79,8%, при средней продолжительности жизни в 3, 4 года [11]. В связи с этим рассматриваются варианты скорейшей маршрутизации пациента от скрининга в первичном звене медицинской службы до установления окончательного диагноза и проведения всего спектра необходимых мероприятий в специализированных учреждениях. Задержки на уровне первичного звена обусловлены ограниченными возможностями диагностики и низкой настороженностью [12]. Актуальным остается вопрос эффективной стандартизации маршрутизации пациентов между звеньями здравоохранения разного уровня и осуществления необходимого контроля. Выявление факторов, препятствующих ранней диагностике меланомы хориоидеи, представляется актуальной задачей в рамках проектирования структуры офтальмоонкологической службы [13; 14].
В клинических рекомендациях по старческой катаракте к абсолютным противопоказаниям к оперативному вмешательству отнесены состояния, когда хирург не ожидает улучшения зрительных функций в результате проведения операции, и при этом отсутствуют другие показания для удаления катаракты [15]. Данное утверждение не вызывает сомнений, однако в условиях сниженной визуализации затрудняется своевременная диагностика заболеваний заднего отрезка глаза, и в первую очередь внутриглазных новообразований. Кроме того, существует широкий спектр иных клинически и социально обусловленных состояний, при которых оперативное лечение помутнений оптических сред глаза нецелесообразно либо откладывается на неопределенный срок, а необходимость регулярного контроля состояния сетчатки выпадает из фокуса внимания клинициста. Таким образом, представленное наблюдение демонстрирует одну из возможных причин позднего выявления злокачественных новообразований глаз, связанных со снижением онкологической настороженности в условиях непрозрачности оптических сред глаза.
Заключение
Помутнения роговицы и хрусталика в ряде случаев сочетаются с такими причинами необратимого снижения зрения, как терминальная стадия глаукомы или атрофия зрительного нерва. В подобных клинических ситуациях факоэмульсификация катаракты или реконструктивная хирургия роговицы не показаны в связи с неблагоприятным прогнозом по зрению. В то же время недоступность адекватной офтальмоскопии не отменяет необходимость регулярного контроля состояния заднего отрезка глаза. Ультразвуковой мониторинг пациентов со стойкими помутнениями оптических сред следует рассматривать как обязательное условие для раннего выявления онкологических заболеваний и сохранения жизни и здоровья пациентов.
Библиографическая ссылка
Светозарский С.Н., Игонин Г.С. ТЕРМИНАЛЬНАЯ ГЛАУКОМА КАК ФАКТОР ПОЗДНЕГО ВЫЯВЛЕНИЯ МЕЛАНОМЫ ХОРИОИДЕИ // Современные проблемы науки и образования. 2023. № 6. ;URL: https://science-education.ru/ru/article/view?id=33154 (дата обращения: 01.04.2026).
DOI: https://doi.org/10.17513/spno.33154



