Неалкогольная жировая болезнь печени (НАЖБП) стала основной причиной хронических заболеваний печени в мире, она поражает около 30% взрослого населения [1]. Ожидается, что в ближайшем будущем распространенность НАЖБП резко возрастет параллельно с эпидемиями ожирения и СД 2-го типа [2]. Отмечая не только факт аккумуляции жировой ткани в печени, но и происходящие изменения всех видов обмена при этом заболевании, в 2023 году в консенсусном заявлении Delphi (мультиобщественное объединение с участием различных организаций по изучению печени по всему миру) было предложено новое определение Metabolic dysfunction-associated steatotic liver disease как стеатотического заболевания печени, ассоциированного с метаболической дисфункцией [3], в рамках данной работы рассматриваемое как синоним НАЖБП. На сегодняшний день взаимосвязи НАЖБП и кардиометаболической дисрегуляции кажутся гораздо более сложными [4], чем предполагалось ранее, и требуют дальнейшего изучения. В то же время появляется все больше данных участия натрийуретических пептидов в патофизиологии метаболических заболеваний [5, 6]. Известно, что уровни натрийуретических пептидов снижаются у пациентов с ожирением [7], но популяционные данные, сравнивающие характер этой взаимосвязи при полном спектре состояний, опосредованных инсулинорезистентностью, избыточном весе/ожирении, метаболическом синдроме, ограничены. Вместе с этим появляются данные о возможном независимом влиянии неалкогольной жировой болезни печени на структурно-функциональные особенности сердца, в том числе развитие сердечной недостаточности с сохраненной фракцией выброса [8, 9], в верификации которой используются натрийуретические пептиды [10]. Стоит отметить, что в большинстве исследований рассматривались в том числе и пациенты с сахарным диабетом, поэтому судить о независимой связи трудно. В связи с этим представляется актуальным проанализировать особенности кардиометаболических факторов риска (КМФР) во взаимосвязи с изменениями натрийуретического пептида при НАЖБП.
Цель исследования: изучить особенности кардиометаболического профиля и натрийуретического пептида у лиц с НАЖБП.
Материал и метод исследования. Данное обсервационное клиническое исследование по типу «случай – контроль» было проведено в консультативно-диагностическом центре (КДЦ) Авиастроительного района г. Казани. Отбор пациентов был осуществлен на основании ИМТ (1/3 пациентов – с нормальным ИМТ, 1/3 пациентов – с избыточной массой тела (избМТ), 1/3 – с ожирением) в соответствии с критериями включения и невключения. Объем выборки рассчитан в программе «Epi infoTM» на основании распространенности ожирения в Республике Татарстан [11].
Критерии включения: возраст 25–44 лет и наличие добровольного информированного согласия на участие в исследовании. Критерии невключения: психические заболевания, затрудняющие контакт, отказ от участия в исследовании, наличие сахарного диабета, антифосфолипидный синдром и аутоиммунные воспалительные заболевания, наличие верифицированной онкопатологии на момент обследования, сопутствующие заболевания или состояния в стадии декомпенсации функции органов и/или систем (почек, печени, сердечно-сосудистой и дыхательной систем), острые инфекционные заболевания, инфекционные заболевания специфической этиологии (вирусные гепатиты, ВИЧ, туберкулез), алкогольная болезнь печени, заболевания эндокринной системы с нарушениями функции гипофиза, надпочечников, щитовидной железы, имплантированные медицинские устройства, включая электрокардиостимулятор, наличие в теле силиконовых имплантов, металлических протезов и конструкций, беременность и лактация.
Исследование одобрено Локальным этическим комитетом ФГБОУ ВО «Казанский государственный медицинский университет» (протокол № 6 от 22 июня 2021 г.).
В исследование были включены 150 пациентов (мужчин – 80, женщин – 70) в возрасте Ме 35 [31–39] лет. Проведено клиническое обследование пациентов с анализом анамнеза и физикальным осмотром, включая антропометрию. ИМТ был классифицирован по классификации Всемирной организации здравоохранения. Абдоминальное ожирение (АО) определялось по изменениям окружности талии (ОТ) ≥94 см у мужчин и ≥80 см у женщин и/или соотношения окружности талии к окружности бедер более 0,9 у мужчин или 0,85 у женщин [12]. Биоимпедансометрия с измерением висцерального жира (ВЖ) (считался повышенным при значениях >12) проводилась на аппарате Tanita® BC-601 (производитель Tanita Corporation, Токио, Япония). Измерялось АД на аппарате Omron M2 Basic (производитель OMRONHealthcareCo.Ltd., Китай/Япония) с соблюдением условий и техники в соответствии с Клиническими рекомендациями [13].
Анализ показателей липидного обмена проводился на автоматическом биохимическом анализаторе AU480 (фирма Beckman Coulter, США). Общий холестерин (ОХС) определялся ферментативным колометрическим методом (Beckmann Coulter, Ирландия), гиперхолестеринемия устанавливалась при ОХС ≥5,0 ммоль/л. Холестерин липопротеинов высокой плотности (ХС-ЛПВП) исследовался гомогенным энзиматическим колориметрическим методом (Beckmann Coulter, Япония), сниженным уровнем считался ≤1,0 ммоль/л для мужчин и ≤1,2 ммоль/л для женщин. Уровень холестерина липопротеинов низкой плотности (ХС-ЛПНП) измерялся с помощью прямого энзиматического метода (Coulter, Япония), повышенный уровень устанавливался при ≥3,0 ммоль/л. Триглицериды (ТГ) исследованы энзиматическим колориметрическим методом (GPO/PAP) с глицерол-фосфат-оксидазой и 4-аминофеназоном (Beckmann Coulter, Ирландия), гипертриглицеридемия устанавливалась при ТГ ≥1,7 ммоль/л. Рассчитаны холестерин липопротеинов невысокой плотности (ХС-неЛВП), индекс атерогенности (ИА) по формуле: (ОХС – ХС-ЛПВП) / ЛПВП. Уровень ХС-неЛВП >3,4 ммоль/л и значение ИА >3,0 Ед трактовались повышенными.
Глюкоза крови натощак определена ферментативным гексокиназным методом (Beckman Coulter, Ирландия), гликированный гемоглобин – методом турбидиметрического иммуноингибирования (Randox, Великобритания) на автоматическом биохимическом анализаторе AU480 (Beckman Coulter, США). Предиабет был верифицирован по уровню глюкозы натощак от 6,1 до 6,9 ммоль/л и/или гликированного гемоглобина (HbA1C) от 6,0 до 6,5%. Инсулин крови определялся иммуноферментным анализом на анализаторе Immulite 1000 (Siemens, Германия), тест-комплекта (Siemens Healthcare Diagnostics Products Ltd, Великобритания). Рассчитан индекс инсулинорезистентности (HOMA-IR), повышенными считались значения HOMA-IR >2,52. Исследованы аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ) и мочевая кислота (МК) УФ кинетическим методом на биохимическом анализаторе AU480 (Beckman Coulter, США). Повышенными считались >40 Ед/л АЛТ и АСТ, МК >360 мкмоль/л.
Исследован уровень N-терминального мозгового натрийуретического пептида (НУП) в крови методом иммуноферментного анализа на анализаторе Immulite 1000 (Siemens, Германия) с использованием набора реагентов (Siemens Healthcare Diagnostics, США) в Turbo-режиме. Повышенным значением НУП считался >125 пг/мл [10].
С целью верификации НАЖБП проведены трансабдоминальное ультразвуковое исследование печени на аппарате Mindray DC-8 (Китай) и исследование эластичности печени / оценка параметра контролируемого затухания (CAP) на аппарате Fibroscan (Echosens, Франция). Оценка наличия НАЖБП осуществлялась с учетом рекомендаций [14].
Статистический анализ проводился с использованием IBM SPSS® Statistics версии 26 (IBM Corp., Armonk, NY, США). Нормальность непрерывных переменных проверяли с помощью критерия Колмогорова–Смирнова. Поскольку распределение данных было отличным от нормального, использовались непараметрические аналитические методы. Непрерывные переменные были представлены в виде медианы и межквартильного диапазона [IQR, 25–75-й процентиль]. Описательная статистика была использована для получения частоты и процента для категориальных переменных. U-критерий Манна–Уитни использовался для сравнения двух независимых групп, а критерий Краскела–Уоллиса – для сравнения трех или более групп. Различия между группами считались статистически значимыми при p<0,05.
Результаты исследования и их обсуждение. В связи с тем, что набор пациентов проводился по признаку наличия ИзбМТ или ожирения, в общей группе две трети пациентов (n=105; 70,0%) имели ИМТ≥25 кг/м2, в том числе 50 пациентов (30,0%) – экзогенно-конституциональное ожирение. Абдоминальное ожирение выявлено у 55,3% обследованных (n=83). Показатели частот встречаемости других факторов кардиометаболического риска представлены на рисунке 1. Средние значения НУП в общей когорте составили Ме=63,50 [41,80-95,20] пг/мл, частота повышения НУП составила 8,6% (n=13).
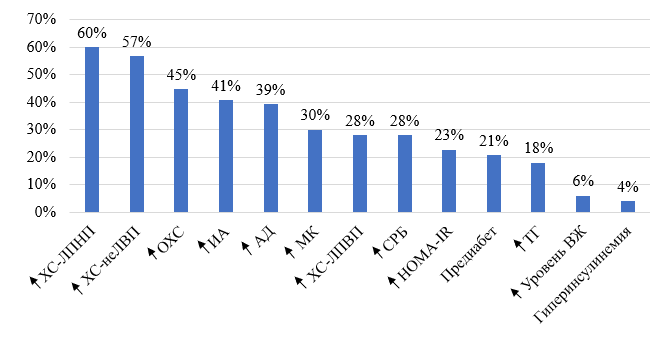
Рис. 1. Частота встречаемости кардиометаболических факторов риска. Примечание: # – повышенное значение
НАЖБП была установлена в 12% случаев (n=18). Средние значения САР по данным ФЭМ составили 309 [271–348] Дб/м. Среди пациентов с НАЖБП у 6 отмечалось одновременное повышение трансаминаз (признак цитолиза), однако не превышающее 5–7 уровней верхних пределов нормы при соотношении АСТ/АЛТ <1,3. Средние значения АЛТ составили Ме = 39,20 [19,15–68,78] Ед/л, АЛТ Ме = 26,07 [20,93–36,76] Ед/л.
Для дальнейшего анализа участники были разделены на 4 группы (рис. 2): 1-я группа – метаболически здоровые [15] с нормальным индексом массы тела (ИМТ) без абдоминального ожирения (АО) и без НАЖБП; 2-я группа – с ИМТ≥25 кг/м2 или АО без НАЖБП; 3-я группа – ИМТ≥25 кг/м2 и АО без НАЖБП; 4-я группа – пациенты с НАЖБП. Средний возраст составил: Ме=33,0 [29,5–37,0] лет, Ме=34,0 [28,0–38,0] лет, Ме=36,0 [35,0–39,0] лет и Ме=36,5 [33,0–39,0] лет соответственно. Распределение по полу и возрасту в группах было сопоставимо (р=0,213–0,808 и р=0,126–0,813 соответственно).
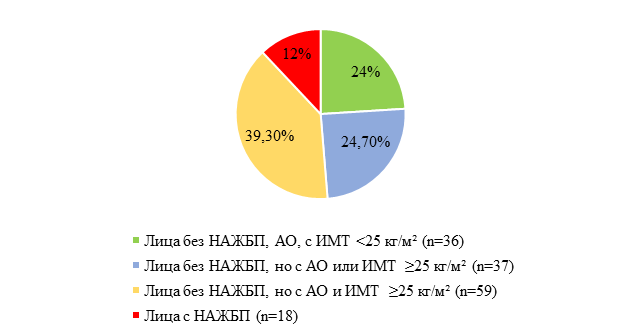
Рис. 2. Распределение участников по группам
Несмотря на то что все обследованные из 3-й и 4-й групп имели ИМТ ≥25 кг/м2 и АО, анализ количественных показателей выявил более высокие значения ИМТ в 4-й группе (Ме3группа=30,20 [27,45–32,40] кг/м2 и Ме4группа=36,75 [34,80–39,40] кг/м2, р3,4=0,000). В связи с этим при последующем анализе мы провели стандартизацию пациентов в этих группах по ИМТ. После стандартизации ИМТ в указанных группах достоверно не различался, (Ме3группы=34,20 [32,50–37,20] кг/м2, Ме4группы=36,75 [34,80–39,40] кг/м2, р3,4=0,180), а распределение пациентов в группах составило: в 3-й группе – n=14 (13,3%) и в 4-й группе – n=18 (17,1%) соответственно. Общее количество обследованных n=105.
АО имели 88,8% (n=16) пациентов с НАЖБП (р34=0,482). Установлено нарастание средних значений уровня ВЖ от 1-й к 4-й группе (pk-w=0,000). Частота повышения уровня ВЖ в группах 3 и 4 достоверно не различалась и составила 14,3% и 38,9% соответственно (р=0,235). Средние значения уровня ВЖ составили 11,0 [10,0–11,0] в 3-й группе и 11,5 [10,0–16,0] в 4-й группе, р=0,135.
При изучении нарушений липидного обмена было обнаружено достоверное нарастание средних значений ОХС, ТГ, ХС-ЛПНП, ХС-неЛВП, индекса атерогенности. При этом различий между 3-й и 4-й группами в частоте встречаемости и средних значениях параметров липидного профиля не выявлено (р3,4=0,133–1,805) (табл. 1).
Таблица 1
Количественная характеристика показателей липидного обмена
|
Показатель |
Лица без НАЖБП, АО, ИМТ <25кг/м2 (n = 36) |
Лица без НАЖБП, но с АО или ИМТ ≥25 кг/м2 (n =37) |
Лица без НАЖБП, но с АО и ИМТ ≥25 кг/м2 (n =14) |
Лица с НАЖБП (n =18) |
p3,4 |
pK-W |
|
1 |
2 |
3 |
4 |
|||
|
Me [25–75%] |
Me [25–75%] |
Me [25–75%] |
Me [25–75%] |
|||
|
ОХЛ, ммоль/л |
4,58 [3,91–6,05] |
4,35 [3,80–5,13] |
4,99 [4,56–5,61] |
5,07 [4,82–6,82] |
0,352 |
0,007 |
|
TГ, ммоль/л |
0,76 [0,57–0,93] |
0,85 [0,59–1,09] |
1,09 [0,71–1,40] |
1,49 [1,03–2,48] |
0,133 |
0,000 |
|
ХС-ЛПВП, ммоль/л |
1,37 [1,18–1,52] |
1,23 [1,02–1,50] |
1,27 [1,12–1,58] |
1,30 [1,18–1,47] |
0,805 |
0,467 |
|
ХС-ЛПНП, ммоль/л |
2,98 [2,50–3,61] |
2,72 [2,43–3,39] |
3,43 [2,82–3,96] |
3,57 [3,32–4,09] |
0,372 |
0,002 |
|
ХС-неЛВП, ммоль/л |
3,25 [2,70–3,69] |
3,02 [2,59–3,77] |
3,72 [3,19–4,60] |
3,83 [3,64–4,81] |
0,271 |
0,002 |
|
ИА |
2,32 [2,06–2,78] |
2,70 [1,85–3,39] |
3,13 [2,11–3,42] |
3,04 [2,57–3,91] |
0,732 |
0,009 |
Примечание: n – абсолютное число обследованных; Ме – медиана; [IQR = 25 – 75%] – интерквартильный размах, р3,4 – статистическая значимость различий между исследуемыми 3-й и 4-й группами по U-критерию Манна–Уитни, p K-W – статистическая значимость различий между исследуемыми группами по критерию Краскела–Уоллиса.
Наблюдалась тенденция к более высокой частоте гиперинсулинемии у лиц с НАЖБП и ожирением по сравнению с пациентами, имевшими только ожирение (n=0, 0% и n=4, 22,2% соответственно, р3,4 =0,113).
Было установлено не только нарастание средних значений всех параметров нарушений углеводного обмена, но и более высокие значения инсулина крови тенденция к более высокому HOMA-IR в группе с НАЖБП при сравнении с 3-й группой, что согласуется с имеющимися данными о сложной самостоятельной взаимосвязи НАЖБП и инсулинорезистентности, а также о том, что НАЖБП может и предшествовать сахарному диабету [4] (табл. 2).
Таблица 2
Количественная характеристика показателей углеводного обмена и инсулинорезистентности
|
Показатель |
Лица без НАЖБП, АО, ИМТ <25кг/м2 (n = 36) |
Лица без НАЖБП, но с АО или ИМТ ≥25 кг/м2 (n =37) |
Лица без НАЖБП, но с АО и ИМТ ≥25 кг/м2 (n =14) |
Лица с НАЖБП (n =18) |
p3,4 |
pK-W |
|
1 |
2 |
3 |
4 |
|||
|
Me [25–75%] |
Me [25–75%] |
Me [25–75%] |
Me [25–75%] |
|||
|
Глюкоза, ммоль/л |
4,20 [3,90–4,40] |
4,30 [4,05–4,60] |
4,49 [4,10–4,70] |
4,50 [4,20–4,80] |
0,661 |
0,012 |
|
Гликированный гемоглобин, % |
5,20 [4,95–5,65] |
5,40 [5,15–5,65] |
5,50 [4,90–6,00] |
5,90 [5,40–6,00] |
0,215 |
0,018 |
|
Инсулин, мкМЕ/мл |
5,42 [4,27–6,72] |
8,39 [5,12–11,55] |
11,70 [11,20–15,20] |
21,25 [11,00–26,60] |
0,044 |
0,000 |
|
HOMA-IR |
0,99 [0,71–1,18] |
1,57 [1,04–2,38] |
2,30 [2,01–3,48] |
4,32 [2,10–4,98] |
0,063 |
0,000 |
Примечание: n – абсолютное число обследованных; Ме – медиана; [IQR = 25 – 75 %] – интерквартильный размах, р3,4 – статистическая значимость различий между исследуемыми 3-й и 4-й группами по U-критерию Манна–Уитни, p K-W – статистическая значимость различий между исследуемыми группами по критерию Краскела–Уоллиса.
Частота повышения СРБ в 3-й группе и 4-й группе не различалась: n=7, 50,0% и n=12, 66,7% соответственно (р3,4=0,473). Наблюдалось нарастание средних значений СРБ от 1-й к 4-й группе (рk-w=0,000), однако средние значения СРБ в 4-й группе не отличались от 3-й: Ме4группа =4,27 [1,75–7,30] мг/л и Ме3группа =2,86 [1,03–4,71] мг/л, (р3,4=0,235).
Анализ частоты гиперурикемии и средних показателей уровня мочевой кислоты в сравниваемых группах не показал статистически значимых различий (рk-w=0,737).
Наблюдалось нарастание средних значений как САД, так и ДАД от 1-й к 4-й группе (рk-w=0,000). Не выявлено различий между 3-й и 4-й группами в частоте встречаемости повышения АД (n=9, 64,3% и n=11, 61,1% соответственно, р3,4=1,000) и средних значениях показателей САД и ДАД (средние значения САД: Ме3группа=130,50 [121,00–138,00] мм рт. ст. и Ме4группа=128,50 [120,00–140,00] мм рт. ст. р3,4=0,894, средние значения ДАД: Ме3группа=84,50 [79,00–90,00] мм рт. ст. и Ме4группа=85,50 [80,00–91,00] мм рт. ст., р3,4=0,689).
При изучении НУП обращает на себя внимание тот факт, что в группе обследованных с НАЖБП частота повышенных значений НУП составила 16,7% (n=3), в то время как в группе с ИМТ ≥25 кг/м2 с АО, но без НАЖБП (3-я группа) не было установлено случаев повышения уровня НУП (р3,4=0,238). Однако при анализе средних значений НУП представляется интересным отсутствие его нарастания в 4-й группе как по сравнению с 3-й (Ме4гр=50,50 [37,80–80,10] пг/мл и Ме3гр=70,35 [50,10–109,00] пг/мл; р3,4=0,224), так и от 1-й к 4-й (рk-w=0,175).
Для изучения взаимосвязи лабораторно-инструментальных показателей печени с кардиометаболическими факторами риска, НУП, уровнем ВЖ был проведен корреляционный анализ (табл. 3).
Таблица 3
Корреляционный анализ лабораторно-инструментальных показателей печени с кардиометаболическими факторами риска и НУП
|
Показатели печени КМФР |
АЛТ, ед/л |
АСТ, ед/л |
САР, дБ/м |
|||
|
rs |
р |
rs |
р |
rs |
р |
|
|
ОХЛ, ммоль/л |
0,259 |
0,001 |
0,185 |
0,024 |
–0,057 |
0,840 |
|
ТГ, ммоль/л |
0,376 |
0,000 |
0,354 |
0,000 |
0,640 |
0,010 |
|
ХС – ЛПНП, ммоль/л |
0,292 |
0,000 |
0,203 |
0,013 |
–0,059 |
0,835 |
|
ХС – неЛВП, ммоль/л |
0,285 |
0,000 |
0,203 |
0,013 |
0,038 |
0,892 |
|
Индекс атерогенности |
0,260 |
0,001 |
0,189 |
0,021 |
0,282 |
0,309 |
|
Глюкоза, ммоль/л |
0,188 |
0,021 |
0,217 |
0,008 |
0,243 |
0,384 |
|
Инсулин, мкМЕ/л |
0,241 |
0,002 |
0,180 |
0,028 |
0,435 |
0,105 |
|
HOMA - IR |
0,273 |
0,001 |
0,218 |
0,008 |
0,439 |
0,101 |
|
Уровень ВЖ |
0,346 |
0,000 |
0,293 |
0,000 |
0,745 |
0,001 |
|
НУП, пг/мл |
–0,209 |
0,010 |
–0,201 |
0,014 |
–0,550 |
0,034 |
Примечание: rs – коэффициент корреляции Спирмена; p – уровень значимости.
Печеночные трансаминазы имели значимые корреляционные связи со всеми показателями липидного обмена, за исключением ХС – ЛПВП. Обращает на себя внимание наличие прямых корреляционных связей средней силы между АЛТ и ТГ, ХС – ЛПНП, ХС – неЛВП. Не было выявлено связей между лабораторно-инструментальными показателями печени с мочевой кислотой и гликированным гемоглобином. Также наблюдались достоверные связи печеночных трансаминаз с глюкозой крови, инсулином, HOMA-IR и уровнем ВЖ. Особого внимания заслуживает статистически значимая обратная корреляционная связь средней силы НУП с САР, что соответствует современным представлениям об изменениях НУП при кардиометаболических расстройствах [5], а также сильная прямая корреляционная связь САР с уровнем ВЖ.
Заключение. Особенностью нашей работы явилось построение исследования по типу «случай – контроль» с отбором пациентов в группы по наличию ожирения при исключении других кардиометаболических заболеваний. В связи с этим выявленная частота НАЖБП не может быть сопоставима с эпидемиологическими данными. У лиц с НАЖБП в 100% случаев установлены ИМТ≥25кг/м2 и высокая частота АО (88%). При увеличении выраженности ожирения и с наличием НАЖБП выявлено нарастание частоты встречаемости и средних значений большинства атерогенных параметров липидного обмена и интегральных показателей атерогенности липидного профиля. Одновременно увеличивалась частота предиабета, установленная как по тощаковой гликемии, так и по уровню гликированного гемоглобина. Также нарастала выраженность инсулинорезистентности и инсулинемии. Несмотря на отсутствие значимых различий в частоте артериальной гипертензии, средние значения систолического и диастолического артериального давления при НАЖБП были достоверно выше. Кроме того, увеличивались частота и уровень СРБ. Таким образом, наблюдались многочисленные и разносторонние изменения метаболического профиля при НАЖБП. Важно отметить, что при сравнении группы с ожирением и группы лиц с НАЖБП было продемонстрировано отсутствие дополнительных изменений в профиле факторов кардиометаболического риска, за исключением более высоких значений инсулина крови. Кроме того, наблюдалась тенденция к более высокому HOMA-IR и более высокой частоте гиперинсулинемии. Полученные при дискриптивном анализе данные согласуются с результатами корреляционного анализа. Особого внимания заслуживают статистически значимая сильная прямая корреляционная связь САР с уровнем ВЖ и обратная связь средней силы САР с НУП.
Полученные нами данные свидетельствуют о том, что молодые клинически здоровые пациенты, у которых была диагностирована НАЖБП, имеют выраженные кардиометаболические расстройства и могут нуждаться в более детальном изучении показателей кардиометаболического профиля с целью ранней диагностики и профилактики данных нарушений.
Библиографическая ссылка
Асатуллина З.Р., Синеглазова А.В. КАРДИОМЕТАБОЛИЧЕСКИЕ ФАКТОРЫ РИСКА И НАТРИЙУРЕТИЧЕСКИЙ ПЕПТИД ПРИ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ // Современные проблемы науки и образования. 2023. № 6. ;URL: https://science-education.ru/ru/article/view?id=33064 (дата обращения: 01.04.2026).
DOI: https://doi.org/10.17513/spno.33064



