Лечение пациентов с травмой глаза остается актуальной проблемой офтальмологии в связи с тяжелыми клиническими проявлениями и исходами, частой встречаемостью среди лиц трудоспособного возраста, что несет в себе особую социальную значимость. По данным литературы контузия является одним из самых частых механических повреждений глазного яблока и составляет 34-51% среди всех травм органа зрения [1,2]. В условиях отечественной клинической практики широко применяется классификация контузионной травмы, впервые предложенная Г.А. Петропавловской (1975), а в дальнейшем доработанная В.В. Кашниковым (2007). А также классификация травм органа зрения по степени тяжести (Волков В. В., Даниличев В. Ф., Ерюхин И. А., Шиляев В. Г., Шишкин М. М.). Согласно усовершенствованной классификации к контузиям тяжелой степени относится субконъюнктивальный разрыв склеры, который считается одним из наиболее тяжелых тупых повреждений, встречаясь в 4,14%-19,1% среди всех контузий глаза [3]. Сопровождаясь выпадением внутренних оболочек, кровоизлиянием в стекловидное тело и отслойкой сетчатки, более 44% случаев заканчивается субатрофией глазного яблока [3,4]. Основными клиническими проявлениями, характерными для тяжелой контузии и повышающими вероятность неблагоприятного исхода являются повреждения, локализующиеся в заднем отрезке глаза.
Причины неблагоприятных исходов связаны не только с полиморфизмом внутриглазных повреждений и поздними посттравматическими изменениями в глазу, но и с отсутствием единых своевременных подходов к хирургическому лечению контузионной травмы. Ведущее место среди причин неудовлетворительных исходов тяжелых контузий занимает развитие пролиферативной витреоретинопатии (ПВР) в отдаленном посттравматическом периоде [4,5]. При тяжелых контузиях факторы, стимулирующие развитие ПВР сходятся воедино, тем самым ускоряя развитие ПВР. В частности к ним относятся: кровоизлияние в стекловидное тело, разрывы, отслойка сетчатки и хориоидеи, внутриглазное воспаление, множественные оперативные вмешательства, снижение внутриглазного давления. По данным литературы при тяжелой контузионной травме глаза 55-63% случаев сопровождаются наличием гемофтальма [3], в 70-85% развивается отслойка сетчатки [6,7].
Согласно традиционному подходу к лечению контузионной травмы, в случаях субконъюнктивальных разрывов склеры, рекомендуется проведение первичной микрохирургической обработки при поступлении в стационар, которая заключается в ушивании фиброзной оболочки и герметизации глазного яблока. Все последующие хирургические мероприятия, в том числе проведение субтотальной витрэктомии при наличии гемофтальма, в соответствии с отечественными клиническими рекомендациями считаются элементами реконструктивной хирургии и проводятся отсроченно через 7-14 дней после достижения стабильного гемостаза и купирования острой воспалительной реакции после травмы [8]. Однако ранняя хирургия стекловидного тела является эффективным и патогенетически обоснованным методом лечения посттравматического гемофтальма, методом профилактики отслойки сетчатки, направлена на сдерживание ПВР путем устранения стекловидного тела - субстрата для её развития и как следствие является профилактикой субатрофии глазного яблока [9,10]. По данным Д. Коулмана и Д. Фолборна ранняя витрэктомия (до 72 часов) обеспечивает лучший прогноз по восстановлению зрения и профилактике осложнений [11,12]. В исследовании М. Чаухана с соавт. было установлено, что острота зрения постепенно ухудшалась по мере увеличения времени проведения витрэктомии от момента травмы глаза. Ни у одного пациента, где витрэктомия проводилась в день травмы не было выявлено признаков ПВР и не произведено ни одной энуклеации, в то время как у пациентов, у которых были отсроченные и поздние витрэктомии, было наибольшее количество, как энуклеаций, так и образование ПВР (44,4% и 52,0% соответственно) [13]. Ученые, которые проводили исследование, где сравнивали частоту возникновения отслойки сетчатки у пациентов с субконъюнктивальным разрывом склеры и проникающим ранением глазного яблока, выявили, что частота отслоек сетчатки при разрывах составляет 30,4%, а при проникающих ранениях 14,3%, что несомненно подчеркивает высокую вероятность развития данного осложнения после тяжелой контузии [5].
Несмотря на высокую частоту встречаемости и вероятность инвалидизации, тупая травма глаза считается недооцененной среди офтальмологического сообщества и поэтому результаты лечения пациентов могут быть неудовлетворительными [14]. Проведение ранней витрэктомии является достаточно обоснованным при наличии субтотального или тотального гемофтальма, ввиду высокого риска запуска процессов ПВР, отсутствия визуального контроля за состоянием глазного дна и невозможностью диагностики контузионных ретинальных разрывов, ведущих к развитию отслойки сетчатки. Учитывая высокий риск возникновения ПВР при контузиях тяжелой степени, профилактические мероприятия, направленные на предотвращение ее развития являются актуальными, однако методы профилактики в настоящее время являются дискуссионным вопросом офтальмотравматологии.
Цель работы - представить клинический случай результата хирургического лечения тяжелой контузии глаза с применением витрэктомии в ранние сроки.
Материалы и методы исследования
При описании клинического наблюдения использовали первичную медицинскую документацию: амбулаторная карта пациентки N., история болезни данной больной, находившейся на стационарном лечении в офтальмологическом отделении ГАУЗ СО ЦГКБ № 23, заключения осмотров специалистов. Проведено офтальмологическое обследование, включающее визометрию, тонометрию, периметрию, биомикроскопию, УЗ В-сканирование, рентгенографию и КТ орбит.
Результаты исследования и их обсуждение
Пациентка N., 31 год, в результате драки получила удар кулаком по правому глазу, спустя 4 часа после травмы обратилась в приемный покой ГАУЗ СО ЦГКБ № 23, госпитализирована в офтальмологическое отделение с диагнозом “Контузия тяжелой степени: субконъюнктивальный разрыв склеры, гифема, гемофтальм, травматическая отслойка сетчатки, гематома век на правом глазу”.
При осмотре пациентка предъявляла жалобы на отсутствие предметного зрения, болезненность, слезотечение, светобоязнь правого глаза. VOD = pr. l. certae. Внутриглазное давление (ВГД, пальпаторно) – гипотония. Биомикроскопия правого глаза – глазная щель сужена, гематома век без напряжения, положение глазного яблока правильное, движения несколько ограничены во всех направлениях. Имеется субконъюнктивальное кровоизлияние в верхнем квадранте. Роговица прозрачная. Передняя камера глубже, чем на левом глазу, гифема 2 мм. Офтальмоскопия – глубжележащие отделы четко не офтальмоскопируются. На компьютерной томографии: гемофтальм правого глаза. При УЗ В-сканировании выявлены диффузные плавающие и фиксированные помутнения в стекловидном теле – гемофтальм (Рис. 1). Достоверно определить наличие отслойки сетчатки невозможно.
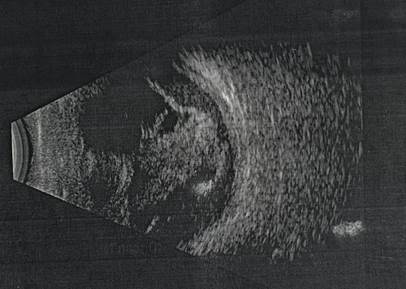
Рис. 1. УЗ В-сканирование в стекловидном теле гемофтальм правого глаза.
Подозрение на отслойку сетчатки правого глаза.
При поступлении в стационар проведена первичная микрохирургическая обработка (ПМХО) субконъюнктивального разрыва склеры классическим методом. Был произведен разрез конъюнктивы на 10-2 часах в 6 мм от лимба в проекции выбухания, после проведения ревизии склеры обнаружен разрыв склеры длиной 7 мм, идущий параллельно лимбу с 11 до 2 часов в 7 мм от лимба. Склеральная рана ушита классическим способом - отдельными узловыми швами 8/0 (Пролен). На конъюнктиву наложен непрерывный шов 8/0 (Викрил). Проведено промывание передней камеры, субконъюнктивально введен ципрофлоксацин + дексаметазон. На второй день после травмы выполнена трехпортовая субтотальная 25G витрэктомия при помощи комбинированной офтальмологической системы: «Constellation Vision System» компании «Alcon Laboratories Inc.». В проекции цилиарного тела (в нижне-наружном, верхне-наружном и верхне-внутреннем квадрантах) были установлены три порта 25 G в 4-х мм от лимба, через которые подключили инфузионную систему, ввели световод и витреотом. Произведено отделение пропитанной кровью задней гиалоидной мембраны. Гемофтальм вместе с остальными отделами стекловидного тела удален по возможности в максимально полном объёме (Рис. 2).
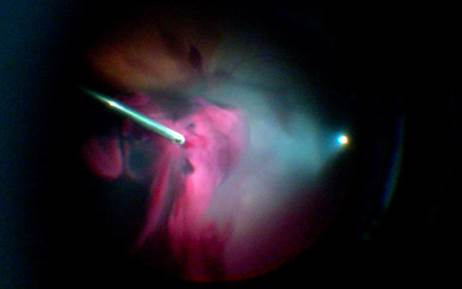
Рис. 2. Интраоперационный вид удаления гемофтальма
Дифференцировалась отслойка сетчатки с отрывом от зубчатой линии с 11 до 2 ч. Для мобилизации сетчатки в витреальную полость вводилось перфторорганическое соединение (ПФОС). Базис стекловидного тела вычищали витреотомом с использованием склерокомпрессии. После замены жидкой среды на воздух через разрыв сетчатки удалялась субретинальная жидкость. Далее выполняли эндолазеркоагуляцию сетчатки по краю разрыва в 2 ряда. Витреальную полость тампонировали силиконовым маслом 5700 сСт. Склеротомии ушивались рассасывающейся нитью 8/0 (Викрил).
В первые сутки после операции отмечено улучшение остроты зрения, нормотонус. Объективно: VOD = 0.08 с +5.0 D = 0.4. OD: конъюнктива - смешанная инъекция, склеротомии адаптированы, швы лежат хорошо, роговица прозрачная, сферичная, передняя камера средней глубины, влага прозрачная, радужка структурная, зрачок 3мм, реакция на свет снижена. Хрусталик прозрачный. В витреальной полости - силиконовое масло. Глазное дно: рефлекс розовый, сетчатка прилежит во всех отделах. Диск зрительного нерва бледно-розовый, контуры четкие. Область макулы без особенностей. На периферии с 11 до 2 ч. разрыв сетчатки, блокированный коагулятами. Пациентке проводилась стандартная противовоспалительная, десенсибилизирующая терапия, которая включала: э/б левофлоксацин 0.3% - 5 р/д, диклофенак 0.1% - 5 р/д, дексаметазон 0.1% - 5 р/д, с/к ципрофлоксацин + дексаметазон, в/в дексаметазон 8 мг. При выписке из стационара острота зрения пациентки: 0.1 с/к + 5.0 D = 0.5 (нормотонус).
Отдаленный послеоперационный период протекал без особенностей. Явки пациентки были назначены через 2 недели, 1 и 3 месяцев. Острота зрения улучшалась постепенно в течение 3 месяцев, достигнув своего максимума (МКОЗ 1.0). По данным литературы восстановление длины наружных сегментов фоторецепторов начинается сразу после прилегания сетчатки и преобладает до 70% к 30-35 дню, затем отмечается слабая динамика [15]. Ввиду стабильного анатомического и функционального результата, отсутствия признаков ПВР было принято решение удалить силиконовое масло через 4 месяца после тампонады. Во время удаления силиконового масла и в процессе госпитализации особенностей в послеоперационном периоде не выявлено. При выписке из стационара острота зрения 1.0. После удаления силиконового масла пациентка наблюдалась в течение 6 месяцев. В течение наблюдаемого периода отмечено стабильное прилегание сетчатки (Рис. 3), острота зрения 1.0.
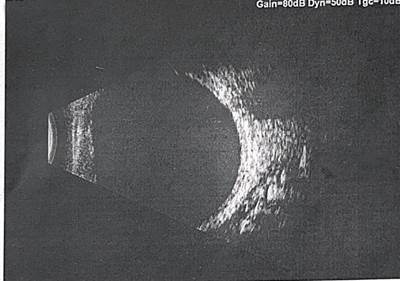
Рис. 3. В-скан (OD) глаза пациентки Б. спустя 6 месяцев после удаления силиконового масла.
Таким образом, представленный клинический случай демонстрирует, что в результате проведения ранней витрэктомии удалось профилактировать развитие ПВР, исключить субатрофию глазного яблока, сохранить зрительные функции, получив стабильный результат остроты зрения 1,0. Изменение остроты зрения в зависимости от времени после проведения ранней витрэктомии отражены в таблице (Табл.).
Динамика изменения зрительной функции после проведения ранней витрэктомии
|
Время контроля |
До витрэктомии |
5-е сутки после операции |
14 дней |
1 мес |
3 мес |
6 мес |
|
Острота зрения |
pr.l.certae |
0.1 с/к + 5.0 =0.5 |
0.1 с/к + 5.0 =0.55 |
0.1 с/к + 5.0 = 0.6 |
0.3 с/к + 5.0 = 1.0 |
1.0 |
Выводы
1. Представленный анатомический и функциональный результат лечения пациентки с тяжелой контузионной травмой, которой была проведена ранняя трехпортовая витрэктомия, свидетельствуют об эффективности данного подхода. Вследствие своевременного лекарственного и раннего хирургического лечения удалось получить благоприятный анатомический и функциональный исход в виде повышения остроты зрения от pr.l.certae до 1.0, полной сохранности глазного яблока, стабильного прилегания сетчатки, отсутствия рецидива кровоизлияния в стекловидное тело.
2. Исходя из патогенеза развития пролиферативной витреоретинопатии, и высокой вероятности ее развития в отдалённом посттравматическом периоде после тяжелых контузионных травм глаза, применение витрэктомии в раннем периоде представляется целесообразным.
Библиографическая ссылка
Субботина С.Н., Шамкин С.С., Степанянц А.Б., Аристова Ю.С. ПРИМЕНЕНИЕ РАННЕЙ ВИТРЭКТОМИИ В ЛЕЧЕНИИ ТЯЖЕЛОЙ КОНТУЗИОННОЙ ТРАВМЫ. КЛИНИЧЕСКИЙ СЛУЧАЙ. // Современные проблемы науки и образования. 2023. № 5. ;URL: https://science-education.ru/ru/article/view?id=32947 (дата обращения: 29.04.2026).
DOI: https://doi.org/10.17513/spno.32947



