Одновременное дегенеративное поражение позвоночника и тазобедренных суставов, впервые описанное С.M. Offierski и I. MacNab в 1983 году и получившее название «hip-spine синдром», является наименее изученной и сложной проблемой в современной ортопедии [1, 2]. Частота встречаемости коксо-вертебрального синдрома, по данным разных авторов, варьирует от 21,9 до 95% среди больных с хирургически значимой патологией опорно-двигательного комплекса [2, 3].
По данным авторов, коксо-вертебральный синдром имеет три клинических сценария. В двух из них первопричиной развития синдрома является поражение тазобедренных суставов, выражающееся в формировании сгибательной или приводящей контрактуры. Развитие поясничного гиперлордоза или сколиотической деформации рассматривается как ответная компенсаторная реакция.
В третьем варианте сочетания, так называемом spine-hip синдроме, первопричиной последующих дегенеративных изменений в тазобедренных суставах является патология позвоночника.
В последнее время все чаще уделяется внимание «синдрому функциональной триады», который рассматривается как единый патобиомеханический процесс [3]. Считается доказанным взаимное влияние патологических процессов, протекающих в тазобедренных суставах, крестцово-подвздошных сочленениях и позвоночнике, что отражается как в клинической картине, так и в патоморфологических и биомеханических нарушениях.
Так, клиническая картина при патологии тазобедренного сустава и позвоночника в значительной мере схожа, и поэтому чрезвычайно важна правильная диагностика причины боли.
Отмечено, что у пациентов, страдающих поясничными болями, уменьшается амплитуда движений в тазобедренном суставе, что в последующем приводит к развитию стойких контрактур в порочном положении конечности, запускающих целый каскад адаптационных механизмов [4–6]. И, наоборот, по мере нарастания контрактуры в порочном положении в тазобедренном суставе возникающий перекос таза вызывает каскад компенсаторных реакций в пояснично-крестцовом отделе позвоночника, а в дальнейшем – и в вышележащих сегментах [7–9].
Основным направлением отечественной и зарубежной литературы, посвященной коксо-вертебральному синдрому, является анализ биомеханических изменений в суставах и позвоночнике в сагиттальной плоскости [9–12]. К сожалению, не менее важному механизму формирования hip-spine синдрома во фронтальной плоскости в настоящее время уделяется незаслуженно мало внимания.
В большинстве случаев научный анализ данной патологии проводится на основе изучения рентгенологических данных, которые лишь иллюстрируют сложившуюся ситуацию и не позволяют провести научно обоснованный анализ механогенеза возникающих наущений. Диагностические возможности клиницистов, ограниченные рамками методов лучевой визуализации скелета, могут быть расширены на основе анализа биомеханических нарушений со стороны опорно-двигательного аппарата.
Моделирование, являясь одним из видов эксперимента, позволяет на основе анализа количественных параметров получить ответы на вопросы, находящиеся за рамками клинических методов обследования, и будет способствовать совершенствованию методов прогнозирования течения деформаций скелета и планирования лечения.
Цель исследования – разработка кинематической параметрической модели, включающей позвоночник и нижние конечности, для анализа биомеханических аспектов механогенеза позвоночно-бедренного синдрома.
Материалы и методы исследования. Использован общепринятый метод описания скелета человека с помощью построения кинематической цепи [11].
Для моделирования позвоночно-бедренного отдела скелета человека использована предложенная нами ранее кинематическая параметрическая модель позвоночника [5, 6, 13, 14], дополненная линейными и угловыми параметрами нижних конечностей. Для их получения проведена рентгоморфометрия нижних конечностей по снимкам, выполненным на рентгеновской установке Dyskovery 656 GE.
Исходные параметры модели, представленных на рисунке 1, рассчитываются по координатам реперных точек, полученных путем рентгеноморфометрии.
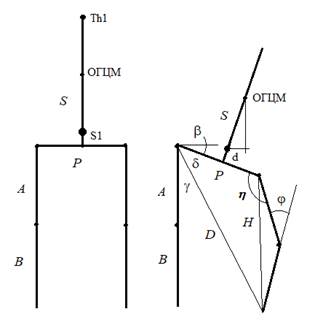
Рис. 1. Кинематическая цепь позвоночно-бедренного сегмента скелета человека и расчетная схема укорочения конечности
Начало системы координат локализуется в середине замыкательной пластинки S1 позвонка,
где:
В – длина бедра;
А – суммарная длина голени и высоты стопы;
P – расстояние между центрами головок бедер (ширина таза);
S – длина позвоночника от Th1до S1.
Изменяя параметры модели, можно создавать и анализировать различные варианты как физиологических, так и патологических состояний.
Рассчитываемые искомые величины:
1. β – угол перекоса таза и наклона оси позвоночника.
2. d – величина смещение проекции ОГЦМ (общий геометрический центр модели)
позвоночника во фронтальной плоскости.
3. х – смещение стопы во фронтальной плоскости.
4. z – величина суммарного укорочения конечности.
5. y – величина перемещение тазобедренного сустава в сагиттальной плоскости.
H, E, D, δ, γ, x¢ – рассчитываемые промежуточные величины.
δ + γ – угол приведения в тазобедренном суставе.
h – угол отведения в тазобедренном суставе.
В целях получения искомых величин разработан математический аппарат для каждого вида укорочения нижней конечности.
Расчет параметров при изменениях длинны сегментов конечности:
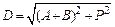 ,
,
H = A + B – z,
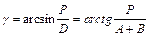 ,
,
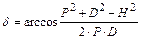 ,
,
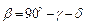 ,
,
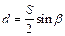 .
.
Расчет параметров при изменении угла в тазобедренном суставе:
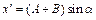 ,
,
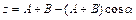 ,
,
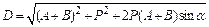 ,
,
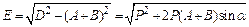 ,
,
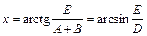 ,
,
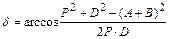 ,
,
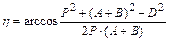 .
.
Расчет параметров при изменении угла в коленном суставе:
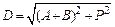 ,
,
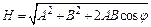 ,
,
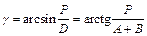 ,
,
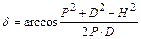 ,
,
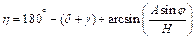 .
.
Расчет параметров при изменении угла ротации в тазобедренном суставе:
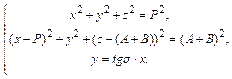
Исключая переменные перепишем систему в виде:
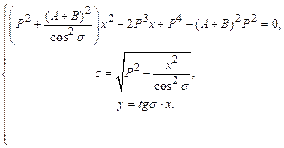
Для нахождения x решается квадратное уравнение, в котором выбираем корень x > 0. Угол b находится по формуле: 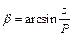 .
.
Проведена серия экспериментов, в которых создавались различные виды укорочения нижней конечности и рассчитывались углы перекоса таза, соотношения сегментов конечности, наклона оси позвоночника и смещение проекции общего центра модели позвоночника (ОГЦМ) на площадь опоры.
Результаты исследования и их обсуждение
Моделирование функциональных состояний
Как показали результаты наших исследований, суммарно возможный угол наклона оси туловища за счет грудного и поясничного отделов позвоночника возможен в пределах 35°, что соответствует клиническим наблюдениям (рис. 2).

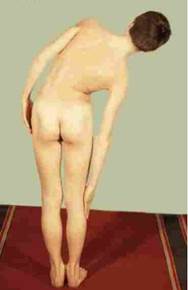
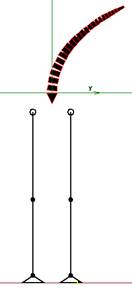
Рис. 2. Физиологический наклон туловища во фронтальной плоскости за счет грудного и поясничного отделов позвоночника
При этом таз сохраняет горизонтальное положение, а положение проекции ОГЦМ максимально смещается к границе площади опоры на 134,0 мм. При большей гибкости позвоночника проекция ОЦМ выходит за границы площади опоры, и для сохранения ортостатического положения тела человека требуется горизонтальное смещение туловища путем одновременного отклонения оси нижних конечностей от вертикали до 20,0° за счет тазобедренных и голеностопных суставов. Это дает перемещение проекции ОГЦМ до 110,0 мм и восстанавливает положение проекции ОГЦМ в границах площади опоры, не вызывая перекоса таза.
Дальнейший видимый наклон туловища происходит за счет отведения нижней конечности, что создает ее проекционное укорочение, перекос таза и усиление наклона оси позвоночника. При этом проекция ОГЦМ остается в границах увеличенной площади опоры (рис. 3).
Наблюдаемая в клинической практике поза «Стояние на одной ноге», возникающая как пагубная привычка или с целью разгрузки противоположной конечности из-за болевого синдрома, не может считаться физиологически целесообразной, поскольку она требует сохранения проекции ОГЦМ в границах одной стопы и обеспечивается симметричным и разнонаправленным угловым перемещением на 7,0° в тазобедренных и голеностопных суставах. При полном выключении свободной конечности из опоры дополнительно возникает перекос таза на 5°, что усиливает приведение опорной конечности до 13,0° (рис. 4).
Для проверки этого факта встаньте левым боком к столу так, чтобы его столешница упиралась в область большого вертела, а стопы располагались на ширине плеч. В этом положении попытка поднять правую ногу приводит к падению тела, поскольку исключена возможность перемещения проекции ОГЦМ при уменьшении площади опоры. Сохранение ортостатического положения в этой ситуации обеспечивается боковым наклоном оси туловища за счет сегментов позвоночника на *°, что обеспечивает положение проекции ОГЦМ в границах опоры на одну стопу.

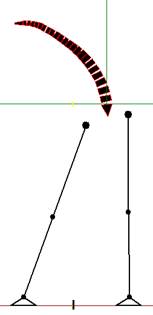
Рис. 3. Наклон туловища во фронтальной плоскости с подключением тазобедренных суставов
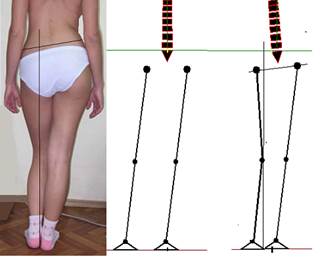
Рис. 4. Поза «Стояние на одной ноге»
При наклоне туловища в сторону опорной конечности за счет сегментов позвоночника нарушается горизонтальное положение надплечий, и для его нормализации должно возникнуть противоискривление в вышерасположенных сегментах позвоночника. Таким путем формируется сколиотическая деформация позвоночника.
Положение таза в этой позиции поддерживается усиленным напряжением пельвио-трохантерных мышц, что увеличивает сдавливающие усилия на суставные поверхности опорной конечности, а при их слабости возникает дополнительный перекос таза, проявляющийся в виде симптома Тренделенбурга. Таким образом, это состояние следует рассматривать как паталогическое, поскольку длительное его существование способствует более быстрому формированию дегенеративных изменений как в самом тазобедренном суставе, так и в сегментах позвоночника.
Анализ полученных результатов моделирования функциональных ситуаций позволяет убедиться в адекватности разработанной модели и использовать ее для анализа различных паталогических состояний опорно-двигательного аппарата человека.
Моделирование патологических состояний
Патологические состояния, вызывающие перекос таза и изменение положения проекции ОЦМ, обусловлены различными видами укорочения конечности.
Анатомическое укорочение
Проведение 150 экспериментов позволило выявить закономерности изменения ряда параметров в зависимости от степени анатомического укорочения нижней конечности (табл. 1, рис. 5).
Таблица 1
Изменение параметров модели при анатомическом укорочении нижней конечности
|
Параметр |
Анатомическое укорочение |
||||
|
Нет |
10 мм |
50 мм |
100 мм |
150 мм |
|
|
Угол перекоса таза |
0,0° |
2,9° |
14,5° |
30,0° |
50,0° |
|
Приведение здоровой конечности |
0,0° |
2,9° |
14,5° |
30,0° |
50,0° |
|
Отведение укороченной конечности |
0,0° |
2,9° |
14,5° |
30,0° |
50,0° |
|
Наклон оси туловища |
0,0° |
2,9° |
14,5° |
30,0° |
50,0° |
|
Смещение проекции ОГЦМ |
0,0 мм |
15,0 мм |
61,5 мм |
175,0 мм |
267,0 мм |
При указанных антропометрических данных минимальное укорочение нижней конечности (на 10,0 мм) сопровождается перекосом таза и наклоном оси туловища на 2,9°, смещением проекции ОГЦМ на 15,0 мм. При ходьбе такое укорочение не определяется визуально как хромота и не вызывает дискомфорта при опоре на обе стопы.
Максимально допустимое анатомическое укорочение, при котором сохраняется возможность опоры на обе конечности за счет перекоса таза, составляет 100,0 мм и определяется физиологическими возможностями приведения бедра на 30,0°. Перемещение проекции ОЦМ при таком перекосе таза составляет 175,0 мм и требует компенсаторной реакции для сохранения ортостатического положения тела. Еще большая величина анатомического укорочения без участия компенсаторных механизмов исключает возможность опоры на обе конечности, и для сохранения и передвижения требуются средства дополнительной опоры.
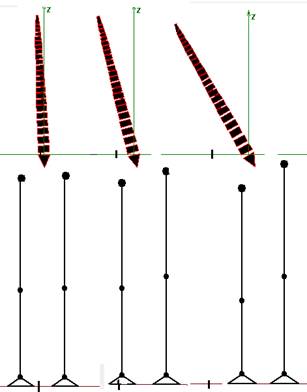
Рис. 5. Изменение параметров модели при нарастании анатомического укорочения
При анатомическом укорочении конечности изменения взаимоотношений суставных поверхностей вертлужной впадины и головки бедра определяются величиной угла перекоса таза и возникают в обоих тазобедренных суставах в зеркальном отражении. Изменения положения стопы относительно голени не возникают.
При увеличении линейных параметров модели требуется пропорциональное увеличение величины анатомического укорочения для получения исходного значения угла перекоса таза. Другими словами, по мере роста пациента абсолютное значение укорочения конечности возрастает, но при этом величина угла перекоса таза не изменяется.
Проекционное укорочение
Создание проекционного укорочения нижней конечности возможно при наличии:
1) отводящей, приводящей или сгибательной контрактуры в тазобедренном суставе;
2) отклонения оси нижней конечности во фронтальной или сагиттальной плоскости за счет коленного сустава.
Проведено 150 экспериментов по моделированию различных вариантов проекционного укорочения нижней конечности.
Изменение параметров модели при деформации в тазобедренном суставе представлено в таблице 2.
Таблица 2
Изменение параметров модели при деформации в тазобедренном суставе
|
Параметр |
Угол деформации |
||||
|
1° |
5° |
10° |
15° |
20° |
|
|
Функциональное укорочение |
0,1 мм |
3,0 мм |
13,0 мм |
30,6 мм |
54,6 мм |
|
Угол перекоса таза |
0,03° |
0,7° |
2,3° |
4,4° |
6,8° |
|
Приведение опорного бедра |
0,03° |
0,7° |
2,3° |
4,4° |
6,8° |
|
Отведение свободного бедра |
1,0 |
5,0 |
10,0° |
15,0° |
20,0° |
|
Наклон оси туловища |
0,03° |
0,7° |
2,3° |
4,4° |
6,8° |
|
Смещение проекции ОГЦМ |
0,2 мм |
4,4 мм |
14,1 мм |
26,8 мм |
41,5 мм |
Отведение нижней конечности в тазобедренном суставе на 1,0° приводит к проекционному укорочению конечности на 0,1 мм и перекосу таза на 0,04°, что в клинической практике неуловимо и не является значимым для развития патологии.
Отведение всей нижней конечности в тазобедренном суставе на 10° создает более выраженное проекционное укорочение конечности на 15,0 мм, перекос таза на 2,3° и перемещение проекции ОГЦМ на 14,0 мм.
Максимально возможный угол отведения (сгибания) бедра при опоре на обе конечности лимитирован физиологическими возможностями приведения бедра на противоположной стороне (30°) и составляет 58,0°, что вызывает перемещение стопы на 620,0 мм, перекос таза на 30,0° и перемещение проекции ОГЦМ на 178,0 мм без выхода ее за границы площади опоры. Такая ситуация в клинической практике маловероятна.
Взаимоотношение суставных поверхностей вертлужной впадины и головки бедра при функциональном укорочении за счет тазобедренного сустава на опорной стороне определяется величиной перекоса таза, а на стороне поражения – величиной задаваемого углового взаимоотношения бедра и таза. Изменение положения стопы относительно голени соответствует величине задаваемого угла в тазобедренном суставе.
Изменения параметров модели при деформации в коленном суставе представлены в таблице 3.
Как показывают расчеты, отклонение оси голени от оси бедра на 1,0° приводит к незначительному проекционному укорочению конечности на 0,4 мм и перекосу таза на 0,01°.
Выявляемое клиническими методами отклонение оси нижней конечности за счет отклонения голени в коленном суставе на 10,0° приводит к проекционному укорочению конечности на 3,5 мм, перекосу таза на 1,0° и к перемещению проекции ОГЦМ на 6,0 мм. При данной патологии угловое соотношение бедра и таза в деформированной конечности значительно отличается от такового в опорной конечности.
Таблица 3
Изменение параметров модели при деформации в коленном суставе
|
Параметры |
Угол деформации |
||||
|
1° |
5° |
10° |
15° |
20° |
|
|
Функциональное укорочение |
0,1 мм |
0,9 мм |
3,5 мм |
7,7 мм |
23,6 мм |
|
Угол перекоса таза |
0,01° |
0,3° |
0,9° |
2,2° |
3,9° |
|
Приведение опорного бедра |
0,01° |
0,3° |
0,9° |
2,2° |
3,9° |
|
Отклонение свободного бедра |
0,5° |
2,8° |
6,1° |
9,9° |
14,0° |
|
Наклон оси туловища |
0,01° |
0,3° |
0,9° |
2,2° |
3,9° |
|
Смещение проекции ОГЦМ |
0,06 мм |
1,5 мм |
6,0 мм |
13,5 мм |
23,7 мм |
Максимально возможный угол сгибания в коленном суставе без утраты опоры на обе конечности составляет 54,0°, что приводит к укорочению конечности на 98,1 мм, перекосу таза на 30,0° и перемещению проекции ОГЦМ на 172,0 мм.
Для создания перекоса таза, аналогичного при анатомическом укорочении в 10,0 мм, необходимо изменение угла в тазобедренном суставе на 11,0° или в коленном суставе на 17,0°. Эти параметры могут быть выявлены различными методами клинического обследования.
Взаимоотношение суставных поверхностей вертлужной впадины и головки бедра при функциональном укорочении за счет коленного сустава на опорной стороне определяется величиной перекоса таза, а на стороне поражения – суммированием угла перекоса таза и величины дополнительного угла, необходимого для создания опоры на обе конечности.
Проведенные эксперименты выявили, что по мере линейного нарастания величины проекционного укорочения конечности изменение величины перекоса таза и смещения ОГЦМ носит параболический характер. Ротационное перемещение туловища вокруг головки бедра опорной конечности величиной 40,0° способно создать перекос таза в новой плоскости на 2,9°.
Компенсаторные механизмы
При наличии функционального укорочения нижней конечности перекос таза является первой ответной реакцией, направленной на сохранение двухопорного ортостатического положения тела человека.
Последующие компенсаторные реакции определены их целями:
1) нормализация положения проекции ОГЦМ позвоночника;
2) нормализация положения надплечий и линии взора во фронтальной плоскости.
Обе эти цели могут быть достигнуты либо путем содружественного или изолированного изменения угловых взаимоотношений между сегментами нижних конечностей во фронтальной плоскости, либо за счет изменения профиля позвоночника во фронтальной или сагиттальной плоскости.
Независимо от вида укорочения механизмы компенсаторных реакций однотипны. В первую очередь реализуются функциональные возможности суставов непораженной конечности, а во вторую, при их недостаточности – и сегментов позвоночника.
Компенсаторный механизм, направленный на увеличение площади опоры, усиливает перекос таза и усугубляет нарушенное взаимоотношение суставных поверхностей бедра и таза.
Синхронное отклонение в обоих тазобедренных и голеностопных суставах ограничено их функциональными возможностями в пределах 30,0° и обеспечивает горизонтальное перемещение ОГЦМ на 420,0 мм. Как показали расчеты, при анатомическом укорочении конечности использование этого механизма усиливает нарушение соотношения суставных поверхностей бедра и таза и поэтому не может рассматриваться как рациональный компенсаторный механизм.
Компенсаторная реакция в виде изменения взаимоотношения бедра и голени во фронтальной плоскости не может быть реализована по физиологическим параметрам.
Весьма незначительное (2,9°) уменьшение перекоса таза может быть достигнуто за счет выраженной (40,0°) ротации таза в горизонтальной плоскости вокруг головки бедра пораженной конечности, что с позиций физиологии мало приемлемо.
При нарушении ориентации линии взора во фронтальной плоскости в нормализации ее положения дополнительно принимает участие шейный отдел позвоночника посредством формирования дуги искривления.
Практическое использование модели можно продемонстрировать на конкретном примере. Рассмотрим проекционное укорочение, обусловленное сгибательной контрактурой в левом тазобедренном суставе величиной 30,0° и приводящей контрактурой величиной 5,0°. Для сохранения опоры на обе конечности требуется наклона таза и всего позвоночника вперед и влево. Механизм нормализации положения ОГЦМ в сагиттальной плоскости реализуется в виде увеличения центрального угла дуги поясничного отдела позвоночника на 15,0° (с 25,0° до 40,0°), а во фронтальной плоскости – путем формирования поясничной дуги с величиной центрального угла 10,0°. Для ликвидации возникающего при этом перекоса надплечий формируется противодуга на протяжении от Th1 до Th12 позвонков, с величиной центрального угла 6,3° (рис. 6).
Таким образом, включение компенсаторных реакций, направленных в первую очередь на нормализацию положения проекции ОГЦМ, не обеспечивает нормализацию положения таза и надплечий и создает новую патологическую ситуацию опорно-двигательного аппарата, которая способствует раннему проявлению дегенеративных изменений в позвоночнике и суставах нижней конечности.
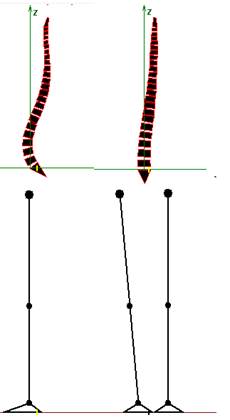
Рис. 6. Компенсаторные реакции при моделировании сгибательно-приводящей контрактуры в тазобедренном суставе
Выводы
1. Разработанная модель адекватно отражает биомеханические нарушения опорного скелета человека, а полученные данные согласуются с аналогичными данными, полученными другими методами.
2. Перекос таза при опоре на обе конечности без укорочения одной из них возможен за счет поворота таза в горизонтальной плоскости вокруг головки бедра.
3. Наиболее выраженные биомеханические нарушения возникают при анатомическом укорочении нижней конечности.
4. По мере роста ребенка необходим контроль эффективности компенсации укорочения нижней конечности за счет подкладывания под пятку (размещения в обуви) специального вкладыша – коска.
5. Одной из главных целей оперативного лечения пояснично-бедренного синдрома является устранение перекоса таза.
6. Компенсаторные механизмы не обеспечивают нормализацию биомеханических нарушений при возникновении функционального укорочения нижней конечности.
7. В план обследования пациента необходимо включать фотограммометрию для определения сдвига и перекоса таза и стабилометрию для определения положения проекции общего центра массы на площадь опоры.
Библиографическая ссылка
Пелеганчук А.В., Гладков А.В., Комиссаров В.В., Шершевер А.С., Мушкачев Е.А. МАТЕМАТИЧЕСКОЕ МОДЕЛИРОВАНИЕ БЕДРЕННО-ПОЗВОНОЧНОГО СИНДРОМА // Современные проблемы науки и образования. 2023. № 4. ;URL: https://science-education.ru/ru/article/view?id=32844 (дата обращения: 20.05.2026).
DOI: https://doi.org/10.17513/spno.32844



