Ишемическая болезнь сердца (ИБС), наряду с артериальной гипертензией, является наиболее часто встречающимся сердечно-сосудистым заболеванием, которое приводит к снижению продолжительности и качества жизни и является одной из ведущих причин глобальной смертности и заболеваемости в мире. Для лечения ИБС в настоящее время широко применяются инвазивные методы реваскуляризации - чрескожное коронарное вмешательство (ЧКВ) и коронарное шунтирование (КШ) [1; 2]. Они играют значительную роль в решении основных задач при лечении ИБС: улучшить прогноз, качество жизни пациента, предотвратить возникновение инфаркта миокарда (ИМ) и внезапную смерть, увеличить продолжительность жизни.
После реваскуляризации в связи со снижением аэробной емкости легких, уровня физической активности и качества жизни требуется направление пациентов на кардиореабилитационные программы. При этом учитывают возможность наличия у пациентов разнообразных «синдромокомплексов»: кардиального, постстернотомического, респираторного, гемореологического с нарушением микроциркуляции, психопатологического, гиподинамического, метаболического и постфлебэктомического [3]. Качественное восстановление здоровья, трудоспособность, физическая работоспособность, предотвращение инвалидности во многом зависят от уровня организации восстановительного лечения прооперированных больных. В этом значимую роль играют применение современных технологий восстановительной медицины в сочетании с необходимыми медикаментозными средствами.
В Российской Федерации реабилитация кардиологических больных проводится на основании Федерального закона, клинических рекомендаций, Приказа Министерства здравоохранения РФ от 31 июля 2020 г. N 788н [4; 5].
Одним из принципов кардиологической реабилитации является этапность: стационарный, ранний стационарный реабилитационный этап, амбулаторно-поликлинический [6; 7].
Во многих медицинских источниках описываются исследования, доказывающие эффективность второго этапа медицинской кардиореабилитации. Научная новизна данного исследования заключается в том, что в исследовании сделана попытка оценить эффективность второго этапа (ранний стационарный) физической реабилитации после кардиохирургических вмешательств. Данный этап проводился в полном объеме, включая объективные (САД, ДАД, ЧСС) и субъективные параметры (шкала Борга, шкала ВАШ).
В данном исследовании сделана попытка оценить эффективность второго этапа (ранний стационарный) физической реабилитации после кардиохирургических вмешательств.
Цель исследования - анализ эффективности ранней стационарной медицинской реабилитации больных ИБС, перенесших реваскуляризацию коронарных артерий.
Материал и методы исследования
Исследование проводилось в ЧУЗ МСЧ «Астраханьгазпром». С 2009 года клиника является одним из первых в Астраханской области мультидисциплинарных центров реабилитации со стационарным и диспансерно-поликлиническим отделениями.
В исследование включены 30 больных ИБС, в возрасте от 48 до 86 лет (средний возраст составил 65,03±6,9 года), из них 9 (30%) женщин, 21 (70%) мужчина, перенесших ЧКВ и КШ (17 и 13 соответственно) и проходивших медицинскую реабилитацию на клинической базе Астраханского ГМУ – в кардиологическом отделении ЧУЗ МСЧ «Астраханьгазпром» в январе-марте 2023 г. На медицинскую реабилитацию больные переводились из ФЦ ССХ г. Астрахань на 12-14-й день после проведения реваскуляризации.
Анализ клинической характеристики больных ИБС, включенных в исследование, показал, что все больные перенесли ИМ; ХСН ФК III-IV по NYHA имели соответственно 20% и 67% больных; желудочковые (пароксизмальная тахикардия, экстрасистолия) и наджелудочковые (фибрилляция предсердий, экстрасистолия) аритмии - соответственно 13% и 23%. Структура сопутствующих заболеваний представлена следующим образом: дислипидемии (73%), артериальная гипертензия (63%), сахарный диабет 2 типа (33%), хронический пиелонефрит (10%), хроническая обструктивная болезнь легких (7%), хронический холецистит (7%), хронический панкреатит (3%).
В исследовании использовались шкалы: визуально-аналоговая шкала (ВАШ, или шкала боли) - шкала объективизации интенсивности боли; шкала субъективной оценки физической нагрузки (шкала Борга: от 6 до 20 баллов, при умножении балла Борга на 10 полученное значение приблизительно соответствует частоте сердечных сокращений для соответствующего уровня активности); тест шестиминутной ходьбы (ТШХ); шкала тревоги и депрессии HADS; шкала реабилитационной маршрутизации (ШРМ).
Статистический анализ осуществляли с применением программы Statistica 7.0. (тест Шапиро-Уилка, T-критерий Стьюдента, T-критерий Уилкоксона). Критический уровень значимости при проверке статистических гипотез в исследовании принимали равным р≤0,05. Данные представляли в виде среднего и его стандартного отклонения (М±SD).
Результаты исследования и их обсуждение
На первом этапе исследования проведена оценка эффективности медицинской реабилитации путем анализа результатов объективных данных. Результаты систолического артериального давления (САД) до медицинской реабилитации (САД1) составили от 100 до 180 мм рт. ст. (среднее давление составило 129,1±16,9 мм рт. ст.), после медицинской реабилитации (САД2) - от 100 до 130 мм рт. ст. (среднее давление составило 122,1 ±7,3 мм рт. ст.) Медицинская реабилитация достоверно улучшила показатели САД (Т-критерий Уилкоксона – 96. Критическое значение Т-критерия Уилкоксона составляет – 110, p <0,05).
Результаты диастолического артериального давления (ДАД) до медицинской реабилитации (ДАД1) составили от 60 до 160 мм рт. ст. (среднее давление составило 79,5±10,3 мм рт. ст.), после медицинской реабилитации (ДАД2) - от 60 до 85 мм рт. ст. (среднее давление составило 78,7±6,6 мм рт. ст.). Медицинская реабилитация улучшила показатели ДАД, однако различия недостоверны.
Частота сердечных сокращений (ЧСС) до медицинской реабилитации (ЧСС1) составила от 54 до 98 ударов в минуту (среднее значение ЧСС составило 76,7±9,9 удара в минуту), после медицинской реабилитации (ЧСС2) - от 58 до 89 ударов в минуту (среднее значение ЧСС составило 69,3±7,7 удара в минуту). Медицинская реабилитация достоверно улучшила показатели ЧСС (Т-критерий Уилкоксона равен – 102,5. Критическое значение Т-критерия Уилкоксона составляет – 151, p <0,05).
Далее авторы вели поиск наиболее информативных показателей, имеющих наибольшую связь с эффективностью реабилитационных мероприятий на втором этапе. Результаты ТШХ до медицинской реабилитации (ТШХ1) составили от 50 до 290 метров (среднее значение ТШХ составило 149,3±41,7 удара в минуту), после медицинской реабилитации (ТШХ2) - от 110 до 570 метров (среднее значение ТШХ составило 370±101,4 удара в минуту) (рис. 1).
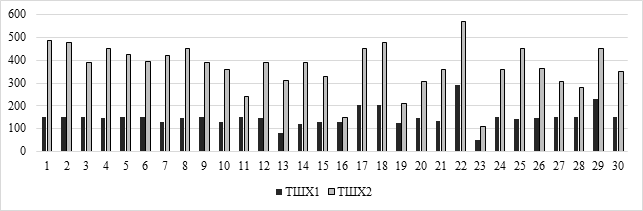
Рис. 1. Результаты динамики теста 6-минутной ходьбы до (ТШХ1) и после (ТШХ2) медицинской реабилитации (n=30)
Медицинская реабилитация улучшила показатели ТШХ (Т-критерий Уилкоксона равен – 0. Критическое значение Т-критерия Уилкоксона составляет – 137, p <0,05).
Показатели тревоги по шкале HADS до медицинской реабилитации (Т1) составили от 5 до 6 баллов (средний балл составил 5,2±0,4 балла), после медицинской реабилитации (Т2) - от 4 до 6 баллов (средний балл составил 4,4±0,5 балла) (рис. 2).
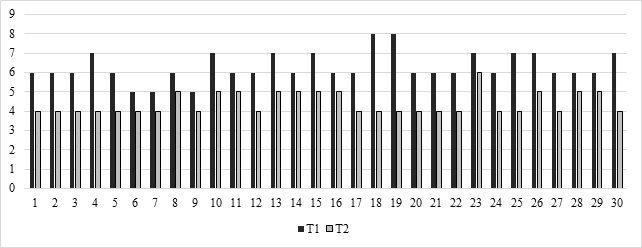
Рис. 2. Результаты динамики оценки тревоги по шкале HADS до (Т1) и после (Т2) медицинской реабилитации (n=30)
Медицинская реабилитация способствовала достоверному снижению показателей тревоги по шкале HADS (Т-критерий Уилкоксона равен – 15. Критическое значение Т-критерия Уилкоксона составляет – 151, p <0,05).
Результаты оценки депрессии по шкале HADS до медицинской реабилитации (Д1) составили от 5 до 9 баллов (средний балл составил 6,8±0,8 балла), после медицинской реабилитации (Д2) - от 5 до 8 баллов (средний балл составил 6,3±0,7 балла) (рис. 3).
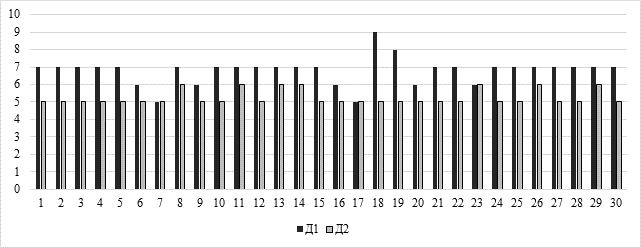
Рис. 3. Результаты динамики оценки депрессии по шкале HADS до (Д1) и после (Д2) медицинской реабилитации (n=30)
Медицинская реабилитация достоверно уменьшила показатели депрессии по шкале HADS (Т-критерий Уилкоксона равен – 42. Критическое значение Т-критерия Уилкоксона составляет – 151, p <0,05).
Результаты субъективной оценки физической нагрузки по шкале Борга (ШБ) до медицинской реабилитации (ШБ 1) составили от 10 до 20 баллов (средний балл составил 16,2±2,0 балла), после медицинской реабилитации (ШБ 2) составили от 6 до 15 баллов (средний балл составил 11,03±1,9 балла) (рис. 4).
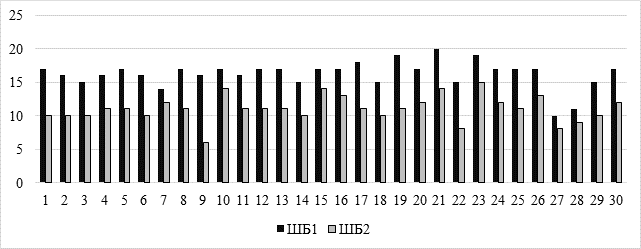
Рис. 4. Результаты динамики по шкале Борга до (ШБ1) и после (ШБ2) медицинской реабилитации (n=30)
Медицинская реабилитация достоверно улучшила показатели ШБ (Т-критерий Уилкоксона равен – 0. Критическое значение Т-критерия Уилкоксона составляет – 137, p <0,05).
Результаты интенсивности боли по визуально-аналоговой шкале (ВАШ) до медицинской реабилитации (ВАШ 1) составили от 0 до 8 баллов (средний балл составил 1,9±2,8 балла), после медицинской реабилитации (ВАШ 2) - от 0 до 2 баллов (средний балл составил 0,4±0,6 балла). Медицинская реабилитация способствует достоверному снижению интенсивности боли и улучшила показатели по ВАШ (Т-критерий Уилкоксона равен – 55,5. Критическое значение Т-критерия Уилкоксона составляет – 151, p <0,05).
Для определения индивидуальной маршрутизации пациента при реализации мероприятий по медицинской реабилитации, включая этап медицинской реабилитации и группу медицинской организации, применяется шкала реабилитационной маршрутизации (ШРМ). Результаты ШРМ до начала реабилитации (ШРМ 1) составили от 4 до 5 баллов (средний балл - 4,9±0,3 балла), в день выписки (ШРМ 2) - от 0 до 3 баллов (средний балл - 1,6±0,7 балла) (рис. 5).
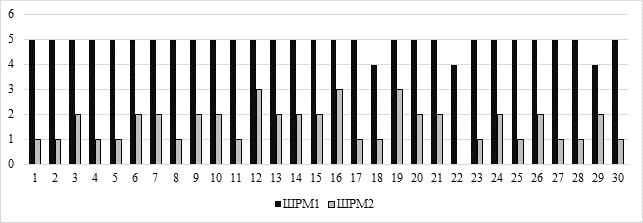
Рис. 5. Результаты динамики шкалы реабилитационной маршрутизации до (ШРМ1) и после (ШРМ2) медицинской реабилитации (n=30)
Медицинская реабилитация достоверно улучшила показатели ШРМ (Т-критерий Уилкоксона равен – 15. Критическое значение Т-критерия Уилкоксона составляет – 151, p <0,05). Пациент, в отношении которого успешно проведены мероприятия по медицинской реабилитации на первом и (или) втором этапах и имеющий значения ШРМ 2-3 балла, как в нашем исследовании, направляется на третий этап медицинской реабилитации.
Выводы
1. Ранняя стационарная медицинская реабилитация достоверно улучшила показатели САД, ЧСС, ТШХ, показатели тревоги и депрессии по шкале HADS, улучшила показатели интенсивности боли по визуально-аналоговой шкале (ВАШ), по шкале реабилитационной маршрутизации, суммарно адекватно отражающие динамику функционального состояния организма пациента, что позволит пациентам продолжить реабилитацию на третьем амбулаторно-поликлиническом этапе.
2. Ранний стационарный этап медицинской реабилитации больных ИБС, перенесших реваскуляризацию коронарных артерий, является эффективным, дает возможность значительно снизить потери трудоспособности и улучшить качество жизни пациента.
Библиографическая ссылка
Чернова Д.С., Васильева В.Е., Дьякова О.Н., Курьянова Л.В., Сомова Е.И., Шварц Р.Н. ЭФФЕКТИВНОСТЬ РАННЕГО СТАЦИОНАРНОГО ЭТАПА РЕАБИЛИТАЦИИ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА ПОСЛЕ РЕВАСКУЛЯРИЗАЦИИ КОРОНАРНЫХ АРТЕРИЙ // Современные проблемы науки и образования. 2023. № 4. ;URL: https://science-education.ru/ru/article/view?id=32824 (дата обращения: 21.05.2026).
DOI: https://doi.org/10.17513/spno.32824



