Частота встречаемости родового повреждения плечевого сплетения, по данным различных авторов, составляет от 0,38 до 5,1 на 1000 новорожденных. В 70-90% случаев отмечаются легкие повреждения, которые спонтанно восстанавливаются в течение 2-3 месяцев после рождения [1]. При отсутствии восстановления нервов у этих пациентов в процессе роста формируются вторичные деформации плечевого пояса и верхней конечности. Изменения со стороны плечевого сустава выявляются уже в возрасте 3-5 месяцев. В дальнейшем формируются вторичные костные деформации, к которым относятся: ретроверзия гленоида, задний подвывих или вывих головки плеча, деформация ключицы, акромиона [1; 2]. Эти деформации подробно рассмотрены в отечественной и зарубежной литературе, тогда как деформация клювовидного отростка лопатки (КОЛ) у пациентов с последствиями родового повреждения плечевого сплетения описана недостаточно [1-3].
Цель исследования ‒ уточнить особенности пространственной ориентации КОЛ и их клиническое значение у пациентов с последствиями родовой травмы плечевого сплетения.
Материалы и методы исследования. В работе представлен анализ результатов обследования 42 пациентов с последствиями односторонней родовой травмы плечевого сплетения, которым ранее не проводилось ортопедическое лечение. Возраст пациентов составил от 8 до 16 лет (средний возраст 10,4 года). Мальчиков было 23, девочек 19. Критерием диагностики повреждения плечевого сплетения являлось электрофизиологическое обследование. Протяженность поражения плечевого сплетения оценивали по шкале Narakas [4] (табл. 1).
Таблица 1
Шкала Narakas (1987)
|
Степень |
Протяженность повреждения корешков, формирующих плечевое сплетение |
Количество пациентов, N=42 |
|
1 |
С5-С6 |
0 |
|
2 |
С5-С7 |
24 |
|
3 |
С5-Th1 |
18 |
|
4 |
С5-Th1 и синдром Горнера |
0 |
С5-С8 ‒ спинномозговые корешки шейного отдела спинного мозга, Th1 ‒ спинномозговой корешок грудного отдела спинного мозга.
Методы исследования: клинический (сбор жалоб, анамнеза, проведение стандартного ортопедического осмотра), рентгенологический (мультипланарная компьютерная томография (КТ) плечевых суставов с 3D-костной реконструкцией).
По данным КТ измерялась длина КОЛ, угол наклона КОЛ в горизонтальной, сагиттальной и фронтальной плоскостях на стороне поврежденного и неповрежденного плечевых сплетений по методике, описанной D.N. Bhatia и соавт. [5]. На реконструированных аксиальных КТ-сканах измерялось расстояние от верхушки КОЛ до проксимального эпифиза плечевой кости, наличие и синостозирование зоны роста между верхней частью гленоида и основанием клювовидного отростка, измерялась версия гленоида, длина КОЛ. Оценивали версию гленоида - наклон суставной поверхности гленоида относительно продольной оси лопатки в горизонтальной плоскости, а также состояние зоны роста между верхней частью гленоида и основанием клювовидного отростка. В норме гленоид находится в ретроверсии относительно плоскости лопатки (в среднем от 1° до 7°, но может варьировать от 9,5° антеверсии до 10° ретроверсии) [1]. Возрастная норма синостозирования зоны роста между верхней частью гленоида и основанием клювовидного отростка взята из литературных источников [6, с. 279].
Показатели углов наклона клювовидного отростка лопатки в трех плоскостях, а также величина расстояния от верхушки клювовидного отростка до проксимального эпифиза плечевой кости у детей в литературе отсутствуют. При статистическом анализе сравнивали данные, полученные при измерениях на КТ плечевого сустава на стороне поврежденного плечевого сплетения с данными, полученными при измерениях на КТ плечевого сустава на стороне неповрежденного плечевого сплетения.
Статистическую оценку полученных данных осуществляли с помощью пакета SPSS Statistics17.0. Корреляционный анализ проводили с помощью коэффициента ранговой корреляции Спирмена. Данные корреляционного анализа интерпретировали следующим образом: r > 0,7 ‒ сильная корреляционная связь, р = 0,7–0,3 ‒ умеренная корреляционная связь, р < 0,3 ‒ слабая корреляционная связь. Статистически значимым считали уровень вероятности ошибки первого рода менее 5% (p < 0,05).
Результаты исследования и их обсуждение. КОЛ является важным анатомическим ориентиром при планировании доступов к плечевому суставу [7, с. 87]. Название «клювовидный» происходит - от греческого korax и oides, что означает «в форме ворона». Вполне вероятно, что описавшие данную структуру анатомы считали, что клювовидный отросток был похож на ворона, сидящего на плече, который наклонился вперед или, возможно, напоминал по форме клюв ворона [6, с. 256].
Изменение положения КОЛ в пространстве у пациентов с последствиями интранатальной травмы плечевого сплетения обусловлено дисбалансом мышц, прикрепляющихся к КОЛ [2; 8].
Таблица 2
Углы наклона КОЛ в трех плоскостях на стороне поврежденного и неповрежденного плечевого сплетения
|
Плоскость |
На стороне неповрежденного плечевого сплетения |
На стороне поврежденного плечевого сплетения Narakas II |
На стороне поврежденного плечевого сплетения Narakas III |
|
Сагиттальная |
125 +24 |
94+15 |
89+16 |
|
Фронтальная |
132 +13 |
85 +14 |
92+13 |
|
Горизонтальная |
141+22 |
89+11 |
84+12 |
Значение угла наклона КОЛ во фронтальной и горизонтальной плоскостях было статистически значимо меньше на стороне поврежденного плечевого сплетения, чем на стороне неповрежденного (Р <0,001), а также статистически значимо меньше в сагиттальной плоскости (Р <0,05) у всех пациентов, включенных в данную работу (табл. 2). У пациентов с Narakas II по сравнению с пациентами с Narakas III отмечалось уменьшение угла наклона КОЛ во фронтальной плоскости, а у больных с тотальным повреждением - уменьшение угла наклона КОЛ в горизонтальной плоскости, однако выявленные отличия не были статистически значимыми. Особенности пространственного положения КОЛ у пациентов с последствиями интранатальной травмы плечевого сплетения, по мнению авторов статьи, обусловлены разными источниками иннервации мышц, прикрепляющихся к КОЛ. Источником иннервации малой грудной мышцы является латеральный грудной нерв, отходящий от нижнего ствола плечевого сплетения, который остается сохранным у пациентов с Narakas II. Клювовидно-плечевая мышца и двуглавая мышца плеча иннервируются мышечно-кожным нервом, источником которого является верхний ствол плечевого сплетения [7, с. 12]. При повреждении верхнего ствола происходит нарушение иннервации вышеуказанных мышц. Изменение пространственной ориентации КОЛ в этом случае зависит от направления тяги малой грудной мышцы (малая грудная мышца тянет лопатку вперед, вниз и внутрь) [7, с. 12]. При тотальном повреждении плечевого сплетения изменение ориентации КОЛ в пространстве зависит от степени повреждения плечевого сплетения и, следовательно, выраженности денервации и укорочения мышц, прикрепляющихся к КОЛ.
F. Soldado и S.H. Kozin предположили, что причиной деформации клювовидного отростка лопатки у детей с последствием интранатальной травмы плечевого сплетения является «повреждение» биполярной зоны роста, расположенной между верхней частью гленоида и основанием клювовидного отростка [8]. Повреждение зоны роста и преждевременная частичная ее оссификация могут быть обусловлены избыточной нагрузкой на указанные костные структуры. C помощью метода конечных элементов было показано, что в участках хрящевой ткани, подвергающихся периодическому воздействию сдвиговых напряжений, отмечается ускорение темпов оссификации, что способствует развитию изолированного дополнительного центра окостенения внутри хрящевой массы (физарного хряща), то есть на фоне избыточной нагрузки происходят преждевременное закрытие зоны роста и формирование деформации клювовидного отростка [6, с. 276].
Однако лишь у 5 (11,9%) больных в возрасте от 7 до 10 лет из представленной серии наблюдений отмечалось преждевременное синостозирование медиальной части основания КОЛ и верхней части гленоида на стороне поврежденного плечевого сплетения (рис. 1) и отсутствие синостозирования на неповрежденной стороне, тогда как у остальных пациентов данные изменения не наблюдались. По данным литературы, начало синостозирования основания КОЛ и верхней части гленоида отмечается в возрасте 11-16 лет. Полное синостозирование указанных структур происходит в возрасте 15-22 лет у юношей, 12-17 лет у девушек [6, с. 279].
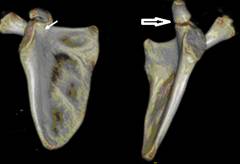
Рис. 1. КТ лопаток с 3D костной реконструкцией пациента Л. 9 лет. Синостозирование медиальной части основания КОЛ и верхней части гленоида левой лопатки (указано тонкой белой стрелкой), отсутствие синостозирования в этой же зоне справа (указано двойной толстой белой стрелкой)
F. Soldado и S.H. Kozin полагают, что преждевременное синостозирование медиальной части основания КОЛ и верхней части гленоида на стороне поврежденного плечевого сплетения приводит к избыточной ретроверзии гленоида и является причиной изменения пространственного положения клювовидного отростка [8]. Согласно анализу представленных данных, корреляции между значениями версии гленоида и значениями углов наклона КОЛ в трех плоскостях у пациентов с последствием родовой травмы плечевого сплетения отсутствуют.
По наблюдениям авторов статьи, у пациентов в возрасте двух-трех лет уже отмечается изменение ориентации КОЛ в пространстве на стороне поражения (рис. 2). (Данные пациенты не вошли в анализируемый материал.)
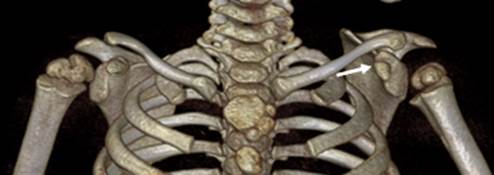
Рис. 2. КT грудной клетки и плечевых суставов пациента в 3D костной реконструкции пациента А. 2 лет. Изменение пространственной ориентации клювовидного отростка лопатки (указано стрелкой)
Авторы статьи считают, что изменение ориентации КОЛ в пространстве происходит в период оссификации КОЛ. При рождении КОЛ не оссифицирован. Первичный центр оссификации выявляется в возрасте 3-4 месяцев, в течение последующих двух лет расширяется, и к двум годам формируется биполярная зона роста, расположенная между верхней частью гленоида и основанием клювовидного отростка [6, с. 276]. Формирование наклона КОЛ в трех плоскостях в период оссификации также подтверждается тем, что на стороне неповреждённого плечевого сплетения значения углов наклона КОЛ у пациентов разного возраста, включенных в данное исследование, находились в пределах референсных значений углов наклона КОЛ у взрослых [5].
Не было выявлено статистически значимых различий длины КОЛ на стороне поврежденного плечевого сплетения и контралатеральной стороне в представленной серии пациентов (табл. 3).
Таблица 3
Длина КОЛ у пациентов в возрасте от 8 до 16 лет
|
Возраст, лет
|
Количество больных, N=42 |
Длина клювовидного отростка на стороне поврежденного сплетения |
Длина клювовидного отростка на стороне неповрежденного сплетения |
Статистическая значимость различий |
|
8–9 |
10 |
3,4 ± 0.27 |
3,3 ± 0,24 |
p>0,05 |
|
10-11 |
9 |
3,8 ± 0,15 |
3,8 ± 0,22 |
p>0,05 |
|
11-12 |
11 |
3,9 ± 0,21 |
4.0 ± 0.27 |
p>0,05 |
|
13-14 |
14 |
4,32 ± 0,36 |
4,34 ± 0,32 |
p>0,05 |
|
15-16 |
8 |
4,35 ± 0,29 |
4,33 ± 0,33 |
p>0,05 |
Это опровергает данные других авторов о том, что на стороне поврежденного плечевого сплетения отмечается удлинение клювовидного отростка. Вероятно, это может объясняться интраоперационной визуализацией верхушки КОЛ ниже уровня зоны роста проксимального эпифиза плечевой кости у некоторых пациентов [2; 8], а также тем, что измерения длины КОЛ проводились на переднезадних рентгенограммах плечевых суставов. Изменение пространственной ориентации КОЛ (вследствие большего наклона в горизонтальной и фронтальной плоскости) и наложения рентгеновской тени вертикальной и горизонтальной части КОЛ, вероятно, приводили к выводу об удлинении КОЛ на стороне поврежденного плечевого сплетения.
В литературе описаны различия длины КОЛ у пациентов разных этнотерриториальных групп [9; 10], однако в связи с недостаточным количеством пациентов для статистически достоверных результатов авторами данной статьи не учитывались этнические различия.
На аксиальных КТ-сканах плечевого сустава расстояние между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости на стороне неповрежденного плечевого сплетения составляло 14,7±4,2 мм. Расстояние между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости на стороне поврежденного плечевого сплетения у 38 пациентов составляло 12,8±8,4. В 4 (9,5%) случаях верхушка КОЛ располагалась вентральнее плоскости малого бугорка. Большой разброс значений данного параметра на стороне поврежденного плечевого сплетения, по мнению авторов статьи, обусловлен следующими причинами:
1) уменьшением расстояния между малым бугорком проксимального эпифиза плечевой кости и верхушкой КОЛ на стороне поврежденного плечевого сплетения по сравнению с данными таких же измерений на стороне неповрежденного плечевого сплетения в связи с изменением углов наклона КОЛ в трех плоскостях и медиализацией верхушки КОЛ (уменьшение данного расстояния отмечалось у 17 (40,5%) пациентов в возрасте от 8 до 16 лет);
2) увеличением расстояния между малым бугорком проксимального эпифиза плечевой кости и верхушкой КОЛ по сравнению с данными таких же измерений на стороне неповрежденного плечевого сплетения, которое отмечалось у 8 (19,1%) пациентов в возрасте от 8 до 12 лет. Увеличение данного расстояния обусловлено замедлением оссификации малого бугорка проксимального эпифиза плечевой кости [6, с. 294].
Не было выявлено корреляций между протяженностью поражения плечевого сплетения и увеличением или уменьшением расстояния между малым бугорком проксимального эпифиза плечевой кости и верхушкой КОЛ.
При исследовании амплитуды движений в плечевом суставе было выявлено, что при уменьшении расстояния между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости менее 9 мм на реконструированных горизонтальных КТ-сканах у этих больных выявлялось ограничение сгибания в плечевом суставе от 35 до 80 градусов (в среднем 55 градусов). Оценивалось сгибание в плечевом суставе без таких вспомогательных движений, как боковой наклон позвоночника.
Ограничение амплитуды сгибания плечевого сустава отмечалось у 17 (40%) пациентов (средний возраст 12 (8-16) лет). Причиной ограничения сгибания в плечевом суставе у данных пациентов явилось расположение верхушки КОЛ в плоскости движения плечевого сустава, т.е. при сгибании плеча возникал костный конфликт между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости.
Костный конфликт между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости - субкоракоидный импинджмент-синдром - может являться одной из причин боли в передней части плеча и ограничения сгибания в плечевом суставе вследствие сдавления сухожилий мышц, прикрепляющихся к вершине КОЛ между клювовидным отростком и малым бугорком проксимального эпифиза плечевой кости [9], которое может привести в некоторых случаях к разрыву сухожилия подлопаточной мышцы [11]. В отличие от взрослых, боль в переднем отделе плеча у детей с последствиями интранатальной травмы плечевого сплетения отмечается крайне редко [1]. В представленной серии пациентов болевой синдром отмечался у 3 из 17 пациентов (17,6%), у которых отмечалось уменьшение расстояния между вершиной КОЛ и малым бугорком проксимального эпифиза плечевой кости.
Кроме изменения пространственной ориентации КОЛ, одним из факторов, влияющим на развитие субкоракоидного импинджмент-синдрома, является отводящая и внутриротационная контрактура [12; 13], которая развивается у большинства пациентов с Narakas II и III [1; 3].
Отводяще-внутриротационная контрактура плеча приводит к тому, что в покое у пациентов с последствиями родовой травмы плечевого сплетения лопатка находится в положении протракции и ротации кверху [14]. Начало сгибания плеча при вышеуказанном положении лопатки приводит к нарушению плечелопаточного ритма - нарушению синхронного движения проксимального эпифиза плечевой кости и суставной впадины лопатки, что в свою очередь также ограничивает амплитуду сгибания плечевого сустава у данных пациентов.
По данным Dugarte A.J. и соавт., увеличение внутренней ротации плеча приводит к уменьшению расстояния между проксимальным эпифизом плечевой кости и верхушкой КОЛ [12]. Нами была выявлена обратная умеренная корреляционная связь (r= - 0,412,р= 0,028) между величиной внутриротационной контрактуры плечевого сустава и величиной ограничения амплитуды сгибания в плечевом суставе у пациентов, у которых отмечалось уменьшение расстояния между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости.
При отведении плеча, по данным Hatta T. и соавт., отмечается уменьшение расстояния между проксимальным эпифизом плечевой кости и верхушкой КОЛ [13]. Была выявлена обратная умеренная корреляционная связь (r= - 0,371,р= 0,021) между величиной отводящей контрактуры плечевого сустава и величиной ограничения амплитуды сгибания в плечевом суставе у пациентов, у которых отмечалось уменьшение расстояния между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости.
Заключение. У пациентов с последствиями односторонней родовой травмы плечевого сплетения и распространенностью повреждения Narakas II и III отмечается изменение пространственной ориентации КОЛ, приводящее к уменьшению расстояния между верхушкой КОЛ и малым бугорком проксимального эпифиза плечевой кости, обусловливающее ограничение амплитуды сгибания в плечевом суставе. Это необходимо учитывать при планировании хирургических вмешательств на плечевом суставе у пациентов с данной патологией.
Библиографическая ссылка
Ходоровская А.М., Агранович О.Е., Савина М.В., Мельченко Е.В., Звозиль А.В. ДЕФОРМАЦИЯ КЛЮВОВИДНОГО ОТРОСТКА У ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ОДНОСТОРОННЕЙ РОДОВОЙ ТРАВМЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ // Современные проблемы науки и образования. 2023. № 3. ;URL: https://science-education.ru/ru/article/view?id=32689 (дата обращения: 19.05.2026).
DOI: https://doi.org/10.17513/spno.32689



