Многочисленные крупные когортные исследования неоднократно подтвердили значимый независимый вклад повышения холестерина липопротеинов низкой плотности (ХС-ЛПНП) в развитие и прогрессирование ишемической болезни сердца (ИБС) [1; 2]. В связи с этим рекомендации по медикаментозной профилактике и терапии атеросклероза и ИБС ориентированы на достижение целевых значений именно этого параметра липидного профиля [3; 4]. Однако достижение целевых уровней ХС-ЛПНП не всегда предотвращает возникновение сердечно-сосудистых катастроф [5; 6]. Существенную роль в этом может играть так называемый резидуальный, то есть остаточный риск сердечно-сосудистых осложнений и смерти, обусловленный наличием нового пула факторов риска, составляющих домен кардиометаболического риска (абдоминальное и висцеральное ожирение, предиабет и диабет, дислипидемические нарушения и др.) [5; 6]. Изменения липидного профиля, характеризующие повышение кардиометаболического риска, включают наличие гипертриглицеридемии (ГТГ) и снижение холестерина липопротеинов высокой плотности (ХС-ЛПВП), а также повышение концентрации хиломикронов и небольших плотных частиц холестерина липопротеинов низкой плотности, увеличение холестерина липопротеинов очень низкой плотности [7-9]. Для клинической практики наиболее значимо изучение изменений ТГ и ХС-ЛПВП. Тем более, что их роль в сердечно-сосудистой заболеваемости и смертности была неоднократно доказана. Несмотря на то что место ТГ в атерогенезе активно изучается [10; 11], эпидемиологические исследования выявили значительную связь между ГТГ и риском ИБС [11]. Независимый вклад снижения ХС-ЛПВП в увеличение риска развития несмертельных инфарктов миокарда, смерти от ИБС, инсультов также был доказан в больших обсервационных когортных исследованиях [12]. Тем не менее актуальным на сегодняшний день является изучение параметров липидного профиля у лиц молодого возраста без ИБС на разных стадиях кардиометаболического риска с целью разработки дифференцированных подходов к ведению пациентов на ранних этапах первичной кардиоваскулярной профилактики.
Цель исследования. Провести анализ липидных параметров и выявить особенности липидного профиля у пациентов молодого возраста на разных стадиях кардиометаболического риска.
Материалы и методы исследования
Исследование проведено на клинической базе кафедры поликлинической терапии и общей врачебной практики в КДЦ Авиастроительного района г. Казани. Дизайн соответствовал сплошному поперечному исследованию по типу «случай-контроль» с набором пациентов в группы по факту наличия конституционального ожирения.
Обследовано 185 пациентов, включая 90 мужчин (48,6%) и 95 женщин (51,4%) в возрасте Ме = 36,1 [32,6-39,2] года.
Пациенты молодого возраста (25-44 лет) включались в исследование при наличии информированного согласия. Не включались в исследование лица с психическими заболеваниями, затрудняющие контакт; имеющие верифицированные кардиометаболические заболевания (сахарный диабет, ИБС, хроническую сердечную недостаточность, фибрилляцию предсердий); с антифосфолипидным синдромом, аутоиммунными заболеваниями; онкопатологией; заболеваниями или состояниями в стадии декомпенсации функции; острыми инфекционными заболеваниями; заболеваниями и состояниями, являющимися вторичной причиной ожирения; беременностью и лактирующие. Исследование одобрено локальным этическим комитетом ФГБОУ ВО «Казанский ГМУ» Минздрава России (протокол № 6 от 22.06.2021 г.).
Проведен развернутый осмотр пациентов с анализом жалоб, анамнеза, медицинской документации, антропометрией. Лабораторное обследование включало исследования, направленные на изучение показателей липидного обмена (общий холестерин, триглицериды (ТГ), холестерин липопротеинов высокой плотности (ХС-ЛПВП), холестерин липопротеинов низкой плотности (ХС-ЛПНП)), углеводного обмена (глюкоза плазмы натощак (ГПН), пероральный глюкозотолерантный тест, гликированный гемоглобин).
Уровень триглицеридов (ТГ) в сыворотке изучен энзиматическим колориметрическим методом (GPO/PAP) с глицерол-фосфат-оксидазой и 4-aminophenazone, тест-системой Beckmann Coulter (Ирландия), общий холестерин (ОХС) плазмы – колометрическим ферментативным методом, тест системой Beckmann Coulter (Ирландия), ХС-ЛПВП – гомогенным энзиматическим колориметрическим методом, тест-системой Beckmann Coulter (Япония), ХС-ЛПНП – прямым энзиматическим методом и тест-системой Beckmann Coulter (Япония), на биохимическом анализаторе AU480 (Beckman Coulter, США). Результаты трактовались согласно клиническим рекомендациям [3].
У всех пациентов рассчитан холестерин липопротеинов невысокой плотности (ХС-неЛВП), как разница между уровнем ОХС и значением ХС-ЛПВП. Повышенным уровнем считалось значение более 3,4 ммоль/л. Рассчитан индекс атерогенности (ИА) по формуле академика А.Н. Климова. Референсные значения ИА составили ≤ 3,0 Ед.
Оценены факторы КМР: абдоминальное ожирение (АО), повышенное артериальное давление (АД) или прием антигипертензивной терапии; снижение ХС-ЛПВП или прием гиполипидемической терапии; гипертриглицеридемия или прием гиполипидемической терапии; предиабет (нарушенная гликемия натощак (НГН) или нарушенная толерантность к глюкозе (НТГ)). И далее по их наличию, согласно шкале Cardiometabolic Disease Staging (CMDS) [13; 14], пациенты разделены на группы: CMDS 0 (n = 37; 20%) – отсутствие перечисленных факторов КМР (метаболически здоровые); CMDS 1 (низкий КМР) (n = 69; 37,3%) – один или два фактора КМР, кроме предиабета; CMDS 2 (средний КМР) (n = 58; 31,3%) – наличие одного состояния (более трех факторов риска или НГН или НТГ); CMDS 3 (высокий КМР) (n = 21; 11,4%) – наличие более двух состояний (более трех факторов КМР, НГН, НТГ). Мужчины и женщины распределились в группах равномерно (p = 0,309 – 0,631).
Для статистической обработки использована программа SPSS Statistics 23. Количественные показатели представлены в виде медианы и интерквартильного размаха – Ме [25%;75%]. Качественные показатели описаны в виде абсолютных чисел и процентов. Для анализа применялись U-критерий Манна - Уитни, критерий Краскела - Уоллиса, критерии χ2 Пирсона и Фишера. Проведен непараметрический корреляционный анализ по Спирмену. Различия между группами считались статистически значимыми при уровне значимости < 0,05.
Результаты исследования и их обсуждение
Наиболее частым нарушением липидного обмена у лиц молодого возраста явилось повышение ХС-ЛПНП (59,2%). Чуть меньше половины (43,5%) имели гиперхолестеринемию (ГХС). В четверти случаев (25,7%) выявлено снижение ХС-ЛПВП (↓ ХС-ЛПВП). Гипертриглицеридемия (ГТГ) диагностирована у 18,9% обследованных. Расчетные показатели липидного профиля для всей когорты составили: Ме ОХС = 4,89 [4,17-5,52] ммоль/л, Ме ХС-ЛПНП = 3,21 [2,57-3,71] ммоль/л, Ме ХС-ЛПВП = 1,29 [1,10-1,53] ммоль/л, Ме TГ = 0,95 [0,67-1,49] ммоль/л, Ме ХС-неЛВП = 3,51 [2,85-4,22] ммоль/л.
Согласно критериям, лица, относящиеся к CMDS 0, не имели классификационных факторов кардиометаболического риска, включая ГТГ и снижение ХС-ЛПВП. Тем не менее липидный профиль лиц этой группы характеризовался высокой частотой повышения ХС-ЛПНП, которая была диагностирована практически у каждого второго обследованного. Реже, в четверти случаев при CMDS 0 установлена ГХС (рис. 1).
Стоит отметить, что частота повышения ХС-ЛПНП оставалась сопоставимой при CMDS 0, CMDS 1, CMDS 2 (р = 0,438-0,812). В то же время при CMDS 3 этот вид дислипидемии был самым частым, и его частота была значительно выше, чем при CMDS 1 и CMDS 2 (р = 0,015, р = 0,025 соответственно).
Статистически значимая разница в частоте ГХС установлена только между CMDS 0 и CMDS 2, CMDS 3 (р = 0,013, р = 0,031 соответственно). При этом в группе с CMDS 3 ГХС встречалась реже других нарушений липидного обмена.
Несмотря на исходное отсутствие ГТГ и снижения ХС-ЛПВП при CMDS 0, на последующих стадиях кардиометаболического риска отмечается прямое неуклонное нарастание частоты их встречаемости (от CMDS 1 к CMDS 3 для ГТГ р = 0,001-0,000 и для снижения ХС-ЛПВП р = 0,000-0,005).
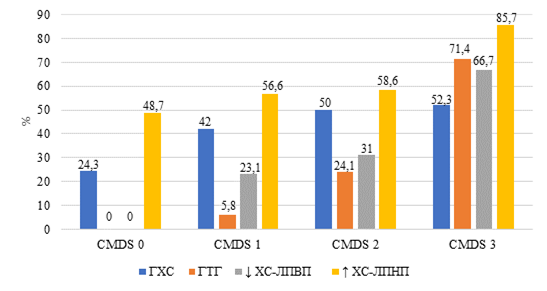
Рис. 1. Частота нарушений липидного обмена при разных стадиях CMDS в молодом возрасте. Примечание: * - р ˂ 0,05 при сравнении с группами CMDS 0, CMDS 1, CMDS 2
Для интегральной оценки атерогенности липидного профиля на разных стадиях CMDS мы провели анализ частоты повышения ХС-неЛВП > 3,4 ммоль/л и индекса атерогенности > 3. Как видно на рисунке 2, частота встречаемости обоих интегральных показателей атерогенности нарастала одновременно с увеличением кардиометаболического риска. Статистически значимые различия при сравнении частоты нарушений показателя при сравнении группы CMDS 3 с CMDS 0, CMDS 1 и CMDS 2 установлены только для индекса атерогенности (p = 0,000, p = 0,000, p = 0,002 соответственно).
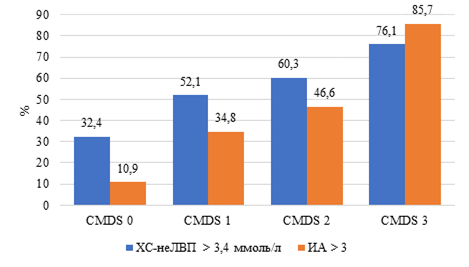
Рис. 2. Частота повышения интегральных показателей атерогенности липидного профиля при разных стадиях CMDS в молодом возрасте. Примечание: * - р ˂ 0,05 при сравнении с группами CMDS 0, CMDS 1, CMDS 2
Статистически значимых различий в частоте повышения ХС-неЛВП при CMDS 3 и CMDS 2 не получено (p = 0,193). В то же время с CMDS 0 и CMDS 1 выявлена статистически значимая разница (p = 0,05 и p = 0,001 соответственно).
Количественные значения ХС-неЛВП и индекса атерогенности увеличивались по мере увеличения стадии CMDS (pK-W = 0,000 и pK-W = 0,000 соответственно) и были выше у лиц с CMDS 3 (Ме = 3,92 [3,32-4,67] ммоль/л и Ме = 3,76 [3,02-4,68] Ед соответственно) при сравнении с данными при CMDS 0 (Ме = 3,0 [2,45-3,55] ммоль/л, p = 0,000 и Ме = 2,12 [1,73-2,51] Ед, p = 0,000 соответственно), CMDS 1 (Ме = 3,49 [2,68-4,14] ммоль/л, p = 0,006 и Ме = 2,71 [2,08-3,30] Ед, p = 0,000 соответственно) и CMDS 2 (Ме = 3,75 [2,88-4,82] ммоль/л, p = 0,246 и Ме = 2,9 [2,41-3,78] Ед, p = 0,007 соответственно), рисунок 3.
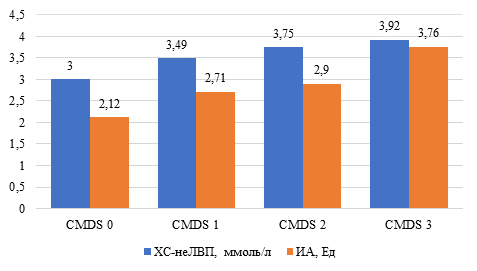
Рис. 3. Медианы интегральных показателей атерогенности липидного профиля на разных стадиях CMDS в молодом возрасте
Анализ частоты сочетаний различных нарушений липидного обмена (ГХС, ГТГ, ↓ ХС-ЛПВП, ↑ ХС-ЛПНП) во всей массе обследованных (рис. 4) показал, что у каждого третьего установлены одновременно минимум два нарушения липидного обмена. Практически каждый пятый имел три или четыре атерогенных изменения липидного профиля одновременно.
Сопоставление частоты сочетаний нарушений липидного обмена (НЛО) на разных стадиях CMDS (табл. 1) продемонстрировало явное нарастание множественных изменений липидного профиля с увеличением кардиометаболического риска. Фактически каждый пациент при CMDS 3 имел хотя бы одно нарушение липидного обмена. Одновременное наличие четырех нарушений липидного обмена (ГХС, ГТГ, ↓ ХС-ЛПВП, ↑ ХС-ЛПНП) диагностировано у каждого пятого пациента из группы CMDS 3 и было чаще, чем в группе CMDS 2. У лиц, относящихся к CMDS 1 и CMDS 0, такого сочетания не установлено.
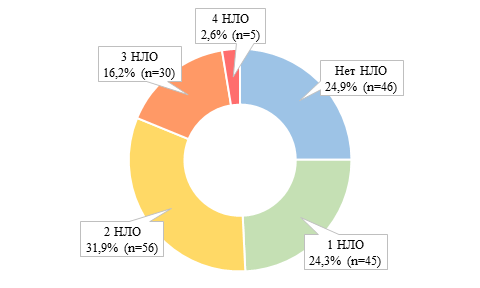
Рис. 4. Характеристика липидного профиля по сочетанию нарушений липидного обмена в общей когорте. Примечание: НЛО – нарушение липидного обмена
Выявлено также увеличение частоты сочетаний трех видов нарушений липидного обмена от CMDS 1 к CMDS 3 (р = 0,000). При CMDS 0 четыре из десяти пациентов не имели дислипидемии, чаще наблюдалось одно нарушение липидного обмена (таблица).
Характеристика липидного профиля по сочетанию нарушений липидного обмена на разных стадиях CMDS в молодом возрасте
|
Количество дислипидемий |
CMDS 0 (n = 37) |
CMDS 1 (n = 69) |
CMDS 2 (n = 58) |
CMDS 3 (n = 21) |
p1,4 |
p2,4 |
p3,4 |
|
1 |
2 |
3 |
4 |
||||
|
n (%) |
n (%) |
n (%) |
n (%) |
||||
|
Нет НЛО |
15 (40,5) |
17 (24,6) |
14 (24,1) |
0 (0) |
0,001 |
0,012 |
0,013 |
|
Одно любое НЛО |
13 (35,1) |
20 (28,9) |
12 (20,6) |
0 (0) |
0,002 |
0,005 |
0,024 |
|
Два любых НЛО |
9 (24,3) |
27 (39,1) |
14 (24,1) |
9 (42,8) |
0,143 |
0,760 |
0,106 |
|
Три любых НЛО |
0 (0) |
5 (7,2) |
17 (29,3) |
8 (38,1) |
0,000 |
0,000 |
0,458 |
|
Четыре любых НЛО |
0 (0) |
0 (0) |
1 (1,7) |
4 (19,0) |
0,006 |
0,000 |
0,003 |
Примечание: n – число лиц, соответствующих критерию; % – частота выявления критерия; р1,4 – показатель статистической значимости между CMDS 0 и CMDS 3; р2,4 – показатель статистической значимости между CMDS 1 и CMDS 3; р3,4 – показатель статистической значимости между CMDS 2 и CMDS 3.
Заключение
Результаты нашего исследования демонстрируют неоднородность липидного профиля в массе относительно здоровых молодых людей. Являясь «пулом» проведения первичной профилактики, этот контингент также требует дифференцированного подхода к ее проведению с учетом имеющихся факторов риска и связанных с ними нарушений липидного обмена.
Относящиеся к группе наиболее высокого кардиометаболического риска, CMDS 3, пациенты, помимо других классификационных критериев этой стадии – факторов кардиометаболического риска (повышенное АД, абдоминальное ожирение, предиабет), имели два и более нарушения липидного обмена, наиболее высокие уровни интегральных индексов атерогенности. Высокая частота дислипидемий наблюдалась также при CMDS 2, а средние значения ХС-неЛВП не отличались от такового при CMDS 3.
Эти выводы свидетельствуют о том, что молодые люди с повышенным артериальным давлением, абдоминальным ожирением и предиабетом в различных сочетаниях нуждаются в более детальном изучении липидного профиля с целью его всесторонней полноценной коррекции. Тем более, что частота повышения холестерина как в общей когорте, так и при CMDS 3 была ниже всех остальных нарушений липидного обмена (ГТГ, ↓ ХС-ЛПВП, ↑ ХС-ЛПНП). Соответственно существует реальный риск пропустить атерогенную дислипидемию у молодых лиц с уже повышенным за счет других факторов кардиометаболическим риском. Таким образом, наши результаты свидетельствуют в пользу необходимости комплексного подхода к оценке и коррекции нарушений липидного обмена. Это, наряду с модификацией остальных кардиометаболических факторов риска, позволит максимально уменьшить вероятность развития серьезных сердечно-сосудистых заболеваний и сахарного диабета 2 типа.
Ограничения исследования
Несмотря на строгие критерии невключения, наше исследование было одномоментным без проспективного наблюдения. В связи с чем термин «риск» мы используем исключительно в контексте применения классификации CMDS, позволяющей оценивать риск будущих осложнений и смерти.
Библиографическая ссылка
Синеглазова А.В., Фахрутдинова А.Ш., Парве С.Д., Нуриева А.Р., Мустафина Г.Р. ДИСЛИПИДЕМИЧЕСКИЙ ПРОФИЛЬ, КАК ВАЖНАЯ ДОМИНАНТА КАРДИОМЕТАБОЛИЧЕСКОГО РИСКА В МОЛОДОМ ВОЗРАСТЕ // Современные проблемы науки и образования. 2023. № 2. ;URL: https://science-education.ru/ru/article/view?id=32546 (дата обращения: 25.05.2026).
DOI: https://doi.org/10.17513/spno.32546



