Остеоартрит (ОА) коленного сустава может развиться как результат длительно существующей деформации оси нижней конечности. Деформации в области коленного сустава приводят к статическому растяжению боковых, а в тяжелых случаях – и крестообразных связок, что способствует развитию его нестабильности. А также деформации свыше 10º вызывают пластические трансформации суставного хряща, потерю костной массы дистального отдела бедренной кости, проксимального отдела большеберцовой кости и наряду с недостаточностью связочного аппарата являются важным фактором, способствующим прогрессированию дегенеративно-дистрофических изменений в суставе [1].
Расхождение угла конвергенции суставных линий более 2о обусловливает перегрузку одного из мыщелков бедренной или большеберцовой костей в зависимости от вида и степени деформации (синдром гиперпрессии). При вальгусной деформации наблюдается гиперпрессия латерального отдела, при варусной деформации – медиального [2]. В случае сочетания выраженного гонартроза с деформацией оси нижних конечностей, когда требуется проведение тотального эндопротезирования, восстановление нормальной конгруэнтности суставных поверхностей и механической оси нижней конечности благоприятно сказывается на установке компонентов эндопротеза коленного сустава [1].
Деформация считается внесуставной, если она расположена проксимальнее надмыщелков бедра или дистальнее шейки малоберцовой кости [3].
Функционально сохранные коллатеральные связки коленного сустава являются необходимым условием при выполнении тотального эндопротезирования коленного сустава (ТЭКС) [4]. В случаях первичного ТЭКС с дефицитом связочного аппарата коленного сустава из-за деформации оси нижней конечности или из-за значительной потери костной массы стандартные компоненты не обеспечивают должной стабильности сустава. Эндопротезирование при данных обстоятельствах приводит к нестабильности компонентов эндопротеза в течение короткого периода времени [5]. При таких условиях могут быть использованы пластика дефекта, аугментация и связанные коленные эндопротезы (Hinge). Преимуществами связанных протезов являются модульность конструкции, широкий выбор размеров и многочисленность систем вращения, что снижает риск асептического рассшатывания компонентов [6]. Такие конструкции, имеющие внутреннее вращение, имитируют биомеханическую реакцию нормального коленного сустава и обеспечивают более гармоничное сочленение и достаточную стабильность, что приводит к уменьшению износа полиэтиленового вкладыша и передаваемого напряжения на границе кость – имплантат [7].
Выполнение ТЭКС без коррекции внесуставной деформации повышает риски ранней асептической нестабильности компонентов эндопротеза и приводит к постоянной послеоперационной боли [8].
Применение внесуставной остеотомии поможет в достижении надлежащего выравнивания оси нижней конечности при сложных деформациях бедра или большеберцовой кости, что позволит выполнять обычное ТЭКС без повреждения внутренней стабильности сустава, обеспечиваемой коллатеральными связками [9].
Цель исследования: улучшить результаты лечения у больных с гонартрозом 3-й стадии, сочетающимся с деформацией оси нижней конечности, путем разработки оптимального выбора алгоритма оперативного лечения.
Материалы и методы исследования. В работе проанализированы результаты лечения 86 пациентов с гонартрозом 3-й стадии, сочетающимся с различными деформациями оси нижней конечности. Всем пациентам во ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России в период с 2010 по 2022 гг. было выполнено тотальное эндопротезирование коленного сустава. Дизайн исследования: одноцентровое, нерандомизированное, проспективное, ретроспективное, подтверждающее клиническое, гипотеза не уступающей эффективности (non-inferiority) – исследуемый метод не уступает методу сравнения в заданных границах.
Критериями включения в анализ являлись наличие гонартроза 3-й стадии, сочетающегося с внутри- и/или внесуставной деформацией оси нижней конечности, возраст старше 18 лет, отсутствие сопутствующих соматических и инфекционных заболеваний в стадии обострения. Критерием невключения являлось наличие функциональной недостаточности какой-либо системы органов (дыхательной, сердечно-сосудистой, почечной недостаточности и другой тяжелой соматической патологии, ограничивающей обычную трудовую и социальную активность пациентов).
Такие показатели, как деформация (вальгусная/варусная), градус деформации оси нижней конечности, референтные углы и линии, определяли в предоперационной подготовке и после операции на телерентгенограммах в программном обеспечении K-PACS. А также клинические и функциональные оценки проводили путем сравнения до- и послеоперационных баллов опросников ВАШ, SF36 и KSS.
Все пациенты находились под наблюдением до операции, через 12 месяцев после операции. Первичными точками исследования являлись показатели эффективности, выраженные в значениях градусов деформации оси нижней конечности. Вторичными конечными точками исследования являлись показатели осложнений: частоты развития инфекционных осложнений, ложных суставов, перипротезных переломов.
Для восстановления анатомических показателей и тщательного предоперационного планирования, а также для выбора типа оперативного вмешательства был разработан способ в виде алгоритма хирургического лечения больных с гонартрозом 3-й стадии, сочетающимся с деформацией оси нижней конечности (рис. 1).
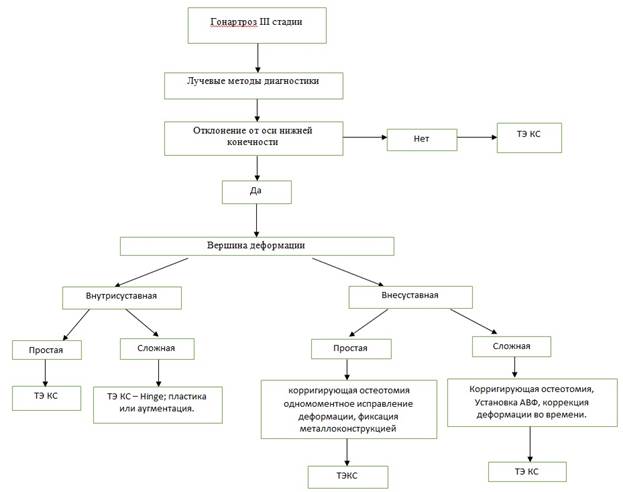
Рис. 1. Алгоритм хирургического лечения пациентов с гонартрозом 3-й стадии, сочетающимся с деформацией оси нижней конечности
На предоперационном этапе пациентам с гонартрозом 3-й стадии по Косинской при поступлении проводятся обследования с использованием лучевых методов: рентгенограмма в 2 проекциях, а также телерентгенограмма нижней конечности – для того, чтобы выявить деформацию оси нижней конечности. Если деформация не выявляется, показано стандартное тотальное эндопротезирование коленного сустава. При выявлении деформации оси нижней конечности определяли вершину деформации. Если деформация внутрисуставная и простая, выполняется стандартное эндопротезирование коленного сустава. Деформация считается простой, когда в одной плоскости имеется один компонент деформации, и считается сложной, когда в одной трубчатой кости имеется деформация в двух и более плоскостях с несколькими компонентами деформации [2]. Сложные внутрисуставные деформации коленного сустава сопровождаются костным дефектом, несостоятельностью связочного аппарата и нестабильностью коленного сустава. При таких случаях проводятся тотальное эндопротезирование связанным эндопротезом (Hinge), пластика дефекта или аугментация.
При выявлении деформации, если она оказалась внесуставной и простой, проводится многоэтапное хирургическое лечение: первым этапом осуществляются корригирующая остеотомия, одномоментное исправление деформации и фиксация металлоконструкцией (накостной пластиной, блокируемым интрамедуллярным стержнем). По достижении консолидации артифициального перелома в условиях накостного остеосинтеза реализуется второй этап хирургического лечения – тотальное эндопротезирование коленного сустава. При внесуставной и сложной деформации проводится многоэтапное хирургическое лечение: первым этапом проводятся корригирующая остеотомия, установка аппарата внешней фиксации, коррекция деформации во времени. После завершения ее исправления и консолидации, а также при отсутствии малых признаков имплант-ассоциированной инфекции (имплант-спица), после удаления аппарата внешней фиксации, вторым этапом проводится эндопротезирование коленного сустава.
В I группу вошли 78 пациентов с гонартрозом 3-й стадии и внутрисуставной деформацией коленного сустава, которым провели одноэтапное хирургическое лечение. Группа была разделена на подгруппы Iа и Iб. В подгруппу Iа вошли 11 пациентов с идентичным диагнозом, которым провели хирургическое лечение традиционным методом. Среди них 9 женщин и 2 мужчин. В подгруппу Iб вошли 67 пациентов, которым провели хирургическое лечение в соответствии с предложенным нами способом. Из них 11 пациентам была выполнена пластика медиального дефекта большеберцовой кости из аутокости с имплантацией стандартных компонентов эндопротеза, 29 больным – эндопротезирование коленного сустава с аугментацией дефектов большеберцовой кости, 27 пациентам выполнено эндопротезирование коленного сустава связанным эндопротезом (Hinge). Среди них 51 женщин и 16 мужчин. Показатели возраста, периода наблюдения, индекса массы тела (ИМТ) приведены в таблице 1.
Таблица 1
Характеристика I группы исследования по возрасту, периоду наблюдения, ИМТ в группе одноэтапного лечения (Ме, M±SD, min-max)
|
Показатель |
Подгруппа Iа, n=11 |
Подгруппа Iб, n=67 |
Р-уровень |
|
Возраст
|
|
|
0,897 |
|
Период наблюдения |
|
|
0,844 |
|
ИМТ |
|
|
0,631 |
Во II группу вошли 8 пациентов с гонартрозом 3-й стадии и внесуставной деформацией коленного сустава, которым провели многоэтапное хирургическое лечение. Группа II была разделена на подгруппы IIа и IIб. В подгруппу IIа вошли 3 пациента, которым провели хирургическое лечение традиционным методом. Среди них 1 женщина и 2 мужчин. В подгруппу IIб вошли 5 пациентов, которым провели оперативное лечение в соответствии с предложенным нами алгоритмом. Всем 5 пациентам была выполнена корригирующая остеотомия: внесуставной сложной деформации бедренной кости у 2 пациентов, большеберцовой кости у 3 пациентов с установкой аппарата внешней фиксации, коррекция деформации устранена во времени. Вторым этапом было выполнено тотальное эндопротезирование коленного сустава. Среди них 4 женщин и 1 мужчина. Показатели возраста, периода наблюдения, индекса массы тела (ИМТ) приведены в таблице 2.
Таблица 2
Характеристика II группы исследования по возрасту, периоду наблюдения, ИМТ в группе одноэтапного лечения (Ме, M±SD, min-max)
|
Показатель |
Подгруппа IIа, n=3 |
Подгруппа IIб, n=5 |
Р-уровень |
|
Возраст |
|
|
0,546 |
|
Период наблюдения |
|
|
0,881 |
|
ИМТ |
|
|
0,571 |
Статистический анализ. Категориальные данные описывались количеством и процентом пациентов в каждой категории, у бинарных данных дополнительно вычислялся 95%-ный ДИ для процента по формуле Вильсона. Для сравнения категориальных и бинарных показателей между группами применялся точный двусторонний критерий Фишера. Устранение ошибок множественного сравнения проводилось путем коррекции достигнутых уровней р методом Бенджамини–Хохберга.
Все статистические расчеты проводились в программе RStudio (версия 2022.02.0 Build 443 – © 2009-2022 RStudio, Inc., USA, URL https://www.rstudio.com/) на языке R (версии 4.1.3 (2022-03-10), URL: https://www.R-project.org/).
Проверка статистических гипотез проводилась при критическом уровне значимости р=0,05, т.е. различие считалось статистически значимым, если p<0,05.
Результаты исследования и их обсуждение. При анализе клинических результатов в группе I в таких показателях, как продолжительность госпитализации, объем кровопотери и продолжительность оперативного вмешательства, статистически значимых различий не выявлено. Анализ результатов референтных линии и углов, укорочения пораженной нижней конечности и градуса деформации в группе I после операции представлен в таблице 3.
Таблица 3
Анализ результатов референтных линии и углов, укорочения пораженной нижней конечности и градуса деформации в группе I после операции. * = Статистически значимое различие, p<0,05
|
Показатель |
Подгруппа Iа, n=11 |
Подгруппа Iб, n=67 |
Р-уровень |
|
мЛПрБУ |
85,55±4,41 |
87,34±3,19 |
0,237 |
|
мЛДБУ |
85,55±3,83 |
87,69±1,13 |
0,138 |
|
мМПрББУ |
87,27±1,49 |
87,4±1,18 |
0,838 |
|
мЛДББУ |
86,73±3,1 |
87,97±2,57 |
0,053 |
|
Укорочение (см) |
0,36±0,5 |
0,03±0,24 |
0,999 |
|
Градус остаточной деформации |
7,18±4,92 |
1,81±1,43 |
<0,001* |
Примечание: мЛПрБУ – механический наружный проксимальный бедренный угол. мЛДБУ – механический латеральный дистальный бедренный угол. мМПрББУ – механический медиальный проксимальный большеберцовый угол. мЛДББУ – механический латеральный дистальный большеберцовый угол.
При анализе результатов референтных линии и углов, укорочения пораженной нижней конечности и градуса деформации в группе I до операции статистически значимой разницы не выявлено, что говорит об однородности групп. Однако анализ результатов через год после операции показал статистически достоверные улучшения в показателе «градус деформации» у пациентов с использованием предложенного нами способа хирургического лечения. Особого внимания заслуживает тот факт, что в группе пациентов, которым оперативное лечение проводилось с использованием предложенного алгоритма и предоперационного планирования, показатели референтных углов и линий (РЛУ) были восстановлены в большей степени. Это служит подтверждением того, что предложенный алгоритм и предоперационное планирование позволяют корректнее восстановить ось нижней конечности и другие механические показатели. Оценка функциональных результатов в группе I после оперативного лечения представлена в таблице 4.
Таблица 4
Оценка функциональных результатов в группе I после оперативного лечения. * = Статистически значимое различие, p<0,05
|
Показатель |
Подгруппа Iа, n=11 |
Подгруппа Iб, n=67 |
Р-уровень |
|
ВАШ после операции |
2,31±1,72 |
1,87±0,8 |
0,897 |
|
SF-36 физическое состояние после операции |
47,58±9,62 |
48,87±5,48 |
0,682 |
|
SF-36 эмоциональное состояние после операции |
52.9±6,21 |
54,9±6,22 |
0,081 |
|
KSS (общая) после операции |
78,09±14,27 |
84,9±10,11 |
0,048* |
|
KSS (функция) после операции |
80±25,79 |
88,28±10,68 |
0,228 |
При сравнении функциональных результатов до оперативного вмешательства статистически значимой разницы не выявлено. При анализе результатов после операции было выявлено, что через год болевой синдром в обеих группах был сопоставим. Данные результаты объясняются тем, что тотальное эндопротезирование, которое проводилось всем пациентам, является методом, направленным на радикальное купирование болевого синдрома в пораженном суставе. В показателях SF-36 до и после хирургического лечения статистически значимой разницы не выявлено. При проведении анализа показателя результата по опроснику KSS, который отображает функционирование коленного сустава, были получены статистически достоверные данные, свидетельствующие об улучшении результатов лечения в группе пациентов, которым проводили хирургическое лечение по предложенному нами способу. Анализ осложнений в группе I представлен на рисунке 2.
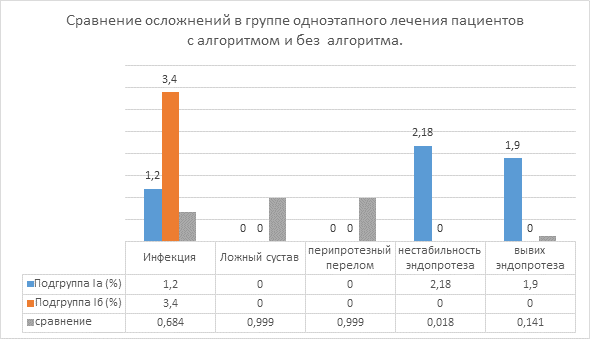
Рис. 2. Структура осложнений в группе I
При анализе осложнений в обеих подгруппах наблюдались инфекционные осложнения. Эти осложнения могут быть связаны с высоким ИМТ у данных пациентов (больше 34). Особого внимания заслуживает тот факт, что у данной группы пациентов не было таких осложнений, как вывих и нестабильность компонентов эндопротеза. Однако эти виды осложнений встречались среди пациентов, которым проводили хирургическое лечение традиционным методом. Двоим больным из-за нестабильности эндопротеза в течение года выполнены ревизионные эндопротезирования коленного сустава. У одного пациента наблюдался вывих эндопротеза коленного сустава до выписки из стационара, выполнено ревизионное эндопротезирование коленного сустава.
При анализе клинических результатов в группе II в таких показателях, как продолжительность госпитализации, объем кровопотери и продолжительность оперативного вмешательства, статистически значимых различий не выявлено. Анализ результатов референтных линий и углов укорочения пораженной нижней конечности, градуса деформации в группе II после второго этапа операции представлен в таблице 5.
Таблица 5
Анализ результатов референтных линии и углов, укорочения пораженной нижней конечности и градуса деформации в группе II после второго этапа операции. * = Статистически значимое различие, p<0,05
|
Показатель |
Подгруппа IIа, n=3 |
Подгруппа IIб, n=5 |
Р-уровень |
|
мЛПрБУ |
89,67±0,58 |
89,75±9,84 |
>0,999 |
|
мЛДБУ |
86,67±0,58 |
88,25±0,5 |
>0,999 |
|
мМПрББУ |
87,67±0,58 |
86,75±0,5 |
>0,999 |
|
мЛДББУ |
85±4,58 |
89±0 |
>0,999 |
|
Укорочение (см) |
1,17±0,76 |
0,12±0,25 |
0,140 |
|
Градус деформации |
5,67±0,58 |
2±1,41 |
0,037* |
Примечание: мЛПрБУ – механический наружный проксимальный бедренный угол. мЛДБУ – механический латеральный дистальный бедренный угол. мМПрББУ – механический медиальный проксимальный большеберцовый угол. мЛДББУ – механический латеральный дистальный большеберцовый угол
При анализе результатов референтных линий и углов укорочения пораженной нижней конечности и градуса деформации в группе II до операции, а также после первого этапа оперативного лечения статистически значимой разницы не выявлено. Однако анализ результатов после второго этапа операции показал статистически достоверные улучшения в показателе «градус деформации». Несмотря на отсутствие статистически значимой разницы в других показателях, результаты при использовании предложенного способа хирургического лечения были лучше, что свидетельствует об эффективности предложенного нами способа. Анализ функциональных результатов в группе II до операции показан в таблице 6. Оценка функциональных результатов в группе II после хирургического лечения представлена в таблице 7.
Таблица 6
Оценка функциональных результатов в группе II до оперативного лечения
|
Показатель |
Подгруппа IIа, n=3 |
Подгруппа IIб, n=5 |
Р-уровень |
|
ВАШ до операции |
9±0,46 |
8,09±0,34 |
0,653 |
|
SF-36 физическое состояние до операции |
20,1±0,36 |
22,42±4,36 |
>0,999 |
|
SF-36 эмоциональное состояние до операции |
41,47±1,99 |
35,32±9,94 |
0,786 |
|
KSS (общая) до операции |
38,67±20,03 |
43,02±25,99 |
0,786 |
|
KSS (функция) до операции |
38,33±28,87 |
47,4±24,72 |
>0,999 |
Таблица 7
Оценка функциональных результатов в группе II после хирургического лечения
|
Показатель |
Подгруппа IIа, n=3 |
Подгруппа IIб, n=5 |
Р-уровень |
|
ВАШ после операции |
1,83±0,29 |
2,8±2,66 |
>0,999 |
|
SF-36 физическое состояние после операции |
48,36±1,48 |
45,63±6,32 |
0,764 |
|
SF-36 эмоциональное состояние после операции |
56,28±2,42 |
54,13±7,15 |
>0,999 |
|
KSS (общая) после операции |
81,33±4,62 |
84±6,16 |
>0,999 |
|
KSS (функция) после операции |
87,5±10,41 |
88,33±7,64 |
>0,999 |
При сравнении функциональных результатов после операции статистически значимой разницы во всех показателях не выявлено. При проведении анализа результатов по опроснику KSS, который отображает функционирование коленного сустава, результаты были лучше в группе пациентов, которым проводили хирургическое лечение по предложенному нами способу. Осложнений в группе II не наблюдались.
Рассматривая коррекцию оси нижних конечностей независимо от причин возникновения, таких как посттравматическая, дегенеративная или врожденная деформация, необходимо учитывать два вида деформаций: внесуставную и внутрисуставную деформацию. Внесуставная деформация может обсуждаться в условиях статической нагрузки, а внутрисуставная деформация должна обсуждаться в условиях динамической нагрузки [10].
Внутрисуставная деформация означает конгруэнтность сустава. Конгруэнтность сустава определяется как соответствие двух противоположных поверхностей сустава, поскольку они соотносятся друг с другом, с учетом пространственного контура каждой кости на их стыке. Теоретически конгруэнтность сустава может быть в основном объяснена тремя факторами: контурами кости, функциями связок и целостностью суставного хряща и мениска. Внутрисуставная деформация приводит к несостоятельности связочного аппарата, нестабильности коленного сустава, к дефектам и потере костной массы бедренной и берцовых костей [10].
Применение в таких случаях стандартного эндопротезирования способствует возникновению таких осложнений, как неадекватная коррекция оси нижней конечности, послеоперационная нестабильность коленного сустава, раннее асептическое расшатывание компонентов эндопротеза. Использование эндопротеза Hinge с ротационной функцией помогает избежать указанных осложнений, связанных с данной патологией коленного сустава [11].
G. Petrou с соавт., проанализировав результаты 80 пациентов (100 коленных суставов), которым имплантировали эндопротез Hinge коленного сустава, заявили о превосходных результатах со средним периодом наблюдения 11 лет. Хорошие или отличные результаты были получены в 91% случаев. Выживаемость эндопротеза через 15 лет составила 96,1%. Показатель KSS (общая) до операции составил 11,4 балла, после операции – 93,4 балла. Показатели KSS (функция) улучшились от 19,7 до 69,7 после операции соответственно [11].
D.J. Deehan с соавт. проанализировали 72 операции по восстановлению коленного сустава, выполненные в период с 1983 по 1997 гг. с использованием кинематически вращающегося шарнирного протеза. Анализ выживаемости показал, что 10-летняя выживаемость имплантата составляет 90%. Авторы заявили, что этот ограниченный шарнирный протез остается эффективным вариантом в случаях сложной деформации, потери костной массы и при неудачных многочисленных предыдущих хирургических вмешательствах [12].
Показатели результатов перечисленных авторов коррелируют с показателями, полученными нами в подгруппе Iб одноэтапного лечения. KSS общая до операции составил 32,3±13,54 балла, после операции – 84,9±10,11 балла. Показатель KSS функция увеличился с 37,01±19,85 балла до 88,28±10,68 балла после операции.
Наличие внесуставной деформации предрасполагает пациента к развитию гонартроза, частота которого, по имеющимся данным, достигает 50% [13]. Выполнение ТЭКС без устранения лежащей в основе заболевания внесуставной деформации оси нижней конечности может подвергнуть пациента риску постоянной послеоперационной боли и ранней асептической нестабильности имплантатов [8].
Вместе с тем остается открытым вопрос, следует ли выполнять корригирующую остеотомию одноэтапно или многоэтапно при выполнении тотального эндопротезирования коленного сустава, сочетающегося с внесуставной деформацией коленного сустава [14].
S.E. Veltman с соавт. сообщили о своем опыте одноэтапного ТЭКС и корригирующей остеотомии при сложных внесуставных деформациях коленного сустава у 21 пациента. Из них 11 пациентам были проведены ТЭКС и высокая корригирующая остеотомия большеберцовой кости: по поводу варусной деформации у 4 пациентов и вальгусной – у 7. Место остеотомии фиксировали накостной пластиной. А также у 10 пациентов наблюдалась внесуставная деформация за счет бедренной кости. После проведения корригирующей остетомии бедренной кости имплантировали бедренный компонент эндопротеза на длинной ножке, а также дополнительно место остеотомии было зафиксировано спицами. Средний период наблюдения составил 64 месяца (диапазон 27–100 месяцев). Авторы пришли к выводу, что большинство пациентов (81%) были удовлетворены одноэтапной процедурой ТЭКС и корригирующей остеотомии. У 2 пациентов наблюдались осложнения в виде глубокой парапротезной инфекции, приведшие к артродезу коленного сустава в одном случае и переносу икроножной мышцы в другом [15].
A. Madelaine с соавт. сообщили о клинических исходах одноэтапного ТЭКС и высокой корригирующей остеотомии большеберцовой кости у 12 пациентов (15 коленных суставов) со средней продолжительностью наблюдения 78 месяцев. Место остеотомии было зафиксировано накостной пластиной или скобой. KSS общая значительно улучшился с 47,1 (48–58) до 60,7 (40–94) балла. Функциональный балл KSS значительно увеличился с 45,1 (29–61) до 72,3 (30–100) балла. Авторы наблюдали ложный сустав у одного пациента, которому понадобилось ревизионное эндопротезирование коленного сустава [16].
Многоэтапное тотальное эндопротезирование (первым этапом корригирующие остеотомии, а затем при необходимости тотальное эндопротезирование коленного сустава) обеспечивает большую хирургическую гибкость для оптимизации коррекции деформации оси нижней конечности. Широкий выбор методов фиксации: накостные пластины, винты, интрамедуллярные блокируемые стержни, аппараты внешней фиксации – дает возможность полной консолидации места остеотомии, улучшает кинематику сустава, позволяет перераспределить статико-динамическое напряжение в опорных зонах, замедлить течение дегенеративно-дистрофического процесса, продлить срок естественной функции сустава. Однако такой подход к лечению подходит более молодым пациентам, а также больным с внесуставной деформацией и остеоартритом коленного сустава 1–2-й стадии, так как корригирующая остеотомия при остеоартрите 3-й стадии с внесуставной деформацией не избавит от болей и не улучшит функцию коленного сустава должным образом [1].
S. Lustig с соавт. провели многоцентровое исследование и представили результаты многоэтапного лечения 28 случаев внесуставной деформации коленных суставов с остеоартритом 2–3-й стадии, из них 19 мужчин и 9 женщин, средний возраст которых составил 46 лет. Из 28 пациентов внесуставная деформация оси нижней конечности за счет бедренной кости отмечалась у 12 больных, у 13 больных внесуставная деформация была из-за большеберцовой кости и 3 случая – комбинированной внесуставной деформации оси нижней конечности. Средний срок наблюдения составил 48 месяцев. Средний показатель боли KSS до операции составил 13,7 балла, после операции – 34,2 балла. Средний показатель KSS функции улучшился с 75,4 до 81,1 балла после операции соответственно [17].
Показатели результатов перечисленных авторов коррелируют с показателями, полученными нами в подгруппе IIб многоэтапного лечения. KSS общая до операции составил 43,02±25,99 балла, после операции – 84±6,16 балла. Показатели KSS функция улучшились с 47,4±24,72 балла до 88,33±7,64 балла после операции.
Подводя итог, можно сделать вывод, что долгосрочные результаты тотального эндопротезирования коленного сустава зависят от правильной имплантации эндопротеза, восстановления механической оси нижней конечности и стабильности сустава за счет надлежащего баланса мягких тканей. Многоэтапное хирургическое лечение является предпочтительным при лечении пациентов с деформацией оси нижней конечности, сочетающейся с гонартрозом 3-й стадии, когда остеотомия считается необходимой, однако одновременный подход также имеет свои преимущества. Если хирург квалифицирован как в выполнении корригирующей остеотомии, так и в эндопротезировании коленного сустава и выполняет и то и другое одновременно, пациенту проводят только одно хирургическое вмешательство. Однако восстановление может быть более длительным и трудным, чем два восстановительных периода после поэтапного подхода. Сравнивая риски и преимущества поэтапного подхода с одноэтапным, мы отдаем предпочтение многоэтапному хирургическому лечению, остеотомии с последующей артропластикой с возможным удалением имплантата по мере необходимости. Иногда многоэтапная процедура показана, когда хирург имеет ограниченный опыт эндопротезирования сложной деформации коленного сустава. Это также следует учитывать у молодых пациентов, поскольку исправление оси нижней конечности путем корригирующей остеотомии может обеспечить достаточное улучшение симптомов, чтобы отсрочить время до тотального эндопротезирования коленного сустава.
Заключение. Таким образом, предложенный алгоритм выбора способа и этапности хирургического лечения у пациентов с гонартрозом и деформациями нижних конечностей является эффективным инструментом для определения тактики оперативного лечения. При сочетании деформаций и выраженного гонартроза, требующего проведения тотального эндопротезирования коленного сустава, основными критериями, влияющими на определение способа и этапности хирургического лечения, являются характер, степень и локализация деформации.
Библиографическая ссылка
Жумабеков С.Б., Пронских А.А., Павлов В.В. ЭТАПНОЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПАЦИЕНТОВ С ГОНАРТРОЗОМ 3 СТАДИИ И ДЕФОРМАЦИЯМИ ОСИ НИЖНЕЙ КОНЕЧНОСТИ // Современные проблемы науки и образования. 2023. № 2. ;URL: https://science-education.ru/ru/article/view?id=32516 (дата обращения: 25.05.2026).
DOI: https://doi.org/10.17513/spno.32516



