Продолжающаяся пандемия коронавирусной инфекции SARS-CoV-2 вызвала 604 млн случаев заболевания [1]. COVID-19 – тяжелаяострая респираторная инфекция, вызываемая коронавирусом SARS-CoV-2. Вирус в первую очередь поражает дыхательную систему и проявляется признаками респираторной инфекции от легкой формы до тяжелой, острого респираторного дистресс-синдрома. В литературе в настоящее время встречается все больше данных о различных офтальмологических проявлениях, начиная от поражения переднего отрезка глаза (конъюнктивит, тяжелый кератит, увеит) до изменений на заднем отрезке глаза в виде микроангиопатии сетчатки, интраретинальных геморрагий, ретинита, нейроретинопатии, тромбоза центральной вены сетчатки, центральной серозной хориоретинопатии и появления макулярной неоваскуляризации (МНВ) [2–4]. Глазные проявления описаны в разные сроки протекания коронавирусной инфекции, как в острой стадии, так и после клинического выздоровления пациентов.
По данным ряда авторов, приводивших общую статистику ретроспективно глазных проявлений при COVID-19, общая распространенность составила от 2 до 32% [5, 6]. В последнее время вызывают все больший интерес сообщения о вовлечении в патологический процесс заднего отрезка глаза на фоне протекания COVID-19 и после полного выздоровления [7].
Предполагают несколько причин возникновения офтальмологических проявлений. Первая – цитопатологическое действие непосредственно самой вирусной инфекции, вторая – побочное действие фармакологической терапии, проводимой при лечении COVID-19, третья – длительная госпитализация и интенсивная терапия, возможность присоединения внутрибольничной инфекции [4, 8]. Ретинальные нарушения могут возникать из-за вирусного повреждения тканей и инфильтрации эндотелиальных клеток, вызывающих обструкцию сосудов. Одним из основных факторов проникновения SARS-CoV-2 в клетку-хозяин является рецептор ангиотензинпревращающий фермент 2 (ACE2), который экспрессируется в легких, сердце, почках, кишечнике и, что наиболее важно, в сетчатке [9]. При инфекции COVID-19 наблюдаются системная иммуносупрессия за счет снижения продукции CD4 + T и CD8 + Т-клеток и стимуляция цитокинов. Данное состояние иммуносупрессии дополнительно усиливается за счет использования системных стероидов и других иммунодепрессантов, которые применяют при лечении COVID-19 [4, 8]. Другое объяснение офтальмологических постковидных проявлений – окклюзия прекапиллярных артериол сетчатки, вызванная состоянием гиперкоагуляции в связи с непропорциональной продукцией и отложением сгустков фибрина в сосудах малого и среднего размера. Такие результаты наблюдались при диссеминированном синдроме, коагулопатии потребления.
После перенесенной коронавирусной инфекции необходимо активное динамическое наблюдение, которое позволяет своевременно обнаружить патологические изменения, требующие лечения, и приведет к более высоким функциональным показателям.
Цель исследования: представить клинические случаи постковидных офтальмологических проявлений на заднем отрезке глаза.
Материалы и методы исследования
В данной работе представлены клинические случаи офтальмологических проявлений на заднем отрезке глаз, развившихся после перенесенной коронавирусной инфекции через несколько недель после клинического выздоровления. Пациенты наблюдались и получали офтальмологическое лечение в условиях Новосибирского филиала ФГАУ «НМИЦ «МНТК “Микрохирургия глаза” имени академика С.Н. Фёдорова» Минздрава России в течение длительного периода (2021–2022 гг.). Всем пациентам было проведено офтальмологическое обследование, включающее визометрию, биомикроскопию переднего отрезка, а также офтальмоскопию с бесконтактной линзой Volk 78D, оптическую когерентную томографию (ОКТ) макулярной зоны и ОКТ в режиме ангио (DRI OCT Triton plus, Япония).
Результаты исследования и их обсуждение
Клинический случай 1
Больная А., 68 лет, в августе 2021 г. обратилась с жалобами на снижение зрения правого глаза в Новосибирский филиал ФГАУ «НМИЦ «МНТК “Микрохирургия глаза” имени академика С.Н. Фёдорова» Минздрава России. Из анамнеза известно, что снижение зрения правого глаза отмечает в течение 4 недель после выздоровления от коронавирусной инфекции. Из общего анамнеза: Больная перенесла вирусное заболевание COVID-19 в июле 2021 г. в течение месяца, сопровождавшееся общей слабостью, повышением температурой тела, потерей обоняния и сухим кашлем. Из специфического лечения были назначены кардиомагнил в дозе 75 мг в сутки и симптоматическое лечение COVID-19. Из хронических заболеваний имеется артериальная гипертензия.
Объективно: при осмотре максимально корригированная острота зрения (МКОЗ) составила 0,6 на правый глаз. Показатели пневмотонометрии на правый глаз: 17 мм рт. ст.
Биомикроскопия переднего отрезка правого глаза без особенностей. Офтальмоскопия правого глаза – рефлекс в макуле отсутствует, визуализируется отек. Границы ДЗН четкие. По ходу верхневисочной сосудистой аркады – интраретинальные кровоизлияния в виде штрихов и мазков (рис. 1а). На ОКТ правого глаза от августа 2021 г. определяется утолщение сетчатки парафовеолярно за счет средних и мелких кист (рис. 1б). На основе клинической картины выставлен диагноз: Посттромботическая ретинопатия правого глаза. Тромбоз центральной ветви сетчатки описывается в литературе авторами T. Yahalomi и др. [10]. Больной назначены проведение панретинальной коагуляции сетчатки (ПРКС) с последующим проведением субпорогового воздействия в микроимпульсном режиме (СМИЛВ Navilas 577s) в области макулярного отека правого глаза, введение препарата «Озурдекс» и консультация гематолога. Через 1 месяц после лечения отмечалась по данным ОКТ положительная динамика со снижением высоты отека (рис. 1в), МКОЗ составила 0,8.
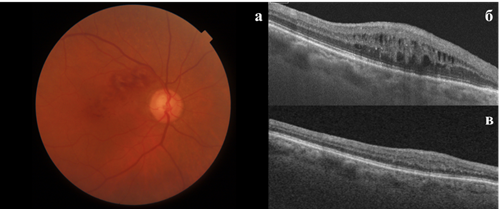
Рис. 1. а. – Цифровая фотография глазного дна правого глаза; 1б – ОКТ снимок правого глаза до лечения; 1в – ОКТ снимок правого глаза после лечения через 1 месяц
Клинический случай 2
Больная Ц., 73 года, в январе 2022 г. обратилась в Новосибирский филиал ФГАУ «НМИЦ «МНТК “Микрохирургия глаза” имени академика С.Н. Фёдорова» Минздрава России без жалоб, с целью планового осмотра. Офтальмологический анамнез без особенностей. Из анамнеза известно, что пациентка перенесла вирусное заболевание COVID-19 в ноябре 2021 г. в тяжелой форме с двухсторонней пневмонией в течение месяца. Получала лечение в виде антибиотикотерапии, гормональной терапии в виде дексаметазона и антикоагулянтов (Эликвис по схеме). Из хронических заболеваний имеется инсулинонезависимый сахарный диабет около 5 лет.
Объективно: при осмотре МКОЗ составила 0,2 на оба глаза. Показатели пневмотонометрии на правый и левый глаз: 19 и 20 мм рт. ст.
Биомикроскопия переднего отрезка обоих глаз: помутнение задней капсулы хрусталика. Офтальмоскопия обоих глаз – визуализировались множественные интраретинальные кровоизлияния монетовидной формы, расположенные на средней периферии. Макулярная область без особенностей (рис. 2а, 2б). Данные изменения на сетчатке характерны при применении антикоагулянтов и требуют динамического наблюдения. Подобные изменения описывали авторы R. Bansal и др. [11]. На основании офтальмологического осмотра, проведенного обследования и данных анамнеза выставлен диагноз: Интраретинальные кровоизлияния сетчатки, осложненная катаракта обоих глаз.
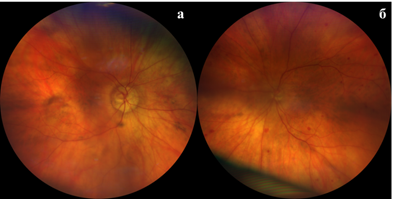
Рис. 2а – Цифровая фотография глазного дна правого глаза; 2б – Цифровая фотография глазного дна левого глаза
Клинический случай 3
Больная У., 59 лет, обратилась в декабре 2021 г. в Новосибирский филиал ФГАУ «НМИЦ «МНТК “Микрохирургия глаза” имени академика С.Н. Фёдорова» Минздрава России с жалобами на искажение перед левым глазом, которые появились в ноябре 2021 г. Из офтальмологического анамнеза – макулодистрофия обоих глаз, друзы макулярной области с декабря 2020 г. (рис. 3а). Из анамнеза известно, что пациентка перенесла вирусное заболевание COVID-19 в августе 2021 г. в тяжелой форме в течение месяца, сопровождавшееся общей слабостью и сухим кашлем, повышением температуры до фебрильных цифр в течение 10 дней. Пациентка получала лечение в виде антибиотикотерапии, гормональных препаратов, антикоагулянтов (Эликвис по схеме). Хронические заболевания в анамнезе отсутствуют.
Объективно: при осмотре МКОЗ составила 0,05 на левый глаз. Показатели пневмотонометрии на левый глаз: 18 мм рт. ст.
Биомикроскопия переднего отрезка левого глаза без особенностей. Офтальмоскопия левого глаза – парафовеолярно проминирующий очаг, округлой формы с нечеткими границами, отграниченный дуговым рефлексом с кровоизлияниями (рис. 3б). По данным ОКТ в ангиорежиме регистрируется МНВ (рис. 3в). На основании проведенного обследования выставлен диагноз: Макулярная неоваскулярная мембрана левого глаза. Рекомендовано интравитреальное введение ингибитора ангиогенеза в связи с проявлением активности.
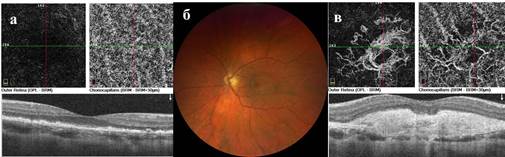
Рис. 3а – ОКТ ангиография снимок левого глаза до коронавирусной инфекции (2020 г.). 3б – Цифровая фотография глазного дна левого глаза; 3в – ОКТ ангиография снимок левого глаза после коронавирусной инфекции (2021 г.)
Клинический случай 4
Больной П., 41 лет, обратился в декабре 2021 г. в Новосибирский филиал ФГАУ «НМИЦ «МНТК “Микрохирургия глаза” имени академика С.Н. Фёдорова» Минздрава России с жалобами на пятно перед левым глазом, которое появилось в ноябре 2021 г. в период лечения коронавирусной инфекции в стационаре. Офтальмологический анамнез – без особенностей. Из анамнеза известно, что пациент перенес вирусное заболевание COVID-19 в ноябре 2021 г. в тяжелой форме с двухсторонней пневмонией. Пациент получал лечение в виде антибиотикотерапии, больших доз гормональных препаратов (дексаметазон в виде инфузий), антикоагулянтов. Хронические заболевания в анамнезе отсутствуют.
Объективно: при осмотре МКОЗ составила 0,8 на левый глаз. Показатели пневмотонометрии на левый глаз: 17 мм рт. ст.
Биомикроскопия переднего отрезка левого глаза без особенностей. При офтальмоскопии левого глаза выявлена обширная зона отслойки нейроэпителия в макулярной области, захватывающая среднюю периферию по ходу нижневисочной сосудистой аркады в виде проминирующего очага овальной формы с нечеткими границами (рис. 4а). Макулярный рефлекс отсутствовал. На ОКТ от декабря 2021 г. определяется высокая отслойка нейроэпителия сетчатки в макулярной области, переходящая на среднюю периферию в нижнем квадранте. Высота отслойки нейроэпителия парамакулярно составила 1066 мкм (рис. 4б). Субфовеолярная толщина хориоидеи левого глаза 479 мкм, правого глаза 400 мкм. При ОКТ макулярной зоны левого глаза в ангиорежиме признаков МНВ не выявлено. Авторы A. Mahjoub, M. Goyal, S.I. Murthy в своей клинической практике описывают ЦСХ как односторонний, так и как двусторонний процесс [11, 12]. На основании проведенного обследования выставлен диагноз: Центральная серозная хориоретинопатия (ЦСХ) левого глаза. Пациенту назначено и проведено лечение: СМИЛВ Navilas 577s в области отслойки нейроэпителия левого глаза. Через 1 месяц после лечения по данным ОКТ отмечалась положительная динамика в виде полного прилегания отслойки нейроэпителия (рис. 4в). МКОЗ составила 1,0.
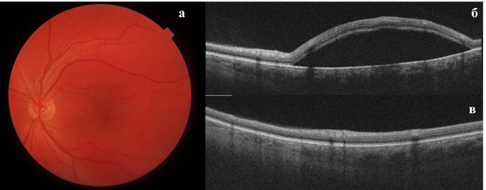
Рис. 4а – Цифровая фотография глазного дна левого глаза; 4б – ОКТ снимок левого глаза до лечения; 4в – ОКТ снимок левого глаза после лечения
Представленные клинические случаи постковидных офтальмологических проявлений позволяют продемонстрировать разные проявления глазных осложнений.
Посттромботическая ретинопатия встречается у пациентов в возрасте старше 50 лет, имеющих в анамнезе сопутствующую патологию в виде аритмии и артериальной гипертонии. Интраретинальные кровоизлияния в сетчатку были случайной находкой у пациентов, которые ранее перенесли COVID-19 и получали антикоагулянтную терапию.
В литературе описывают влияние COVID-19 на сосудистую систему, которое выражается в повреждающем действии вируса SARS-CoV-2 на сосудистый эндотелий. В свою очередь, эндотелиальная дисфункция, как и в развитии гиперкоагуляции, играет роль в возникновении ретинальных изменений [2, 3, 4].
Появление активной МНВ развилось с существующей сухой формой возрастной макулярной дегенерации, что представлено в нашем клиническом случае и по данным литературы.
Ранее было сказано, что одним из основных факторов проникновения SARS-CoV-2 в клетку-хозяин является рецептор ACE2 [13]. Он широко встречается в комплексе пигментного эпителия сетчатки, и его считают пусковым механизмом в развитии ЦСХ [12].
Заключение
В результате проведенного офтальмологического осмотра пациентов, перенесших коронавирусную инфекцию, установлено наличие ее проявлений на заднем отрезке глаза. Полученные данные свидетельствуют о необходимости обращать внимание на жалобы со стороны органа зрения у пациентов с COVID-19 не только на ранних стадиях заболевания, но и в ближайшие месяцы после выздоровления. А также следует рекомендовать выполнение ОКТ сетчатки пациентам, у которых ранее были поставлены диагноз ЦСХ, «посттромботическая ретинопатия» и «макулодистрофия». Клиническое наблюдение подтверждает необходимость детального изучения патогенеза, клиники и методов лечения глазных осложнений, связанных с COVID-19, что в дальнейшем поможет сохранить зрение и здоровье пациентов.
Библиографическая ссылка
Беляева А.И., Сафронова М.А., Станишевская О.М., Глок М.А., Малиновская М.А., Черных В.В. ПОСТКОВИДНЫЕ ОФТАЛЬМОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ НА ЗАДНЕМ ОТРЕЗКЕ ГЛАЗА // Современные проблемы науки и образования. 2023. № 1. ;URL: https://science-education.ru/ru/article/view?id=32391 (дата обращения: 30.05.2026).
DOI: https://doi.org/10.17513/spno.32391



