Новая коронавирусная инфекция COVID-19 является одной из наиболее актуальных проблем современной медицины. Международный комитет по таксономии вирусов присвоил собственное название возбудителю инфекции COVID-19 – SARS-CoV-2. Коронавирус SARS-CoV-2 представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, II группе патогенности, с высокой степенью контагиозности. В патогенезе COVID-19 основную роль играет вирусемия, посредством которой SARS-CoV-2 распространяется по всему организму. Мишенями для данного вируса являются сосуды и внутренние органы, которые экспрессируют ангиотензинпревращающий фермент II типа (ACE-2.) Рецепторы ACE-2 представлены на клетках дыхательных путей, легких, сердца, центральной нервной системы (нейронов и глиальных клеток), почек, пищевода и др. [1, 2]. У SARS-CoV-2 имеется основной поверхностный белок шип, который вирус использует для связывания с белком рецептора клетки человека. После того как происходит связывание, мембрана вируса начинает сливаться с мембраной клетки человека, в результате чего геном вируса проникает в клетку и начинается инфицирование [2, 3]. В последующем предполагаются два основных механизма, приводящих к неврологическим осложнениям, которые могут быть связаны и не связаны с ответом иммунной системы. Вирус, попадая в организм человека, вызывает пневмонию с присоединением острого респираторного дистресс-синдрома (ОРДС). ОРДС вызывает диффузное альвеолярное повреждение в легких, альвеолярный отек, коллапс и нарушение газообмена, что способствует нарастанию гипоксии легких. Данные патологические механизмы при COVID-19 могут привести к интерстициальному отеку головного мозга, внутричерепной гипертензии и к острому нарушению мозгового кровообращения (ОНМК). При этом в патогенезе важную роль играет окислительный стресс, который характеризуется как нарушение прооксидантно-антиоксидантного баланса в сторону прооксидантов, которые вызывают повреждение клеток [3, 4, 5]. Предполагается, что инсульт при COVID-19 может возникать даже у тех пациентов, у которых нет сердечно-сосудистых заболеваний, факторов риска и другой предрасполагающей патологии. По данным литературы, некоторые вирусы, в частности SARS-CoV-2, способны к образованию активных форм кислорода, к которым очень восприимчив головной мозг. Все эти процессы способны приводить к гипоксии ствола мозга и нарушению центральной регуляции дыхания [4, 5, 6].
Следующий механизм при COVID-19 связан с ответом иммунной системы. Происходит гиперактивация иммунной системы, которая проявляется избыточной продукцией провоспалительных медиаторов и выбросом цитокинов, с одной стороны, и иммунной дисфункцией – с другой. Усиленный выброс цитокинов может привести к развитию цитокинового шторма, который опасен тем, что защитные клетки организма начинают уничтожать не только клетки вируса, но и свои собственные. Цитокиновый шторм оказывает повреждающее воздействие на эндотелий сосудов и создает воспалительную реакцию с привлечением в очаг повреждения лейкоцитов, макрофагов, активацией факторов свертывания – развивается системный васкулит с поражением сосудов мелкого и среднего калибра [7]. Оба патогенетических механизма приводят к эндотелиальной дисфункции клеток сосудов, могут присоединиться коморбидные факторы риска, и все это приводит к различным видам инсультов при COVID-19 [3, 4, 8]. Необходимо помнить, что у пожилых людей, наиболее чувствительных к коронавирусной инфекции, во многих случаях эндотелиальная функция нарушена и без дополнительных вирусных влияний.
Основными факторами риска при COVID-19-ассоциированном инсульте являются: сердечно-сосудистые и цереброваскулярные заболевания, возраст, наследственность, артериальная гипертензия, сахарный диабет, сниженный иммунитет и склонность к частому инфицированию организма [9, 10, 11].
Особенности коагулопатии при тяжелом течении коронавирусной инфекции создают условия для развития ОНМК, в основе которых лежит тромботическая окклюзия крупной артерии, не связанная с атеротромбозом, – развивается COVID-зависимый ишемический инсульт [12, 13, 14].
Оценивая заболеваемость ОНМК в Республике Мордовия (РМ) в последние три года, следует отметить тенденцию к ее снижению: до пандемии по РМ на 1000 человек/населения в 2019 г. составила 5,8%, в 2020 г. – 4,8%, в 2021 г. – 5,0%. Летальность в остром периоде инсульта в РФ в период с 2018 по 2019 гг. составила 30%, увеличиваясь на 12–15% к концу первого года после перенесенного инсульта (200–270 тыс. в год), в основном за счет геморрагических форм; в РМ летальность за 2021 г. составила 13,6%. Госпитальная летальность в 2019 г. составила 12,0%, в 2020 г. – 13,2%, в 2021 г. – 13,5%, что подтверждает рост тяжелых форм инсульта на 1,5% в сравнении с периодом до начала пандемии [6, 8, 12].
Цель исследования: изучить клинико-статистические особенности ОНМК в структуре поражения ЦНС при COVID-19 с летальным исходом.
Материалы и методы исследования. Проанализированы 44 стационарные карты умерших больных с ОНМК на фоне новой коронавирусной инфекцией COVID-19, получавших лечение в первичном сосудистом отделении (ПСО) регионального сосудистого центра (РСЦ) в 2021 г. Изменения в маршрутизации пациентов и лиц с подозрением на COVID-19 на территории РМ в период пандемии проведены в соответствии с клиническими рекомендациями в трех из пяти ПСО, которые вошли в структуру ковидных госпиталей [6, 13, 14].
Методом исследования стал статистический анализ с использованием среднего арифметического значения в выборке. Среди 44 умерших 52% мужчин и 48% женщин; преобладающий возраст – от 61 до 70 (27%) и от 71 до 80 (30%) лет.
Диагноз был верифицирован методом полимеразной цепной реакции (ПЦР) с определением РНК вируса в мазке из носоглотки, который проводился на амбулаторном и стационарном этапах лечения. Новая коронавирусная инфекция COVID-19 была классифицирована как средней и тяжелой степени тяжести, так как сопровождалась развитием двусторонней полисегментарной пневмонии у всех больных. Распределение по степени поражения легочной ткани при КТ исследовании: КТ-1 – 48%, КТ-2 – 18%, КТ-3 – 30%, КТ-4 – 4%.
Для анализа жалоб и анамнеза болезни пациента использовались данные стационарных карт. Неврологический дефицит при поступлении оценивался с помощью традиционных шкал: Глазго, позволяющей оценить степень сознания пациента; NIHSS – применяется для оценки локализации инсульта; дифференциальной диагностики. Оценка по данной шкале имеет огромное значение для планирования тромболитической терапии и контроля ее эффективности. Также использовались шкала Рэнкин, которая позволяет оценить степень инвалидизации после перенесенного инсульта, и шкала Ривермид, оценивающая мобильность пациента.
Результаты исследования и обсуждение. В ходе исследования было установлено, что COVID-19 на стационарном этапе подтвержден лабораторно только у 26 (57%) больных. По данным клинических рекомендаций, РНК вируса SARS-CoV-2 с максимальной диагностической чувствительностью можно обнаружить за 1–3 дня до появления симптомов и далее в течение 5–6 дней после начала болезни, что соответствует периоду массивного выделения возбудителя [2, 4].
Согласно классификации ТOAST, в подавляющем большинстве в группе развивался ишемический атеротромботический инсульт (46%), что подтверждается наличием стенозирующего атеросклероза у 16% больных (рис. 1). Атеротромботический инсульт является одним из наиболее частых подтипов ишемического инсульта. При его развитии повышается вероятность летального исхода и значительной степени инвалидизации пациента. В РМ в 2021 г. заболеваемость ишемическим инсультом, в том числе ассоциированным с COVID-19, составила 94,4% (летальность 11,1%), геморрагическим инсультом – 5,0% (летальность 44,4%), что совпадает со среднестатистическими показателями в целом по РФ [6, 13, 14].
Вторым по распространенности у исследуемых был кардиоэмболический подтип (25%), который развился на фоне фибрилляции предсердий и коронарного атеросклероза (16%). По данным литературы, скорость регресса клинических проявлений кардиоэмболического инсульта напрямую зависит от объема первоначальных проявлений. У пациентов старших возрастных групп с тяжелым или повторным инсультом, с наличием сопутствующей кардиальной патологии реабилитационный прогноз значительно ниже [8, 11]. Отмечены также случаи неуточненного (9%) инсульта и недифференцированное ОНМК (7%).
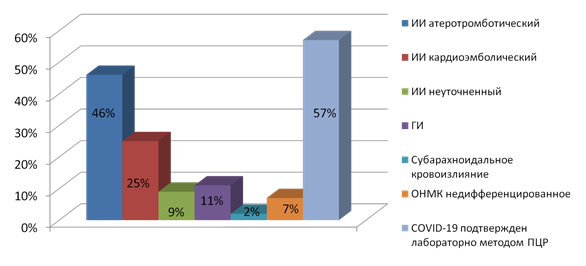
Рис. 1. Типы и подтипы COVID-19 ассоциированных инсультов
Геморрагический инсульт (ГИ) встречается по статистике реже других инсультов в 4–5 раз; паренхиматозное кровоизлияние в группе верифицировано у 5 пациентов, что составило 11%, по типу субарахноидального кровоизлияния – у 1 (2%). Основным фактором риска стала артериальная гипертензия (48%). Паренхиматозное кровоизлияние приводит к наиболее тяжелым осложнениям и необратимым последствиям, которые могут закончиться летальным исходом для пациентов [10, 11].
По данным литературы, самыми уязвимыми являются пожилые пациенты с коморбидными патологиями. Наличие хронических коморбидных патологий является объяснением более тяжелого течения COVID-19 у пожилых [11]. Перечень фоновой и сопутствующей патологии, которые усугубили состояние больных при COVID-19-ассоциированном инсульте, возглавляет хроническая ишемия мозга (61%), которая развивается вследствие ранее перенесенных сердечно-сосудистых и цереброваскулярных заболеваний, артериальной гипертензии, церебрального атеросклероза. Гипертоническая болезнь (48%) и ишемическая болезнь сердца (48%) – наиболее частые заболевания, которые встречались у пациентов в возрасте старше 60 лет. Сахарный диабет (СД) наблюдался у 19% умерших, церебральный атеросклероз – у 16%; также наблюдались острый панкреатит, желудочно-кишечное кровотечение, пролапс митрального клапана, бронхиальная астма и хроническая обструктивная болезнь легких – по 5% случаев.
При поступлении пациенты в половине случаев не предъявляли жалоб из-за тяжести состояния и нарушения сознания. Остальные больные беспокоились по поводу речевых расстройств, слабости в конечностях, головной боли. Реже встречались жалобы общеинфекционного характера в виде повышения температуры, одышки, кашля, умеренной боли в грудной клетке, в животе, частого стула.
По данным S.J. Prior и соавт., на стороне пареза после инсульта имеют место взаимозависимые процессы: уменьшение капилляризации, ухудшение метаболизма глюкозы в тканях, перестройка мышечной ткани; происходят вторичные дисметаболические и микроциркуляторные изменения в скелетных мышцах, что, в свою очередь, усугубляет постинсультный двигательный дефект [15]. В группе больных с COVID-19 ассоциированным инсультом преобладали двигательные расстройства (58%), речевые расстройства по типу афазии – 31%, дизартрии – 19%.
В дебюте заболевания оценка сознания (по шкале Глазго) на уровне комы наблюдалась у 9 пациентов (20%), сопор – у 10 (23%), оглушение – у 16 (36%) и ясное сознание – у 9 (20%).
У 20 пациентов (45%) были выявлены выраженные нарушения передвижения по шкале Рэнкин (больные не способны ходить без посторенней помощи), у 24 пациентов (55%) – грубые (прикованы к постели). По индексу Ривермид 0 баллов (полная обездвиженность) было у 24 больных (55%), 1 балл (повороты в постели) – у 10 пациентов (23%) и 2–3 балла (переход из положения лежа в положение сидя и удержание равновесия в положении сидя) – у 10 (23%). Индекс повседневной жизни Бартел 0 баллов (полностью нуждается в посторонней помощи) был у 26 пациентов (59%), 10 баллов (частично нуждаются) – у 7 (16%), 15–30 баллов (не нуждаются в помощи) – у 11 человек (25%).
Среди лабораторных данных особое внимание уделялось анализу гемостаза и воспалительных реакций. Учитывая механизм развития инсульта при COVID-19, анализировали маркеры тромбообразования – показатели коагулограммы в дебюте COVID-19-ассоциированного инсульта [11]. МНО в данной группе исследуемых в норме (0,85–1,15) был у 19 пациентов (43%), выше нормы (1,16–1,75) – у 19 больных (43%), у остальных 8 (14%) – ниже нормы. Активированное частичное тромбопластиновое время, характеризующее внутренний путь свертывания, в норме (21–35 сек) было у 33 больных (75%), выше нормы (36–75 сек) наблюдался у 6 пациентов (14%), пониженное – у 5 (11%). Протромбиновый индекс (ПТИ), показывающий скорость и качество свертывания крови, в норме (80–100%) наблюдался у 28 пациентов (63%), выше 100% – у 3 (7%), ниже – у 13 (30%). Основным маркером тромбообразования при COVID-19 является D-димер, повышение которого в начале заболевания в 3–4 раза служит неблагоприятным признаком [13]. Средний уровень данного показателя в группе составил 1018,4 нг/л. Средний показатель СРБ в группе составил 74,5 мг/л, что свидетельствует об активном воспалительном процессе и тяжести течения.
Содержание глюкозы крови в дебюте заболевания в пределах референсных значений (3,3–5,5ммоль/л) наблюдалось у 17% пациентов, выше 5,6 ммоль/л – у 83% больных. По данным литературы, повышение глюкозы при COVID-19 может быть связано с тем, что SARS-CoV-2 проникает в клетки поджелудочной железы и нарушает их функцию, что усугубляет течение СД и создает трудности при контроле уровня глюкозы [11, 12].
По данным патологоанатомических вскрытий, у всех умерших от COVID-19 морфологические изменения разной степени тяжести и распространенности были выявлены в легких, однако отмечалось одновременное поражение других органов, которое по своей тяжести в ряде случаев преобладало над легочными изменениями и было непосредственной причиной смерти [16]. Патогенез разнообразных поражений многих органов и сосудистой системы (микроангиопатия, васкулит, тромбоз, тромбоэмболия) носит многофакторный характер [2, 4, 16].
Среди осложнений при COVID-19-ассоциированном инсульте (рис. 2) причиной летальности является отек головного мозга (93%). Механизм его развития связан с развитием гипоксии на фоне пневмонии, последующим нарушением кровообращения и гибелью клеток. Пневмония подтверждена при патологоанатомическом вскрытии у 36% пациентов. В меньшей степени выявлены такие осложнения, как диабетическая нефропатия (7%) и тромбоз вен (5%).
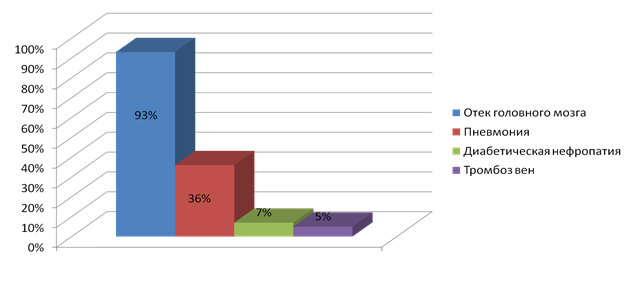
Рис. 2. Осложнения при COVID-19-ассоциированном инсульте
По локализации инфаркт левого полушария (32%) и правого (34%) встречается примерно с одинаковой частотой; инфаркт ствола мозга – у 15% умерших, инфаркт мозжечка – у 5%. По данным литературы, инфаркты возникают при тромбозе или эмболии церебральных сосудов и чаще распространены у пациентов, страдающих сердечно-сосудистыми заболеваниями. В головном мозге обнаружены диффузные гипоксические и очаговые разной величины ишемические повреждения вплоть до развития ишемических инфарктов (при тромбозах крупных артерий), микроангиопатия с эндотелиитом, тромбоваскулит, диапедезные и сливные кровоизлияния, иногда прогрессирующие до геморрагических инфарктов и, реже, гематом [15]. Субарахноидальное кровоизлияние и внутримозговая гематома подтверждены у 5% и 7% пациентов соответственно.
Отек легких (33%) и вирусно-бактериальная пневмония (34%) отмечались приблизительно в одинаковом количестве. Не диагностируемой при жизни пациентов стала тромбоэмболия легочной артерии (14%), обусловливающая высокий риск летальности. Сливная пневмония (5%), тромбоз вен нижних конечностей (5%), венозное полнокровие внутренних органов (5%) встречались у исследуемых пациентов в меньшем количестве.
Заключение. Госпитализированные пациенты с COVID-19 имеют предрасполагающие факторы риска развития ОНМК, такие как пожилой возраст, инсульты в анамнезе, артериальная гипертензия, нарушения ритма сердца, вынужденная иммобилизация, поражение коронарных сосудов, предшествующие эпизоды венозных тромбозов. Вторичная профилактика ОНМК может не дать эффекта, так как сама вирусная инфекция является фактором риска. Анализ венозных и артериальных тромбоэмболических осложнений у пациентов с COVID-19 показал, что даже при адекватной профилактике возможно появление цереброваскулярных осложнений, в том числе ишемического инсульта. Это связано с формированием тромбозов на фоне системного воспаления при попадании вируса в организм [8, 11, 12]. По нашим данным, COVID-19-ассоциированный инсульт с летальным исходом встречается в группе лиц старше 61 года, характеризуется развитием тяжелого состояния с нарушением сознания по типу оглушения, двигательными (57%) и речевыми расстройствами (48%) на фоне развития двусторонней полисегментарной пневмонии с поражением легочной ткани преимущественно КТ-1 (48%). В подавляющем большинстве развивается ишемический инсульт (80%), атеротромботический подтип (46%) с очаговой симптоматикой; неврологический дефицит подтвержден клинической оценкой мобильности пациента по шкалам NIHSS, Ренкин, Ривермид и Бартел. Среди лабораторных показателей особое внимание следует уделять маркерам неблагоприятного течения: показателям коагулограммы, СРБ и уровню глюкозы крови. При поступлении активация свертывающих факторов наблюдалась у 21% пациентов, а наиболее достоверным маркером усиленного тромбообразования было повышение D-димера в 3 раза; уровень СРБ также свидетельствовал о тяжелом течении инфекционного процесса; гипергликемия в остром периоде заболевания отмечена у 83%.
Основным смертельным осложнением при COVID-19-ассоциированном инсульте является нарастающий отек мозга (90%) с последующей мозговой декомпенсацией. Усугублению состояния способствует прогрессирование поражения легочной ткани (39%). Недиагностируемыми смертельными осложнениями являются ТЭЛА (14%) и отек легких (30%).
Библиографическая ссылка
Игнатьева О.И., Алексеева О.А., Максимкина А.А., Толибов Д.Б., Игнатьев В.Н. ИНСУЛЬТ КАК КЛИНИЧЕСКАЯ ФОРМА В СТРУКТУРЕ ПОРАЖЕНИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ ПРИ COVID-19 С ЛЕТАЛЬНЫМ ИСХОДОМ // Современные проблемы науки и образования. 2022. № 6-1. ;URL: https://science-education.ru/ru/article/view?id=32211 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.32211



