Детский церебральный паралич (ДЦП) является одним из ведущих заболеваний, приводящих к формированию спастического синдрома [1]. У данной категории пациентов спастичность проявляется повышенным рефлекторным ответом и тонусом мышц, а также нарушением произвольных движений в суставах конечностей.
В структуре всех больных с ДЦП распространенность синдрома «спастической руки» составляет, по данным различных авторов, от 85 до 35% [2-4].
Нарушение функции верхней конечности у пациентов с ДЦП затрудняет возможность самостоятельного обслуживания, осложняет обучение письму и использование клавиатуры, ограничивает в выборе вида будущей трудовой деятельности. Невозможность стабильного удержания средств опоры также может лимитировать способность ребенка и к самостоятельному передвижению [5]. При условии сохранения функциональных возможностей верхних конечностей в современном мире даже ограниченный в передвижении человек может использовать инвалидное кресло, успешно адаптироваться к окружающей его социальной среде, получить образование и профессию.
В рамках синдрома «спастической руки» сгибательная контрактура кистевого сустава и пальцев кисти встречается достаточно часто, а функциональная значимость этой контрактуры, в зависимости от степени ее выраженности, может быть очень высокой.
Лучезапястный сустав позволяет кисти, как исполнительному сегменту, принимать оптимальное положение для хватательной функции [6]. Кистевой сустав напрямую взаимодействует с механизмом ротации предплечья, и это позволяет кисти получить несколько степеней свободы движения. Грубая первичная ориентация кисти с целью захвата предмета осуществляется за счет ротационных движений предплечья вокруг своей продольной оси. Вторичная и более точная ориентация осуществляется за счет сгибания и разгибания в кистевом суставе. За счет существования прямой биомеханической взаимосвязи между ротационными движениями предплечья и сгибанием кисти формируется связь между развитием контрактур в этих суставах.
Пронационная контрактура предплечья является наиболее частой среди прочих [7]. Считается, что порочное ротационное положение предплечья может запустить механизм формирования сгибательного положения в локтевом и лучезапястном суставах [8].
Синдром спастичности приводит к формированию первичных (тонических) контрактур в суставах конечностей. Возникшие контрактуры оказывают значительное отрицательное влияние на функцию руки, а в случае их длительного существования могут становиться вторичными (фиксированными) вследствие несоответствия длины костного сегмента конечности с мышечным сегментом.
Сгибательная контрактура кистевого сустава часто сопровождается еще и ульнарной девиацией кисти, формирующейся за счет спастичности m.flexor carpi ulnaris (FCU). Сокращение именно этой мышцы считается первопричиной формирования порочного положения кисти. Кроме того, сгибательная контрактура кисти усиливается за счет пронационного положения предплечья, так как в такой позиции верхней конечности сила тяжести оказывает постоянно сгибательное влияние на лучезапястный сустав, а антигравитационные способности разгибателей кисти, за счет их слабости, быстро истощаются. Еще одним фактором формирования сгибательной контрактуры кисти является тот момент, что ребенку изначально удобно такое положение. Пациент облегчает себе процесс разгибания пальцев с помощью сгибания в кистевом суставе. За счет сгибания кисти происходит одновременное натяжение разгибателей и ослабление сгибателей пальцев кисти. Однако это лишь временная и кажущаяся прибавка в функциональных возможностях руки. Сгибания в кистевом суставе очень ослабляют силу схвата кисти и приводят к постепенному увеличению сгибательной контрактуры кистевого сустава и суставов пальцев кисти.
В результате того, что сгибатели пальцев кисти являются многосуставными и проходят через кистевой сустав, в рамках синдрома «спастической руки» сгибательную контрактуру кистевого сустава и пальцев кисти клинически следует воспринимать в качестве единого дисфункционального биомеханического элемента.
Как любая контрактура у пациентов с ДЦП, сгибательная контрактура кисти имеет прогрессирующий характер течения. В первую очередь происходит укорочение FCU, затем m.flexor carpi radialis и мышц сгибателей пальцев кисти. При длительно существующей контрактуре деформируются суставные поверхности и нарушаются соотношения в кистевом суставе [9; 10].
Таким образом, коррекция спастичности необходима не только для улучшения функциональных возможностей «спастической руки», но и важна с точки зрения профилактики формирования вторичных контрактур.
Целью нашего исследования являлась оценка эффективности лечения пациентов с ДЦП со сгибательной контрактурой кисти методом селективной невротомии моторных ветвей nervus medianus.
Материалы и методы исследования
Исследование базируется на оценке результатов обследования и хирургического лечения 23 пациентов с ДЦП, находившихся на лечении в ФГБУ «НМИЦ детской травматологии и ортопедии им Г.И. Турнера» Минздрава России с 2014 по 2022 г. Разделение по полу пациентов было следующим: мужской пол – 13 детей (56%), женский пол – 10 детей (44%). Возраст пациентов варьировал от 5 лет до 17, а средний возраст составил 8,4±3,4 года. У 11 пациентов было двухстороннее поражение конечностей в виде спастической диплегии, у 12 гемипарез. У всех пациентов спастичность кисти была III балла и выше по шкале Ashworth.
Показанием к проведению нейрохирургического лечения сгибательной контрактуры кисти с преимущественно тонической составляющей являлись:
· сгибательная контрактура кистевого сустава и пальцев тонического или смешанного генеза;
· уровень GMFCS 1-4;
· уровень MACS 2-5;
· отсутствие в анамнезе ортопедических операций на кисти и предплечье;
· спастичность мышц сгибателей кисти и пальцев по шкале Ashworth III и более баллов;
· непродолжительность эффекта или его отсутствие от терапии ботулотоксинами типа А;
· неэффективность консервативного лечения;
· невозможность разгибания кисти до нейтрального положения;
· проведенная диагностическая блокада срединного нерва с положительным эффектом (рис. 1).


а б
Рис. 1. Пациентка И., 15 лет, с диагнозом: ДЦП. Правосторонний гемипарез. Демонстрация влияния диагностической блокады nervus medianus на свободное положение кисти и пальцев: а – свободное положение кисти до диагностической блокады, б – свободное положение кисти на фоне диагностической блокады
Для диагностической блокады n.medianus мы применяли 0,5% раствор бупивакаина, а верификацию положения нервного ствола осуществляли под контролем УЗИ навигации и с помощью аппарата нейростимуляции.
Полученные результаты обследования в момент действия блокады мы подвергали сравнению с изначальными показателями пациента. В тех случаях, когда на фоне блокады n.medianus у ребенка увеличивались и амплитуда активных движений кисти, и показатели функциональных тестов, мы расценивали эффект блокады как положительный. Такой эффект наблюдался преимущественно у пациентов с дисфункцией кисти, обусловленной в первую очередь спастичностью мышц, а не вторичными фиксированными контрактурами. Положительный результат диагностической блокады n.medianus являлся возможным показанием к проведению нейрохирургического лечения.
Диагностическая блокада срединного нерва позволяет точно дифференцировать причину нарушения функции кисти, а также создает обратимую модель уже выполненного нейрохирургического лечения. Введение диагностической блокады в обязательный протокол обследования перед селективной невротомией периферических нервов на верхней конечности позволяет закономерно улучшить результаты лечения за счет первичного отбора пациентов, у которых нейрохирургическое лечение будет закономерно не эффективным. Кроме того, немаловажным является тот факт, что проведение блокады перед операцией демонстрирует возможный результат лечения, а это является фактором, повышающим взаимопонимание врача и пациента с его родителями.
Критерии исключения пациента из исследования были следующие:
· отсутствие произвольных движений в кистевом суставе и суставах пальцев кисти;
· выраженная умственная отсталость;
· отсутствие мотивации к проведению послеоперационной реабилитации.
Техника выполнения оперативного лечения заключалась в следующем: положение больного на спине, а его верхнюю конечность укладывали на приставной столик. Операционный доступ длиной 8-10 см проходил от локтевой ямки до средней трети предплечья. Края раны растягивали крючками и рассекали скальпелем фасцию предплечья между лучевым сгибателем кисти и круглым пронатором. Сомкнутым анатомическим пинцетом проникали в межмышечный промежуток, тупо раздвигая ткани, обнажали нерв, проходящий между головками круглого пронатора. Срединный нерв является смешанным, и с целью профилактики вегетативных и чувствительных расстройств оперативная манипуляция осуществлялась только на его двигательных ветвях. С этой целью выделенные ветви нерва брали на резиновые «держалки» (рис. 2) и верифицировали с помощью электростимуляции и полученного двигательного ответа от соответствующих мышц предплечья и кисти. Так, проксимальные двигательные ветви нерва дают двигательный ответ от m.pronator teres и m. flexor carpi radialis. Две следующие ветви иннервируют длинную ладонную мышцу, мышцу поверхностного сгибателя пальцев. Еще дистальнее располагаются ветви, идущие к глубокому сгибателю пальцев и длинному сгибателю первого пальца [11]. Степень резекции двигательных ветвей нерва производилась до получения слабоположительного ответа на электростимуляцию, что обычно составляло 60-70% от ветви. Такой объем резекции позволял существенно снизить мышечный тонус иннервируемых мышц. Оставшиеся двигательные ветви, идущие к мышцам тенара и к квадратному пронатору, недоступны из этого доступа, так как располагаются в дистальной части предплечья.
![IMG_1251[1]](https://s.science-education.ru/pic/2022/5/32033/image003.jpg)
![IMG_1253[1]](https://s.science-education.ru/pic/2022/5/32033/image004.jpg)
Рис. 2. Селективная невротомия n.medianus, этап выделения и фиксации эластичными «держалками» моторных ветвей нерва
В результате оперативного лечения осуществлялась частичная денервация m. pronator teres (если он не пересекался на этапе осуществления операционного доступа), m. flexor digitorum superficialis et profundus, а также m. flexor carpi radialis. Мышечная часть m.pronator teres оставлялась пересеченной. При ушивании раны восстанавливалась целостность апоневроза m.biceps brachii, поверхностную фасцию предплечья сшивали не плотно.
После ушивания раны оперированную руку фиксировали гипсовой лонгетой в положении сгибания в локтевом суставе 25-35°, полной супинации предплечья, физиологически нейтрального положения кисти. Через 3-4 дня после операции, при отсутствии болевого синдрома, пациентам начинали проводить реабилитационные мероприятия с акцентом на растяжку мышц сгибателей кисти и пальцев кисти (укладки, суставная гимнастика, ортезирование), а также на развитие силы мышц разгибателей кисти и пальцев кисти (ЛФК).
Результаты оперативного лечения оценивали на основании:
· ангулометрических данных (возможность пассивного и активного разгибания кисти);
· оценки спастичности по шкале Ashworth;
· функциональных тестов и системы MACS.
С учетом сложности достоверной оценки степени разгибания пальцев, мы анализировали только один ангулометрический показатель - возможность разгибания кисти при нейтральном положении пальцев. Данный показатель хорошо характеризует амплитуду движений всей кисти, так как является корреляционным и зависит от кистевого сустава и суставов пальцев.
Стандартная оценка амплитуды движений ноль-проходящим методом неудобна для последующего статистического анализа. Поскольку разгибательных контрактур кистевого сустава в нашем исследовании не было, мы использовали другой метод учета. За 0° мы приняли положение полного сгибания кисти. Соответственно, полное разгибание в данной системе выражалось как 150°, а нейтральное положение кисти 70°.
Функциональные возможности «спастической руки» оценивали с помощью набора функциональных тестов и по международной системе MACS (Manual Ability Classification System for Children with Cerebral Palsy 4-18 years) 2002 года [5].
1. «Кубики в коробке». Изначально тест был предложен в 1957 году J. Hyres и P. Buhler, модифицирован E. Fuchs and P. Buhler в 1976 и Mathiowetz V. в 1985 году. Для классического проведения данного теста применяется коробка, разделенная перегородкой на два отделения, в одном из которых находятся кубики с размером одной грани в 2.5 см. Оценивается количество кубиков, которое за одну минуту пациент сможет переложить из одного отделения в другое. Перенесенный за перегородку или условную линию и выпавший из руки кубик засчитывается. До проведения теста пациенту дается 15 минут на подготовку. Перенос кубиков осуществляется со стороны тестируемой конечности в сторону контралатеральной.
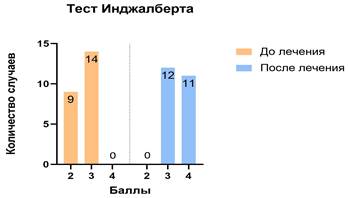
2. «Тест Инджалберта», оценивает по пятибалльной шкале возможность захвата авторучки (ассистент подносит ручку к пациенту на расстояние 40 см) и последующего перекладывания ее из руки в руку (Enjalbert M., 1988).
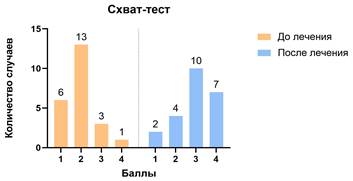
3. «Тест на скорость схвата». Оценивается количество раз сжатия-разжатия пальцев кисти в кулак за одну минуту.
Влияние тонуспонижающего лечения на состояние верхней конечности оценивали следующим образом: хорошим считали результат в случае понижения спастичности до уровня 1 балла по шкале Ashworth. В таком случае результат лечения пациента полностью соответствовал эффекту ботулинотерапии, проведенной ранее с диагностической целью, или эффекту блокады мышечно-кожного нерва. Удовлетворительным результатом считали снижение спастичности кисти до 2-3 баллов по шкале Ashworth с соответственным незначительным улучшением функциональных возможностей или частичным рецидивом результата хирургического лечения. Отсутствие тонуспонижающего эффекта от нейрохирургического лечения, отсутствие изменения в функциональных возможностях конечности, полный рецидив состояния «спастической руки» в 3-месячный срок наблюдения расценивали как неудовлетворительный результат.
Статистический анализ
Статистический анализ осуществляли с помощью программы SPSS Statistic v.17.0 (IBM, USA), визуализацию данных - с использованием программы GraphPadPrism 8 (v8.4.3) (GraphPadSoftware, USA). Использовались методы описательной статистики, определение среднего значения, стандартного отклонения. Для количественных данных проводилась оценка нормальности распределения с помощью критерия Колмогорова-Смирнова, Шапиро-Уилка, графической визуализации Q-Qplots. Для сравнения количественных данных использовался критерий Манна-Уитни для 2 независимых выборок, критерий Уилкоксона для 2 зависимых выборок. Статистически значимым считали уровень вероятности ошибки первого рода менее 5% (р<0,05).
Результаты исследования и их обсуждение
Общехирургических послеоперационных осложнений после проведенной селективной невротомии мы не наблюдали.
У 7 пациентов в послеоперационном периоде отмечалось затруднение при сгибании 2-3 пальцев кисти на фоне изменения свободного положения кисти. Сгибательное положение пальцев кисти, которое было привычным для данного типа пациентов, модифицировалось за счет полного разгибания второго пальца, частичного сгибания третьего пальца, а 4-5 пальцы остались в прежнем положении сгибания. Все 7 пациентов демонстрировали возможность активного разгибания пальцев кисти, чего не могли сделать до операции, однако при этом функция сгибания пальцев у них пострадала. У пяти детей захват предмета осуществлялся со значительным усилием, а у двух пациентов – захват предметов кистью осуществлялся без сгибания второго пальца, за счет остальных пальцев кисти.
Всем таким пациентам мы адаптировали систему послеоперационного консервативного лечения. В протокол была внесена электростимуляция мышц сгибателей пальцев кисти, а также добавлены упражнения ЛФК, тренирующие схват кисти. Проводимое консервативное лечение оказалось эффективным: порочное свободное положение разгибания 2-3 пальцев устранилось у всех детей. Сила сгибания пальцев полностью восстановилась через 14 дней у четырех пациентов, через 21 день – у одного пациента, через 3 месяца – у оставшихся двух.
Жалоб на нарушения чувствительности кисти в результате проведенного оперативного лечения пациенты не предъявляли.
Результат оперативного лечения оценивали через один год после селективной невротомии.
Хорошие результаты лечения мы отметили у 13 пациентов (56%), удовлетворительные - у 6 детей (26%), неудовлетворительные результаты присутствовали у 4 (16%) пациентов.
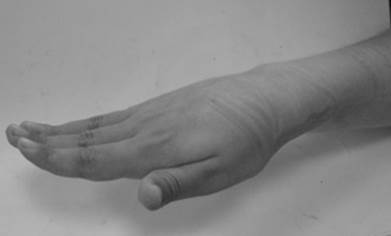
Пример хорошего результата селективной невротомии двигательных ветвей n.medianus представлен на рисунке 3.

а
б
Рис. 3. Пациент Ш., 15 лет, с диагнозом: ДЦП. Спастическая диплегия. Результат селективной невротомии двигательных ветвей n.medianus: a – попытка произвольного разгибания кисти до оперативного лечения, б – возможность произвольного разгибания кисти через 1 год после селективной невротомии
Результат понижения тонуса мышц сгибателей кисти и пальцев кисти был следующим: на III балла по шкале Ashworth он снизился у 12 пациентов (52%), на II балла - у 6 пациентов (26%), остался прежним или снизился незначительно - у 5 пациентов (22%).
Амплитуда активных движений в суставах верхних конечностей после нейрохирургического лечения значимо улучшилась у пациентов во всех исследуемых суставах (р<0,05) (табл.).
Показатели активного движения в суставах верхней конечности до и после хирургического лечения
|
Вид движения |
До хирургического лечения (среднее значение (SD)) |
После хирургического лечения (среднее значение (SD)) |
Разница (p-value) |
|
Активное разгибание в локтевом суставе |
121,3 (+-33,7) |
139,3(+-14,4) |
+18 (р=0,003) 12,8 |
|
Активная супинация предплечья |
35,6 (+-19,9) |
52,8(+-22,9) |
+17,2 (р<0,001) 10,1 |
|
Активное разгибание в лучезапястном суставе |
48,2 (+-13,7) |
86,9(+-24,9) |
+38,7 (р<0,001) 22,7 |
|
Активное разгибание первого пальца кисти |
37,1 (+-14,3) |
45,2(+-14,6) |
+8,1 (р=0,001) 9 |
Наибольшее увеличение активного объема движений в сравнении с нормальным объемом движения у пациентов с ДЦП отмечено в лучезапястном суставе.
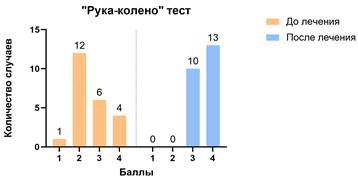
Результаты тестов, демонстрирующих функциональное состояние верхней конечности, после нейрохирургического лечения значимо улучшились у всех пациентов (р<0,05) (рис. 4).
|
|
|
|
|
|
Рис. 4. Показатели функционального состояния верхней конечности до и после хирургического лечения
Несмотря на то что увеличение активной амплитуды движений отмечено во всех исследуемых суставах верхней конечности, достоверная прибавка амплитуды движений наблюдалась только в отношении разгибания в кистевом суставе и активной супинации предплечья. Стоит отметить, что активная супинация предплечья могла увеличиться в ответ на пересечение сухожилия круглого пронатора предплечья, которое осуществлялось с целью формирования операционного доступа к срединному нерву. Влияние на активное разгибание в локтевом суставе и на отведение первого пальца кисти оказалось незначительным.
Сравнение результатов функционального тестирования демонстрирует однозначное положительное влияние невротомии срединного нерва на результаты тестов. Такой эффект в ходе проведенного хирургического вмешательства можно объяснить увеличением активной амплитуды движений кисти и пальцев на фоне снижения спастичности.
Тест «Кубики в коробке» также показал положительную динамику в результате проведенного лечения, однако числовые показатели у всех пациентов были настолько отличающимися друг от друга, что мы сочли некорректным проводить статистический анализ этих показателей. У пяти пациентов показатели данного теста остались практически неизменными, а у остальных мы отметили значительное увеличение в показателях.
Оценка функциональных показателей верхней конечности по системе классификации MACS также (р<0,05) подтверждала показатели, полученные в результате проведения функциональных тестов: 4,4±0,1 до лечения и 3,2±0,1 после лечения.
Селективная невротомия n.medianus показала себя как достаточно эффективный метод коррекции спастичности мышц предплечья и кисти у пациентов с ДЦП. Нормализация тонуса оказывает достоверно значимое положительное воздействие на возможность активной супинации предплечья и разгибания кисти, что закономерно улучшает ее функциональные возможности. Следует добавить, что не всегда снижение спастичности кисти и предплечья полностью коррелирует с функциональными возможностями. Именно поэтому невротомия срединного нерва демонстрирует достаточно высокий процент неудовлетворительных результатов. Дисфункция «спастической руки» может быть комплексной и сочетать в себе спастичность одних групп мышц и слабость их антагонистов. В таком случае функциональный результат может быть получен только в случае одномоментного или последовательного воздействия на обе причины дисфункции, а селективная невротомия срединного нерва является первым шагом в этом направлении.
Заключение
Селективная невротомия n.medianus является проверенным хирургическим методом лечения дистальных форм спастичности верхней конечности у пациентов с ДЦП [9]. Частичная денервация вовлеченной в процесс спастичности мышцы позволяет добиться стойкого снижения гипертонуса и тем самым улучшить мышечный баланс. Одновременно с этим необходимо подчеркнуть, что этот метод требует не только точного знания иннервации мышц и хирургической возможности обнаружения отходящих к этим мышцам двигательных волокна нерва, но и возможности оценки достоверного прогнозирования результата лечения. Именно такой комплексный подход для лечения пациентов данной категории лежит в основе эффективности селективной невротомии срединного нерва.
Результаты нашего исследования демонстрируют эффективность такого тонусопонижающего метода лечения, как селективная невротомия n.medianus, в качестве снижении спастичности мышц предплечья и кисти. Снижение тонуса оказывает значимое положительное влияние на возможность активного разгибания в кистевом суставе и увеличивает активную ротационную амплитуду предплечья. Увеличение амплитуды движений в суставах верхней конечности закономерно отражается появлением новых функциональных возможностей.
Источник финансирования: государственное бюджетное финансирование.
Законные представители пациентов дали письменное информированное согласие на публикацию клинических наблюдений и фотоматериалов.
Библиографическая ссылка
Новиков В.А., Умнов В.В., Звозиль А.В., Умнов Д.В., Жарков Д.С., Барлова О.В., Виссарионов С.В. СПОСОБ КОРРЕКЦИИ ТОНИЧЕСКОЙ СГИБАТЕЛЬНОЙ КОНТРАКТУРЫ КИСТИ МЕТОДОМ СЕЛЕКТИВНОЙ НЕВРОТОМИИ СРЕДИННОГО НЕРВА // Современные проблемы науки и образования. 2022. № 5. ;URL: https://science-education.ru/ru/article/view?id=32033 (дата обращения: 07.05.2026).
DOI: https://doi.org/10.17513/spno.32033