Несмотря на достаточно высокий уровень оснащенности медицинских организаций (МедОрг) высокотехнологичным оборудованием, укомплектованностью квалифицированными кадрами, присутствием имеющихся теоретических и практических наработок на современном уровне, оказание медицинской помощи (МедП) пострадавшим с травмой груди (ТрГр) остается серьезной проблемой повседневной ургентной хирургии. Зачастую перечисленные выше преимущества не могут использоваться рационально по своему предназначению по разному роду причин, а случаи клинических наблюдений удачного и результативного исхода лечения так называемых критических по тяжести травм в большинстве своем обусловлены малым временным промежутком, прошедшим от момента получения травмы до поступления пострадавшего в многопрофильный стационар [1; 2]. Проблемы оказания медицинской помощи (МедП) пострадавшим с повреждениями груди обусловлены также субъективной причиной, когда тяжесть состояния может недооцениваться или, напротив, используются различные приемы гипердиагностики. Также немаловажной проблемой является отсутствие должного опыта и недостаточной мотивации у хирургов стационаров, оказывающих неотложную МедП, в лечении пострадавших с травмой груди (ТрГр) на качественно новом теоретическом и технологическом уровне. Это все обусловливает нерациональное использование имеющихся сил и средств [3; 4]. Следовательно, поиск решений рационального и обоснованного использования преимуществ современных технологий в оказании МедП пострадавшим с ТрГр в медицинских учреждениях с разной степенью специализации, в том числе и по торакальной хирургии, бесспорно, в приоритете для медицинской науки и практики.
В настоящее время стационары, в которых оказывается МедП пострадавшим с разными видами повреждений, организуются в так называемые травмоцентры (подразделение медицинской организации (МедОрг), которое обеспечивает организацию и оказание МедП на стационарном уровне пострадавшим с сочетанной, изолированной травмами, сопровождающимися шоком). Эти подразделения организованы и функционируют в соответствии с «Порядком оказания медицинской помощи пострадавшим с сочетанными, множественными и изолированными травмами, сопровождающимися шоком», утвержденным Приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 927н.
На основании имеющегося опыта ведения пострадавших с ТрГр мы предлагаем алгоритм диагностических и лечебных мероприятий, позволяющих оптимизировать и активизировать тактику ведения пациентов с ТрГр, не исключая ни активно-выжидательную тактику, ни необходимость ранних торакотомий, а также «обойти» некоторые так называемые серьезные противопоказания, возникающие при принятии решения о применении того или иного диагностического метода и способа лечения. Данный алгоритм возможно использовать в любом многопрофильном стационаре.
Цель исследования: улучшить результативность при оказании медицинской помощи пациентам с травмой груди посредством неинвазивных (ультразвуковое исследование - УЗИ) и мини-инвазивных (торакоскопия - ТС) технологий.
Материалы и методы исследования. В процессе исследования учтены и обработаны неперсонифицированные сведения о жителях Санкт-Петербурга (СПб), которым МедП оказывалась при ТрГр. Эти сведения извлечены посредством выборки из имеющихся баз данных Санкт-Петербургских Медицинского информационного центра (Мединфоцентра) и Территориального фонда ОМС в 2016-2018 гг. Выборка случаев составила 11 178 наблюдений. Дополнительно в исследование включены сведения из баз данных Мединфоцентра за 2008-2018 гг.: рассмотрены 482 случая оценки качества хирургической помощи с разбором на Городской клинико-экспертной комиссии, среди которых 97 наблюдений – случаи патологии органов груди. Основу клинических исследований составила оценка результатов лечения 1 099 пациентов с травмой груди из двух медицинских организаций (МедОрг), в которые госпитализировались пациенты:
- доставленные в 2007-2019 годы в непрофильное (по торакальной хирургии) медицинское учреждение (СПб ГБУЗ «Городская Александровская больница - ГАБ) – 711 пострадавших;
- доставленные в 2013-2017 годы в профильное медицинское учреждение (Клиника ВЦЭРМ им. А.М. Никифорова МЧС России) – 361 пациент.
Дизайн исследования предполагал изучение результатов оказания МедП, осуществляемой в двух уже упомянутых учреждениях (Александровская больница и Клиника ВЦЭРМ), в которых применялись два тактических подхода: традиционный (в основном в ГАБ) - дренирование плевральной полости (ПП), торакотомия (ТТ), видеоторакоскопия (ВТС) под наркозом и инновационный, включающий в себя выполнение первичной торакоскопии (ТС) под местной анестезией (м/а) + УЗИ груди.
Торакоскопию под местным обезболиванием выполняли посредством жесткого торакоскопа (производство Германии) с косой (30 градусов) оптикой 8 мм, с осветителем и световодом к нему, набором для выполнения торакоцентеза с гильзой, внутренний диаметр которой 9 мм.
Видеоторакоскопия под местным обезболиванием осуществлялась с использованием видеокомплекса фирмы Aesculap (Германия). Для ультразвукового сканирования груди использовался комплекс ACUSON x500 c конвексным CH 5-2 и линейным VF 13-5 датчиками 3,5 и 5МГц, в условиях реального времени в диапазоне серой шкалы.
Исследование проводилось в три этапа. На первоначальном этапе (в 2007–2011 гг.) оценивались наблюдения ГАБ (свыше 300 пациентов), при этом в лечении пострадавших торакоскопические и УЗИ-технологии системно и целенаправленно не применялись (изыскание осуществлено ретроспективно). На втором этапе, также ретроспективно, изучены данные о 361 пациенте с повреждениями груди, прошедшем обследование и лечение в Клинике ВЦЭРМ в 2013-2017 гг. На третьем этапе (в 2018-2019 гг., снова - в ГАБ) проспективно оценены данные о 738 пострадавших (у 408 из них при обследовании и лечении применялось УЗИ органов груди).
Для решения задач исследования использованы методы: медико-статистические (на основании отчетных форм Минздрава РФ); клинического обследования пациентов; лабораторной диагностики (микроскопические, цитологические, биохимические, бактериологические); лучевой диагностики (полипозиционная рентеноскопия и рентгенография грудной клетки, обзорная органов рентгенография брюшной полости, контрастные исследования - плеврография, мультиспиральная компьютерная томография - МСКТ; УЗИ); инструментальные (пункция ПП, микродренирование, дренирование ПП, ТС, ВТС, ТТ, фибробронхоскопия); оценки состояния пациентов по шкалам: AIS (Abbreviated Injury Scale – для определения степени тяжести повреждений у пострадавших с изолированной травмой груди); ISS (Injury Severity Scale – для оценки тяжести повреждений у пострадавших с сочетанной травмой груди); АSA (American Society of Anesthesiologists – для градации степеней тяжести операционно-анестезиологического риска; АРАСНЕ II (Acute Physiology and Chronic Health Evaluation – для количественного выявления тяжести состояния пациентов).
Основной тактической инновацией при проведении исследования определено выполнение под местной анестезией ТС, сочетаемой со штатным дренированием ПП. Данный подход позволяет оптимизировать процесс лечебно-диагностического сопровождения больных в послеоперационном периоде. Особое значение этой методике отводится при лечении пострадавших с закрытой ТрГр, с отходом от необходимости выполнения так называемых напрасных торакотомий. Использование ТС под местным обезболиванием гарантированно обеспечивало получение недостающей информации для правильного выбора дальнейшей тактики ведения пострадавших с ТрГр, что относится к формулировке показаний к ТТ и ВТС, с уточнением мест введения и количества троакаров и вида наркоза при ней. Для выполнения ТС в подобном формате предпочтительно использование фиброоптических инструментов (бронхоскоп, холедохоскоп, цистоскоп). При применении этих технических средств есть гарантированная возможность осмотреть практически все отделы грудной клетки, особенно при умелом использовании необходимых положений тела пациента на операционном столе (на боку, с подворотом на живот, с приподнятым ножным концом стола), а также без затруднений эвакуировать жидкость из ПП через инструментальный канал аппарата. При проведении обзорной ТС в подобном ракурсе видеоподдержка может быть не обязательной, поскольку какие-либо сложные манипуляции, при которых необходимо присутствие ассистента, не проводились. По нашему мнению, дренирование ПП и выполнение первичной торакоскопии предпочтительно в III-IV межреберье по переднеподмышечной линии, троакаром среднего калибра (7-8 мм), снабженным клапаном.
В результате проведения усовершенствованной ТС специалисты имели возможность получать ответы на конкретные вопросы о:
1) факте продолжающегося кровотечения, его интенсивности, локализации источника, особенностях его анатомического субстрата;
2) повреждениях легочной паренхимы, их локализации и глубины, степени бронхоплеврального сообщения;
3) признаках ранения сердца, пищевода, диафрагмы, главных бронхов.
По результатам «первичной» (ориентировочной) ТС принимались решения о:
1) необходимости выполнения торакотомии (продолжающееся кровотечение из глубоких дефектов легочной паренхимы, подозрение на повреждение сердца, крупных бронхов, трахеи);
2) целесообразности выполнения ВТС с искусственной вентиляцией легких и раздельной интубацией бронхов при: глубоких ранах легочной паренхимы небольших размеров, что обусловливает необходимость их ушивания; интенсивном кровотечении из поврежденных сосудов грудной стенки; необходимости ревизии ран диафрагмы и эвакуации массивного свернувшегося гемоторакса;
3) выполнении ВТС на спонтанном дыхании в сочетании с внутривенным наркозом или местной анестезией (поверхностные раны легкого, не требующие ушивания, неинтенсивное или умеренно интенсивное кровотечение из сосудов грудной стенки);
4) дренировании ПП с динамическим наблюдением (наиболее частый вариант при закрытой ТрГр или ранении без значительных повреждений легких через 12 ч и более после повреждения при развитии посттравматического плеврита и ушибе легкого).
Ультразвуковое сопровождение ПП и перикарда проводилось в обязательном порядке. Именно посредством УЗИ исключалось или подтверждалось наличие жидкости в ПП, перикарде. После этого, в зависимости от объема жидкости (крови), принималось решение о выполнении катетеризации (пункции) или дренировании ПП. В случае необходимости выполнения дренирования ПП манипуляцию сочетали в обязательном порядке с торакоскопией под местным обезболиванием. Использование УЗ-сканирования ПП существенно снижало возможность ятрогенного повреждения органов грудной полости.
Результаты исследования и их обсуждение. Установлено, что в Санкт-Петербурге пострадавшим с ТрГр медицинская помощь оказываются в МедОрг разных ведомств с разным уровнем специализации по «торакальной хирургии». В большинстве (65%) случаев маршрутизация пострадавших с ТрГр происходит в стационары, не лицензированные на осуществление меддеятельности по профилю «торакальная хирургия», а оказание МедП - без использования мини-хирургических (торакоскопических (ТС) и сонографических (УЗИ)) технологий обследования и лечения пациентов [5-7].
Констатировано также, что: чаще всего оказание медицинской помощи пострадавшим с ТрГр осуществляется в общехирургических стационарах (не имеющих в штатном составе торакального отделения или дежурного торакального хирурга), когда в каждом 3-м случае в послеоперационном периоде возникает необходимость в реаниматологическом сопровождении, а в каждом 5-м наблюдении хирургические операции выполнялись под наркозом с искусственной вентиляцией легких (что обоснованно ввиду очевидной инвазивности вмешательств). Даже в современных условиях торакоскопия как мини-инвазивная хирургическая технология при обследовании пострадавших с ТрГр (когда практически в каждом стационаре имеется эндовидеохирургическое оборудование) в процессе оказания медицинской помощи в ургентном режиме применяется редко.
Анализ данных об информативности УЗИ у пациентов с ТрГр (при динамическом наблюдении после повреждения и в раннем послеоперационном периоде) позволил удостовериться, что максимальное число наблюдений нарастания объема жидкостного содержимого в ПП, по данным сонографии, констатируется на 2-е и 4-е сутки после оперативного пособия (впоследствии - на 7-й день госпитализации), как при сочетанных, так и при изолированных травмах. Эти данные подтверждаются в приведенной ниже диаграмме (рис. 1).
В целом использование УЗИ груди неинвазивно, объективно, безопасно в плане лучевой нагрузки, позволяет получить важные сведения об объеме жидкости в ПП и выявить её характер (кровь). Получаемые сведения, в свою очередь, оказывают влияние на тактические подходы [8-10]. Посредством УЗИ определялась и оптимальная точка для микродренирования ПП по Сельдингеру, предполагаемого дренирования ПП.
численность
наблюдений
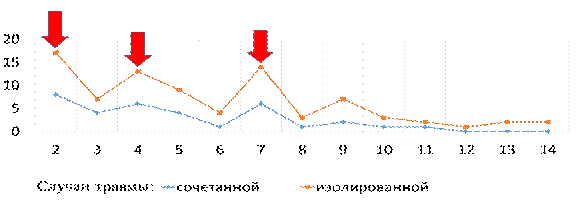
Посуточная динамика риска увеличения гидро(гемо)торакса (по данным УЗИ)
Что касается навигационного ракурса применения УЗИ при ТрГр, то под УЗИ-контролем катетеризация (пункция) ПП с последующим дренированием и первичной ТС выполнены 96 (38,7%) пострадавшим. Показанием к указанным лечебно-диагностическим мероприятиям считался факт установления в ПП не менее 300 мл жидкого содержимого. Этот объем для выполнения манипуляций считался «безопасным», позволяющим практически исключить возможность ятрогенных осложнений. Точка для безопасного и эффективного выполнения пункции (микродренирования) определялась под обязательным контролем УЗ-датчика. Сама процедура также выполнялась под непосредственным контролем УЗ-сканирования, в месте наибольшего скопления жидкости и, по возможности, в месте наименьшего присутствия фибринозных масс. В 80% случаев с гидро(гемо)тораксом при пункции получена свежая или гемолизированная кровь, у 11% – серозный экссудат, в 4% - серозная жидкость с фибрином и у 2% – свертки и содержимое гнойного характера.
Применение УЗИ при ТрГр, выполненное в процессе обследования и лечения у 131 (100%) пострадавшего, позволило установить, что данный метод диагностики (при выполнении на должном методологическом уровне и по необходимым показаниям) является неоспоримо важным диагностическим видом исследования, позволяющим осуществить оценку результатов выполнения хирургических мероприятий. Выполнение катетеризации (пункции) с последующим дренированием ПП, сочетающейся с первичной ТС под местной анестезией под контролем УЗ–сканирования, позволило прицельно и без технических трудностей осуществить эвакуацию содержимого ПП, а в дальнейшем в режиме мониторинга отслеживать течение патологического процесса в ПП (оценивать наличие или регрессирование жидкостного компонента и контролировать возможные предвидимые внутрилегочные осложнения).
При динамическом ультразвуковом наблюдении пациентов с ТрГр осложнения (в частности, повреждение легкого) выявлены в 28 случаях. Среди компликаций отмечены: пневмония в 60%, абсцесс легкого в 18%, эмпиема плевры в 7%, свернувшийся гемоторакс в 14% наблюдений. Целенаправленное активное УЗ–исследование, выполненное в определенные сроки (на 4-5-е и 18-25-е сутки от момента получения травмы), позволяет вовремя установить предвидимые возможные осложнения.
Эффективность ультразвукового исследования в верификации повреждений органов груди по параметру чувствительности констатирована в 93–100% случаях, а специфичности – в 78–90% наблюдениях. Это позволяет сделать заключение о целесообразности и необходимости выполнения ультразвукового сканирования плевральных полостей в программе обследования пострадавших с ТрГр, дающее возможность осуществлять прогнозирование течения травматической болезни и проводить контроль динамики патологического процесса в ходе лечения. Снижение показателя общей летальности, с использованием информационных ресурсов ориентировочной ТС и УЗИ, констатируется в интервале от 15 до 9% наблюдений.
Заключение. С позиции поиска технологических путей улучшения результатов обследования и лечения пострадавших с ТрГр посредством ТС и УЗИ можно однозначно считать, что применение этих мини-хирургических технологий при оказании МедП пациентам с таким видом повреждений позволяет: обнаруживать осложнения в раннем посттравматическом и послеоперационном периодах; устанавливать сочетание повреждений органов груди с повреждениями органов живота; выполнять наблюдение в динамике за состоянием ПП, наличием и количеством разного рода содержимого в ПП, оценивать состояние легочной паренхимы; подтверждать или исключать результаты ненадлежащего качества обследования и лечения пациентов по отдельным результатам лечебно-диагностического процесса [1; 9; 10].
Первичная ТС под местным обезболиванием при дренировании ПП у пострадавших с ТрГр под контролем УЗ-сканирования в алгоритме лечебно-диагностических мероприятий должна рассматриваться как базисная манипуляция, по результатам использования которой целесообразно определять порядок дальнейших действий. При таком подходе значительно уменьшается время обследования, снижается частота диагностических и тактических ошибок, достигаются оптимальные результаты лечения. Широкое внедрение в повседневную практику эндовидеохирургических технологий, обретение специалистами хирургического профиля навыков выполнения внутриполостных «эндовидеоманипуляций» позволяет применять эти приемы в ургентной хирургии, в том числе при оказании МедП пострадавшим с ТрГр. На основании данных проведенных исследований эндовидеохирургическая технология может с успехом применяться более чем у 60% пациентов с торакальной травмой, а малоинвазивная, «ориентировочная» ТС под местным обезболиванием – практически у всех пострадавших.
Библиографическая ссылка
Зайцев Д.А., Гедгафов Р.М., Мовчан К.Н., Морозов Ю.М., Яковенко О.И., Ярцев М.М., Повалий А.А. РОЛЬ НЕИНВАЗИВНЫХ И МИНИХИРУРГИЧЕСКИХ ТЕХНОЛОГИЙ В ПОВЫШЕНИИ КАЧЕСТВА ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ ПОСТРАДАВШИХ С ТРАВМОЙ ГРУДИ // Современные проблемы науки и образования. 2022. № 4. ;URL: https://science-education.ru/ru/article/view?id=31970 (дата обращения: 13.05.2026).
DOI: https://doi.org/10.17513/spno.31970



