Острые вирусные инфекции представляют в настоящее время глобальную проблему в медицине как у взрослых, так и у детей. Известно, что в детском периоде иммунная система динамически созревает, изменяются показатели клеточного, гуморального, неспецифического иммунитета, и влияние различных экзогенных и эндогенных факторов у детей часто может способствовать нарушению данного процесса. К таким экзогенным факторам относятся и частые острые респираторные вирусные инфекции, приводящие к рецидивирующим заболеваниям, которые не лечатся стандартной фармакотерапий [1-4].
Как показывают последние годы, возрастает число возбудителей инфекционных заболеваний, появляются разновидности их штаммов. Своевременная массовая иммунопрофилактика эффективно снижает рост числа заболевших острыми респираторными заболеваниями [5]. Применение для их лечения антибиотиков, противовирусных и других препаратов, используемых в стандартных схемах терапии, не решает проблему рецидивирования и хронизации патологии [6].
Одним из перспективных направлений в фармакотерапии частых респираторных вирусных инфекций у детей является включение иммунокорректоров в комплекс стандартного лечения. Согласно медицинским инструкциям по применению препаратов, иммунокорректоры могут применятся как с целью терапии, так и с целью иммунопрофилактики. Они оказывают различное действие на показатели иммунной системы организма. В связи с этим актуальность вопроса выбора иммунокорректора для детей с рецидивирующими бронхитами несомненна [7; 8].
Целью работы явилось изучение эффективности различных вариантов терапии рецидивирующего бронхита у детей.
Материал и методы исследования. Проводилась оценка клинических симптомов заболевания и диагностически значимого функционального показателя бронхообструкции – объема форсированного выдоха за первую секунду (ОФВ1), иммунограммы и фагоцитарной активности нейтрофилов пациентов в периферической крови. Оценка показателей проводилась в начале терапии и по истечении 14-дневного срока терапии в стационаре. Возраст детей, включенных в исследование, от 5 до 18 лет. Критерии исключения: возраст до 5 лет, невозможность проводить функциональные методы обследования объективно, наличие хронических заболеваний органов дыхания, тяжелых соматических заболеваний. Применялись различные схемы терапии: в I группе применялся иммунокорректор – полиоксидоний (азоксимера бромид) в дозе, рекомендуемой инструкцией, парентерально совместно со стандартной терапией бронхообструкции; пациенты II группы данный иммунокорректор не получали. В зависимости от степени выраженности клинических симптомов применялась балльная система оценки от 0 до 2 баллов. Для исследования иммунологических показателей использовался метод проточной цитофлуориметрии. Фагоцитарная активность нейтрофилов оценивалась по реакции с частицами латекса, окраской препаратов по Романовскому-Гимзе и последующим микроскопированием.
Для статистической обработки материала исследования применялись парный и непарный критерий t-Стьюдента и χ-квадрат.
Результаты исследования и их обсуждение. На рисунке 1 и 2 показана статистически достоверная положительная динамика клинических показателей по окончании терапии в обеих группах. Однако в группе пациентов, не получавших азоксимера бромид, по окончании 14-дневного курса терапии сохранялся кашель.
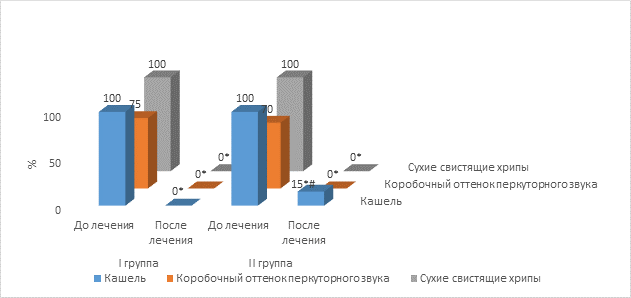
Рис. 1. Клинические симптомы при различных схемах терапии (в процентах)
Примечание: * - выявлены достоверные отличия от показателей до терапии (p <0,05); # - выявлены достоверные отличия от показателей I группы после терапии (p <0,05).
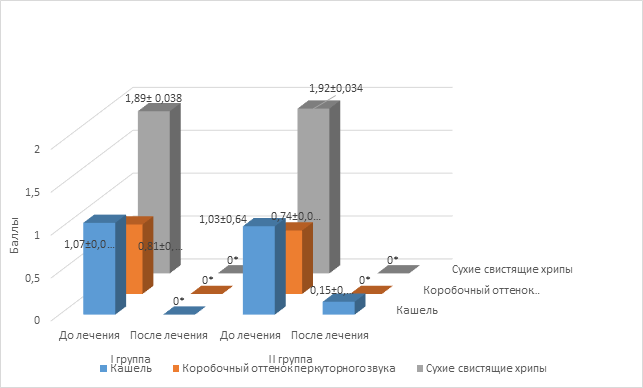
Рис. 2. Выраженность клинических симптомов при различных схемах терапии (в баллах)
Примечание: * - выявлены достоверные отличия от показателей до терапии (p <0,05); # - выявлены достоверные отличия от показателей I группы после терапии (p <0,05).
Динамика показателя объема форсированного выдоха за первую секунду стремилась к нормальным показателям по окончании терапии в обеих группах, но у части пациентов II группы по окончании терапии все же сохранялись легкие нарушения функции внешнего дыхания, что показано на рисунке 3.
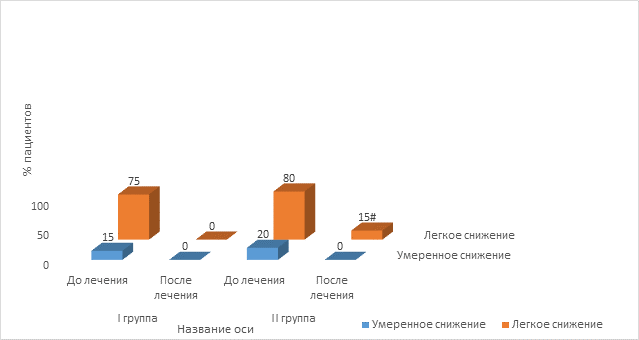
Рис. 3. Показатель ОФВ1 при различных вариантах терапии рецидивирующего бронхита
Примечание: * - выявлены достоверные отличия от показателей до терапии (p <0,05); # - выявлены достоверные отличия от показателей I группы после терапии (p <0,05).
На следующем этапе исследований оценены показатели иммунного статуса пациентов при различных вариантах терапии рецидивирующего бронхита. Исследования показали, что процент лимфоцитов с маркером CD3+ составил при применении у пациентов в группах до терапии 70,64±1,27 и 70,18±1,09, с маркером CD4+ составил 31,17±0,97 и 31,41±1,24. После терапии процент лимфоцитов с маркером CD3+ составил 74,13±1,03 и 71,25±1,1, с маркером CD4+ составил 38,64±1,24 и 31,65±1,24. Показано, что процент лимфоцитов с данными маркерами достоверно увеличился в группе получавших иммуномодулятор. Показатель с маркером CD8+ составил в группах до терапии 24,27±0,59 и 25,63±1,12. По окончании терапии показатель с маркером CD8+ составил 18,00±0,16 и 23,43±1,25. Данные показывают, что количество цитотоксических лимфоцитов снижается быстрее в группе пациентов, получавших азоксимера бромид, что может свидетельствовать о снижении интоксикации в организме. Соотношение лимфоцитов CD4+/CD8+ достоверно увеличивается к концу терапии у пациентов, получавших азоксимера бромид, и составляет 2,23±0,18. Данные по изменениям Т-клеточного иммунитета отражены на рисунке 4.
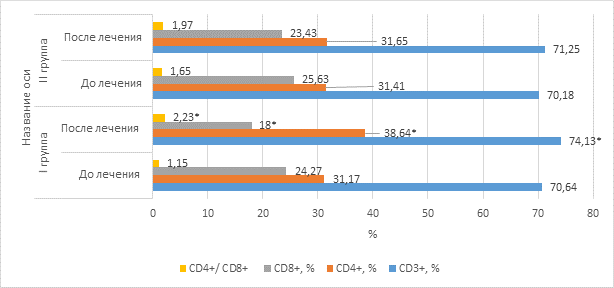
Рис. 4. Показатели Т-клеточного звена иммунитета при различных схемах терапии
Примечание: * - значения достоверно отличаются от показателя II группы при р< 0,05.
Данные, приведенные на рисунке 5, свидетельствуют, что до лечения исследуемый показатель неспецифического иммунитета (лимфоциты с маркерами CD56+) находился в пределах нижней границы нормы в обеих группах. Назначение азоксимера бромида пациентам с исследуемой патологией приводит к повышению функциональной активности нейтрофилов. Подобная динамика отмечается с показателем В-клеточного звена иммунитета (лимфоциты с маркерами CD19+). Наши данные свидетельствуют об эффективности варианта терапии с назначением иммуномодулятора в отношении В-клеточного звена и неспецифического иммунитета. Неспецифическое звено иммунитета оценено по NK-лимфоцитам с маркерами CD56+. Учитывая повышение процента данных лимфоцитов после терапии, можно предположить рост интерфероновой активности в организме, что является важным для ускорения положительной динамики рецидивирующего бронхита на фоне вирусных инфекций.
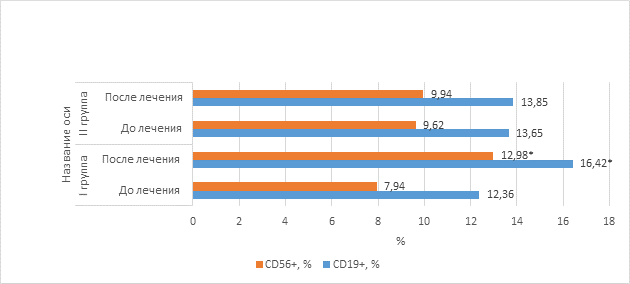
Рис. 5. Показатели В-клеточного и неспецифического звеньев иммунитета при различных схемах терапии
Примечание: * - значения достоверно отличаются от показателя II группы при р< 0,05.
Далее мы оценили фагоцитарную активность нейтрофильных гранулоцитов у пациентов с рецидивирующим бронхитом. Полученные данные представлены на рисунке 6. Азоксимера бромид в составе комплексной терапии пациентов I группы существенно увеличивает способность нейтрофилов периферической крови фагоцитировать частицы латекса, тогда как во II группе данный показатель не подвергался изменениям в меньшей степени.
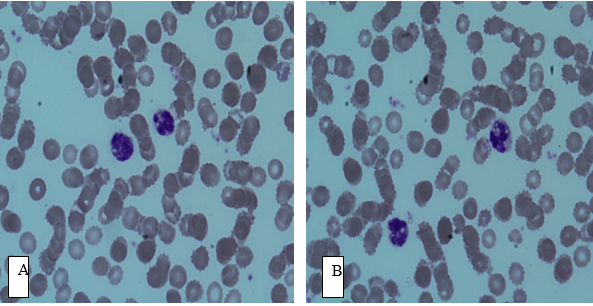
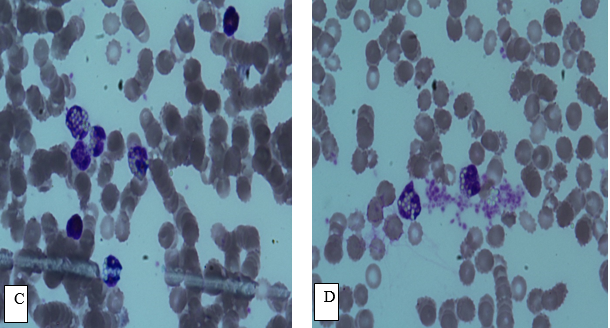
Рис. 6. А - активность фагоцитоза нейтрофилов у пациентов с рецидивирующим бронхитом во I группе до терапии. В - активность фагоцитоза нейтрофилов у пациентов с рецидивирующим бронхитом во II группе до терапии. C - активность фагоцитоза нейтрофилов у пациентов с рецидивирующим бронхитом в I группе после терапии.
D - активность фагоцитоза нейтрофилов у пациентов с рецидивирующим бронхитом во II группе после терапии. Окраска по Романовскому-Гимзе. Увеличение 10 х 90
Рост функциональной активности нейтрофилов (ФАН) в цифровых значениях представлен на рисунке 7. Мы отмечаем, что процент фагоцитоза до терапии составил у пациентов исследуемых групп 44,04±1,34 и 44,34±1,21, что значительно ниже, чем у здоровых детей. По окончании лечения процент фагоцитоза повысился до нормы и составил в I группе 59,12±1,67, во II группе процент фагоцитоза существенно не возрастал и составил к концу терапии лишь 50,21±1,44, что ниже нормальных значений.
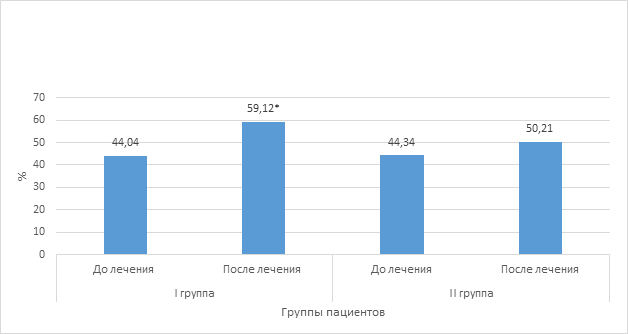
Рис. 7. Показатели функциональной активности нейтрофилов при различных вариантах лечения рецидивирующего бронхита у детей
Примечание: * - значения достоверно отличаются от показателя II группы при р< 0,05.
Повышение функциональной активности нейтрофилов на фоне положительной динамики клинических симптомов у пациентов является важным доказательством правильности выбора терапии. Активация нейтрофильных гранулоцитов способствует элиминации вирусных агентов на начальном этапе их внедрения в организм, что имеет существенную роль для профилактики рецидивирования заболевания.
Таким образом, полученные нами данные свидетельствуют о важной патогенетической роли дисфункции специфического и неспецифического звеньев иммунитета в развитии рецидивирующих и хронических заболеваний [9; 10].
Наши исследования показали, что при выборе схем терапии данной патологии должны учитываться клинические симптомы заболевания, показатели функции дыхания, показатели врожденного и приобретенного иммунитета. С применением различных вариантов терапии рецидивирующего бронхита у детей с изменениями иммунного статуса показана статистически достоверная эффективность включения азоксимера бромида в состав комплексного лечения данной патологии.
Библиографическая ссылка
Бурнайкина К.С., Герасимова Н.Г., Балашов В.П., Коваленко Е.Н., Зотова Л.В., Кадыров А.Ш., Быстрова Е.В. ВЫБОР ВАРИАНТОВ ТЕРАПИИ РЕЦИДИВИРУЮЩЕГО БРОНХИТА НА ОСНОВЕ ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЫ // Современные проблемы науки и образования. 2022. № 2. ;URL: https://science-education.ru/ru/article/view?id=31586 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.31586



