Верхняя конечность и кисть при ожогах поражаются в 36–42% случаев [1, 2, 3] , а при тяжелых ожогах – более чем в 90% случаев [4]. Наиболее частыми последствиями ожогов кисти являются гипертрофические рубцы, деформации и ограничение функций сохранившихся пальцев [5, 6], культи пальцев [4], которые приводят к тяжелым функциональным и косметическим нарушениям [1, 3, 7]. Особенно тяжелой является утрата первого пальца, что приводит к снижению функции кисти наполовину [8], а при наличии деформации трехфаланговых пальцев, культей пальца и пястных костей функция кисти нарушается еще в большей степени или наступает афункциональность этого органа вследствие резкого ограничения движений в первом запястно-пястном, межфаланговых и пястно-фаланговых суставах. Вопросы восстановления утраченных пальцев при данной патологии до настоящего времени остаются недостаточно изученными, что связано с тяжелыми рубцовыми изменениями тканей и первичным или вторичным нарушением их кровоснабжения. В настоящее время хирурги не пришли к единому мнению об оправданности применения того или иного из известных к настоящему времени методов реконструкции пальцев. В литературе описаны отдельные случаи фалангизации, кожно-костной реконструкции, дистракционного удлинения культи первого пальца [8]. В связи с развитием прецизионной техники ряд специалистов сообщают о целесообразности пересадки пальцев стопы или их сегментов на микрососудистых анастомозах [9, 10]. Однако число наблюдений авторов невелико, что не позволяет определить показания к данным операциям. Перемещение сегментов кисти, получившее распространение при реконструкции первого пальца при врожденной патологии, при последствиях механической и огнестрельной травмы применяется редко, а при ожоговой травме – крайне редко. Данные вмешательства при последствиях ожогов в настоящее время продолжают применяться в единичных случаях по узким показаниям [11]. За последние три десятка лет техника операций и количество наблюдений практически не изменились, не превышая 15 случаев, что не дает возможности оценить эффективность операций и определить показания к ним [12, 13].
В частности, не разработаны оптимальные подходы к выкраиванию васкуляризированных тканевых мостиков донорского сегмента, устранению деформации первой пястной кости, а также к профилактике ишемических осложнений трансформированного сегмента в зависимости от тяжести рубцовых изменений тканей. Классические методики перемещения сегментов позволяют утилизировать лишь смежные с восстанавливаемым пальцем сегменты достаточной длины, что ограничивает показания к применению метода.
Цель исследования – провести сравнительный анализ эффективности известных и новых способов транспозиции пальца, культи пальца и пястной кости у больных с последствиями ожогов.
Материалы и методы исследования. Транспозиция сегментов кисти (пальца, культи пальца или пястной кости) с целью реконструкции первого пальца выполнена у 32 больных на 33 кистях у лиц мужского (22) и женского (10) пола через 856,68±224,43 дня после получения ожога. Отмечались последствия ожогов открытым пламенем (17), электроожогов (10), ожога кипятком (2), комбинированной травмы (2) и ожога пламенем в закрытом пространстве (1). Операции выполнялись у молодых лиц, имеющих средний возраст 31,09±2,68 года. Реконструкция на правой кисти выполнена в 18 случаях, на левой – в 15 случаях. Реконструкция пальца выполнялась при изолированной утрате первого пальца (5), первого и одного трехфалангового пальца (8), первого и двух или трех трехфаланговых пальцев (11), дефектах всех пальцев (9). Операции проводились при утрате первого пальца в пределах дистальной трети (1), средней трети (1), проксимальной трети (2), основания основной фаланги (11), а также головки (10), дистальной трети (2), средней трети (3) пястной кости и отсутствии пальца в пределах костей запястья (3). Во всех случаях отмечалось рубцевание мягких тканей кисти и пальцев на тыльной и/или ладонной поверхности с вовлечением первой межпальцевой комиссуры с формированием аддукционных контрактур первой пястной кости второй (1), третьей (8) и четвертой (21) степени, а также порочного положения уцелевших пальцев и их культей различной степени тяжести.
Больные были разделены на контрольную и опытную группы в зависимости от метода перемещения рубцово-измененных сегментов с целью реконструкции первого пальца. В контрольной (первой) группе были использованы традиционные (23 случая), в опытной (второй) – оригинальные подходы, заключающиеся в предварительной дистракции тканевых васкуляризированных мостиков перемещаемого сегмента, служащих питающими ножками, по разработанной нами методике (10 случаев). При использовании классической методики длина перемещаемого смежного сегмента, а следовательно, и восстановленного первого пальца, зависела от уровня его ампутационной культи. Остеотомия выполнялась на уровне культи первого пальца, поэтому донорская культя должна быть больше культи первого пальца на величину ее недостающей части, так как только в подобной ситуации может быть сформирована питающая ножка необходимой длины. По этой причине длина восстановленного первого пальца не может быть больше длины донорской культи, происходит лишь выравнивание их длины без относительного прироста последней. В связи с этим метод применялся в большинстве случаев при достаточной длине смежной донорской культи, чтобы сформировать первый палец адекватной длины. Для перемещения ульнарных сегментов необходима питающая ножка еще большей длины. Удлинение питающей ножки было возможно только за счет резекции проксимального отдела и неизбежного уменьшения переносимой части сегмента. В связи с этим ульнарные донорские культи должны иметь еще большую длину, возрастающую по мере удаления от реципиентной, так как только в таком случае возможно сформировать тканевой мостик необходимой длины, питающий достаточной величины костный фрагмент культи. При обратном соотношении донорской и воспринимающей культей классические методы были неприменимы, так как длина сформированной питающей ножки была недостаточной. В первой группе в большинстве случаев перемещение сегмента выполняли по Г.Д. Шушкову на одном тканевом мостике (питающей ножке), включающем кожную ленту шириной 1,5 см, ладонные общепальцевые и пальцевые сосудисто-нервные пучки, сухожилия сгибателей (9 случаев). Кроме того, в этой группе применено перемещение по В.В. Азолову (2), по Г.Д. Шушкову и на тыльной подкожной вене (1), на ладонном сосудисто-нервном пучке и тыльной подкожной вене (2), по Г.Д. Шушкову с дополнительным формированием тыльного кожно-сосудистого мостика (2), по Г.Д. Шушкову с формированием тыльного кожно-фасциального мостика из пересаженного лоскута (1), на ладонном кожно-фасциальном мостике, сформированном из пересаженного лоскута и тыльной подкожной вене (1), а также с использованием метода дигитизации (2). Также в трех случаях сегмент перемещен после предшествующей хирургической тренировки. В этом случае первым этапом сегмент мобилизовался на ладонном тканевом мостике по Г.Д. Шушкову и фиксировался к своему же месту с возможностью регулировать кровообращение в сегменте. Собственно перемещение сегмента проводилось через 14 дней после развития в нем механизмов повышения устойчивости тканей к ишемии. Во второй группе проводилось ишемическое преформирование сегмента с использованием метода дистракции с помощью аппарата внешней фиксации. В этом случае на первом этапе выполняли мобилизацию сегмента на ладонном или ладонном и тыльном тканевых мостиках, через него проводилась спица, с помощью которой осуществлялась дистракция с использованием чрескостного аппарата «Универсал» конструкции института. Одновременно аналогично устранялась аддукционная контрактура первой пястной кости. Дистрагирующая спица проводилась также через первую пястную кость и аналогично фиксировалась к аппарату. После операции проводилась дистракция сегмента первой пястной кости по 1–2 мм в день. При этом происходило также удлинение васкуляризированных тканевых мостиков, что позволяло переместить культю при любой ее локализации на кисти независимо от длины воспринимающей культи. Вторым этапом выполняется собственно перемещение сегмента на донорскую культю. В этой группе больных выполнялось перемещение на ладонном кожно-фасциальном мостике (2), ладонном и тыльном кожно-сосудистых мостиках (7), а также без формирования тканевых мостиков при смежном расположении донорского и реципиентного сегментов (1).
В первой группе выполнено перемещение культи второй пястной кости в пределах головки (2), культи второго пальца в пределах проксимальной трети основной фаланги (3), основания основной фаланги (2), средней трети основной фаланги (3), дистальной трети основной фаланги (1), головки основной фаланги (2), ногтевой фаланги (1), культи третьего пальца в пределах средней трети основной фаланги (1), головки основной фаланги (1), культи четвертого пальца в пределах дистальной трети основной фаланги (2) Кроме того, выполнено перемещение деформированного второго пальца (5). Во второй группе выполнено перемещение культи второй пястной кости в пределах головки (2), культи второго пальца на уровне средней трети основной фаланги (2), культи третьего пальца в пределах основания основной фаланги (1), головки основной фаланги (1), культи четвертого пальца в пределах основания основной фаланги (1), головки основной фаланги (1), основания средней фаланги (1), культи пятого пальца в пределах дистальной трети основной фаланги (1). После дистракции культя пальца всегда перемещалась вместе с фрагментом пястной кости необходимой длины, что позволяло восстановить первый палец адекватной величины при перемещении короткой культи основной фаланги любого трехфалангового пальца или большую часть культи пястной кости на более длинную культю первого, в том числе при его утрате в пределах головки и дистальнее. При этом восстановленный первый палец был значительно длиннее донорской культи. Грубые рубцы на мягких тканях кисти обусловили необходимость применения многообразных способов восстановления адекватных кожных покровов для замещения дефектов на восстановленном первом пальце, донорской области и в области первого межпальцевого промежутка. В случае применения типичных методик в большинстве случаев выполнялась свободная кожная пластика полнослойными трансплантатами (11). Кроме того, выполнялась пластика хроническим (3), острым трубчатым стеблем (1), трубчатым стеблем в комбинации со свободным кожным трансплантатом (1), островковым лоскутом на тыльной межкостной артерии (1), осевым паховым лоскутом на временной питающей ножке в комбинации со свободным кожным трансплантатом (2), сдвоенным лоскутом Конверса–Блохина (1). Местная кожная пластика выполнена только в 3 случаях. При перемещении сегмента после предварительной дистракции применялись свободная кожная пластика (6), пластика стеблем Филатова (3), местная кожная пластика (1). В большинстве случаев остеосинтез перемещенного сегмента и культи первого пальца проводили спицами (17), а также методом внедрения костных фрагментов друг в друга в комбинации с остеосинтезом спицами (10). Кроме того, выполнялся остеосинтез внедрением костных сегментов (4), интрамедуллярным костным штифтом в комбинации с внедрением (1), а также внедрением и дополнительным выполнением чрескостного шва (1).
В исследовании использованы клинические, рентгенологические, морфологические, биомеханические, биофизические и статистические методы исследования. Морфологические исследования проводились для изучения состояния костного остова сформированного пальца и васкуляризации дистрагированных тканей.
Представляем описание случая реконструкции первого пальца у больного с последствиями обширного ожога с вовлечением кистей. Больной К., 15 лет, поступил в клинику по поводу отсутствия первого пальца на уровне основания основной фаланги, второго пальца на уровне проксимальной трети основной фаланги, аддукционной контрактуры первой пястной кости тяжелой степени, сгибательно-разгибательных артро-теногенных контрактур третьего, четвертого, пятого пальцев правой кисти, отсутствия всех пальцев в пределах основных фаланг на левой кисти (рис. 1, 2, 3).
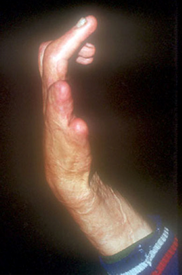
Рис. 1. Кисть до операции (вид с лучевой стороны)
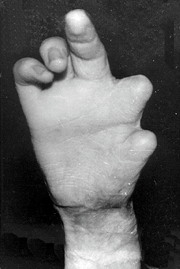
Рис. 2. Кисть до операции (вид с ладонной стороны)
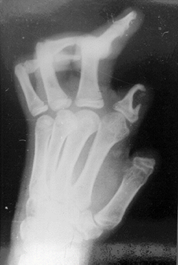
Рис. 3. Рентгеновские снимки кисти до операции
Пациент получил ожог пламенем головы, грудной клетки, верхних и нижних конечностей 4 года назад. При поступлении отмечаются грубые послеожоговые рубцы на ладонной и тыльной поверхностях кистей. Схват на обеих кистях отсутствует, пациент использует для частичного самообслуживания двуручный схват. Дискриминационная чувствительность на сохранившихся участках кожи составляла 2 мм. В связи с высоким риском развития ишемических осложнений перемещение культи второго пальца для реконструкции первого пальца выполнено в два этапа. Первым этапом проведена хирургическая тренировка донорской культи (6.10.2018 г.). Транспозиция культи второго пальца с пястно-фаланговым суставом на культю первой пястной кости на ладонном кожно-сосудисто-нервном мостике выполнена 25.10.2018 г. (через 19 дней). Дефект кожи на третьей пястной кости замещен полнослойным кожным трансплантатом. Остеосинтез костных фрагментов выполнен спицами. Одномоментно с перемещением культи восстановлено отведение первой пястной кости. При этом пересечены рубцы в области первой межпальцевой комиссуры, первая пястная кость максимально отведена. Образовавшийся в результате дефект мягких тканей в области первой межпальцевой комиссуры закрыт кожной порцией питающей ножки. Достигнуто полное приживление культи и кожного трансплантата. В результате вмешательства сформирован первый палец, длина которого вместе с пястной костью составила 8 см, устранена приводящая контрактура. Дискриминационная чувствительность на сохранившихся участках кожи культи составила 2 мм. После операции проводилась тренировка мышц кисти и предплечья с применением метода функционального биоуправления биоэлектрической активностью мышц. Достигнута возможность отведения, приведения и противопоставления первого пальца третьему, четвертому пальцам уже при выписке из стационара (рис. 4, 5, 6).
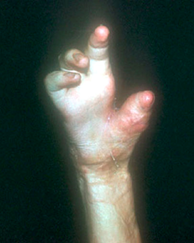
Рис. 4. Возможность отведения восстановленного первого пальца через год после операции
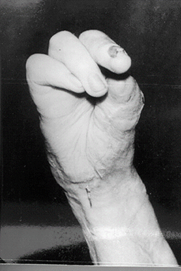
Рис. 5. Возможность противопоставления восстановленного первого пальца третьему через месяц после операции
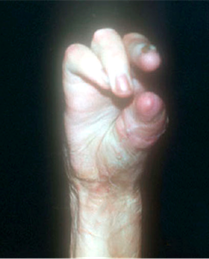
Рис. 6. Возможность противопоставления восстановленного первого пальца четвертому через месяц после операции
В результате проведенного вмешательства пациент получил возможность удерживать предметы различной величины, писать, полностью себя обслуживать и выполнять физическую работу. Через год после операции отмечаются признаки консолидации костных фрагментов (рис. 7).
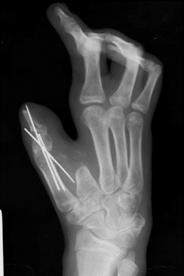
Рис. 7. Рентгеновский снимок кисти через год после операции
Результаты исследования и их обсуждение. Приживляемость перемещенного пальца, культи пальца и пястной кости, кожных трансплантатов и кожно-жировых лоскутов составила 100%. Раны в донорской и реципентной областях зажили без осложнений. Отдаленные результаты изучены у 26 больных на 27 кистях. Консолидация костных фрагментов культи первого пальца и перемещенного сегмента достигнута во всех случаях. Полный схват кисти восстановлен на 20 кистях, а в 7 случаях восстановлен частичный схват кисти (неполный контакт первого пальца с сохранившимися при схвате), что также значительно улучшило ее функциональные возможности. Таким образом, улучшение функции кисти отмечалось у всех больных, в том числе и у больных деформациями кисти крайней степени тяжести.
Зависимость результатов от вида ожога, метода реконструкции, тяжести приводящей контрактуры, других факторов
Результаты реконструкции пальца не зависели от вида термического поражения (Ртмф=0,678). Разработанный подход позволил расширить показания (пределы возможности) к перемещению сегментов кисти: с использованием дистрагированных сегментов достоверно чаще перемещены ульнарные сегменты, чем с использованием типичных методик (Ртмф=0,035). Функциональные результаты в двух группах достоверно не отличались (Ртмф=0,165). При изучении зависимости исходов лечения в контрольной и опытной группах больных выявлено следующее: транспозиция сегмента кисти на типичных тканевых мостиках позволила получить лучшие результаты при отсутствии пальца в пределах основания основной фаланги и головки пястной кости, чем в проксимальной трети пястной кости, за счет преобладания отличных результатов (Ртмф=0,1). Для перемещения дистрагированного сегмента такой закономерности выявить не удалось. Отсутствие зависимости результатов от уровня ампутации может быть объяснено возможностью добиться при перемещении дистрагированного сегмента адекватного прироста длины пальца. Двуточечная чувствительность сформированного пальца в случае транспозиции по классическим методикам варьировала от 2 мм до 3 мм в случае переноса пальца и от 4 мм до 11 мм в случае переноса культей пальцев и пястных костей при условии ее первоначального наличия и отсутствия грубых рубцов на донорском сегменте. Оценка результатов перемещения сегментов по шкале DASH, проведенная у 11 больных, также подтвердила эффективность метода. Среднее значение показателя до операции равнялось 73,54 балла, а в отдаленные сроки после нее – 25,79 балла (р<0,005 по критерию Вилкоксона). Морфологические исследования показали жизнеспособность костного остова восстановленного пальца, неоваскуляризацию тканей питающей ножки и формирование новых мышечных волокон при дистракции мышц первого межпальцевого промежутка. Рентгенометрические исследования выявили стабильность костного остова восстановленного пальца.
Восстановление утраченных пальцев при последствиях ожогов кисти до настоящего времени остается малоизученной проблемой, несмотря на прогресс и широкое применение микрохирургической техники при реконструктивных вмешательствах в различных анатомических областях [14, 15]. Развитие рубцовых изменений мягких тканей вызывает нарушение в них макро- и микрокровообращения и, как следствие, сопровождается высоким риском возникновения необратимых ишемических осложнений после реконструктивных вмешательств, особенно связанных с наложением микрососудистых анастомозов. В литературе описаны единичные случаи пересадки кожно-жировых лоскутов, пальца стопы на микрососудистых анастомозах при последствиях ожогов. Причем подобные вмешательства применяются в большинстве случаев при последствиях локальных поражений и при незначительных рубцовых изменениях тканей, что связано с риском тромбирования микрососудистых анастомозов из-за вовлечения в рубцовый процесс сосудов или образования их дефектов, что особенно характерно для последствий электроожогов. По этой же причине операции перемещения сегментов кисти при последствиях ожогов не получили распространения, так как большинство специалистов перемещают сегмент на нейрососудистых ножках, выделение которых в подобных условиях также сопряжено с риском их повреждения. До настоящего времени показаниями к поллицизации второго пальца служат тотальный дефект первого пальца и соответствующей пястной кости или наличие ее культей в пределах проксимальной части или костей запястья [11]. В литературе приводятся результаты 15 случаев перемещения культи второго пальца. Сообщается о достижении улучшения функции кисти у 94% и 100% оперированных [12, 13]. По данным литературы, это наибольший опыт применения метода до настоящего времени. Мы обладаем опытом лечения 32 больных с использованием данного метода. Нами также получены благоприятные результаты у большинства больных. Наши исследования выявили, что показания к поллицизации второго пальца, как и к перемещению культи пальца, могут быть расширены, и она может быть перенесена при различных уровнях отсутствия первого пальца независимо от ее расположении и степени приводящей контрактуры первого луча. Установлено, что сегменты кисти могут быть успешно перемещены при последствиях не только локальных, но и обширных ожогов и электроожогов. Кроме того, для реконструкции первого могут быть применены не только второй, но и другие пальцы и их культи. Утрата пальцев, как правило, происходит при глубоких ожогах, после которых формируются тяжелые деформации пальцев и кисти вследствие развития грубых рубцовых изменений тканей и их закономерной ретракции, что значительно усложняет проведение реконструктивных операций и достижение адекватных функциональных и косметических результатов [5, 7]. В подавляющем большинстве случаев при этом формируются рубцовые сращения в первой межпальцевой комиссуре с ограничением движений первой пястной кости тяжелой степени вследствие поражения не только кожных покровов, но и суставно-связочного аппарата и мышц первого межпальцевого промежутка. Поэтому важной задачей является не только восстановление первого пальца, но и устранение приводящей контрактуры. В зависимости от степени выраженности рубцов в области первого межпальцевого промежутка, характера, расположения донорского сегмента приводящая контрактура может быть устранена одномоментно с реконструкцией пальца или путем дистракционного отведения первой пястной кости. Значительно расширяются возможности метода после предварительной дистракции тканевых васкуляризированных мостиков, что позволяет переместить культи ульнарных пальцев и пястных костей при наличии грубого рубцевания тканей и нарушения целостности сосудов, характерного для последствий электроожогов. При этом метод дистракции дает возможность не только удлинить питающие ножки, но одновременно устранить приводящую контрактуру первого луча и деформации сохранившихся пальцев и кисти. По этой причине при применении дистракционного перемещения культей любого из трехфаланговых пальцев целесообразно одновременно устранить приводящую контрактуру независимо от ее тяжести с использованием метода дистракции. В случае одноэтапного перемещения культи второго пальца и второй пястной кости целесообразно одномоментно выполнить пластику мышц первого межпальцевого промежутка и кожную пластику для устранения приводящей контрактуры и формирования первой межпальцевой комиссуры при наличии аддукционных контрактур легкой и средней степени тяжести. Однако при контрактуре первой пястной кости крайне тяжелой и тяжелой степени и в подобной ситуации предварительно следует применить метод дистракции. Таким образом, при наличии приводящих контрактур тяжелой и крайне тяжелой степени для их устранения целесообразно применить метод дистракции независимо от метода перемещения, характера и расположения донорского сегмента и выполнить мышечную стабилизацию за счет дистрагированных мышц. Мы считаем, что при последствиях ожогов целесообразно применение методики Хильгенфельдта–Шушкова из-за опасности повреждения рубцово-измененной стенки сосуда или его спазмирования при выделении нейрососудистой ножки. Применение двух тканевых мостиков обеспечивает адекватное кровоснабжение сегмента даже в этих неблагоприятных условиях, в том числе при повреждении, дефектах магистральных сосудов пальцев, кисти и предплечья. Перемещение сегмента после его предшествующего ишемического прекондиционирования обеспечило надежную профилактику ишемических осложнений. Предварительная дистракция культи позволяет переместить сегмент кисти на одном или двух тканевых мостиках через сохранившиеся пальцы и культи любого из трехфаланговых пальцев, а не только рядом расположенного (смежного) сегмента. Как показало исследование, типичные методики могут быть применены только по ограниченным показаниям, а именно при определенном соотношении длины донорской и реципиентной культей и их смежном расположении, а также при сохранении хотя бы одной пальцевой артерии [11]. Сравнение предоперационных анатомо-функциональных параметров кисти и исходов лечения в первой и второй группах больных показало, что разработанные нами подходы позволяют переместить сегменты при подавляющем большинстве дефектов кисти и восстановить адекватную длину первого пальца за счет появления возможности утилизации большей части культи пястной кости или короткой культи пальца с частью одноименной пястной кости достаточного размера при любом ее расположении, тяжести рубцовых изменений мягких тканей и нарушении кровообращения как при проксимальных, так и при дистальных уровнях культи основной фаланги первого пальца и пястной кости. Необходимость в применении различных вариантов замещения дефектов кожи возникла у всех больных, что согласуется с данными других авторов [13]. В наших наблюдениях у больных с глубокими рубцовыми поражениями кожи и тяжелыми деформациями кисти возникла необходимость в применении лоскутной кожной пластики. Пластика несвободными кожно-жировыми лоскутами дала возможность не только заместить предсуществовавшие и образовавшиеся в ходе операции дефекты мягких тканей, но и сформировать область тенара и первую межпальцевую комиссуру. Перемещение наиболее утильного сегмента, особенно с использованием дистрагированных питающих ножек, обеспечивает также минимизацию донорского изъяна.
Заключение. Проведенное исследование показало целесообразность транспозиции пальца, культи пальца и пястной кости с целью восстановления первого пальца кисти при последствиях ее термических поражений. Применение оригинальных методик перемещения сегментов кисти позволяет расширить показания к операции и получить адекватные результаты.
Библиографическая ссылка
Александров Н.М., Вешаев И.Д., Кленин А.А. РЕКОНСТРУКЦИЯ ПЕРВОГО ПАЛЬЦА КИСТИ МЕТОДОМ ТРАНСПОЗИЦИИ ПАЛЬЦА, КУЛЬТИ ПАЛЬЦА И ПЯСТНОЙ КОСТИ ПРИ ПОСЛЕДСТВИЯХ ОЖОГОВ // Современные проблемы науки и образования. 2022. № 1. ;URL: https://science-education.ru/ru/article/view?id=31467 (дата обращения: 22.05.2026).
DOI: https://doi.org/10.17513/spno.31467



